Какая температура тела в норме у человека: Какая нормальная температура тела человека
какую температуру нужно сбивать, а какую нет?
Сейчас в Украине, как и в большинстве стран Европы, продолжается «горячий» в прямом и переносном смысле сезон по причине подъема эпидемической активности острых респираторных вирусных инфекций, ведущим и первым симптомом которых является повышение температуры тела иногда вплоть до высокой лихорадки.
Как действовать при повышенной или высокой температуре рассказывает Николай ХАЙТОВИЧ, доктор медицинских наук, профессор, заведующий кафедрой клинической фармакологии и клинической фармации НМУ имени А.А. Богомольца.
Николай Хайтович. Фото из личного архиваЖар или лихорадка
Несмотря на то, что современная украинская профессиональная медицинская лексика предлагает использовать термин «горячка» вместо «лихорадка», сущности этого явления не меняется: речь идет о защитной реакции организма в ответ на действие патогена, характеризующееся повышением температуры тела. Так организм противостоит размножению вирусов и микробов, а также других микроорганизмов.
Так организм противостоит размножению вирусов и микробов, а также других микроорганизмов.
Температура тела человека определяется соотношением уровней теплопродукции и теплоотдачи. Это соотношение формируется под контролем центра в гипоталамическом участке головного мозга: передний гипоталамус регулирует процессы теплоотдачи, а вентромедиальные и дорсомедиальные ядра заднего гипоталамуса – теплообразование.
Лихорадка – терморегуляторная адаптационная реакция. При этом изменяется гомеостаз организма с поддержанием более высокого, чем в норме, уровня теплосодержимого и температуры тела.
Считается, что 95% всех случаев повышения температуры обусловлены вирусной инфекцией.
Какие показатели температуры сегодня считаются нормой и как и чем ее лучше измерять?
Температуру тела можно измерять перорально, ректально или аксиллярно (под мышкой).
Результаты широкомасштабных исследований показали, что температура при измерении в разных участках тела несколько отличается, и в норме составляет:
- во рту (перорально) – в диапазоне 33,2-38,2°С,
- аксиллярно (в подмышечной впадине) – 35,5-37,0°С,
- при ректальном измерении – 34,4-37,8°С.

Важно помнить, что у детей температура тела в норме несколько выше, чем у взрослых. Так у детей при измерении температуры во рту:
- первого года жизни нормой является 36,7-37,3°С,
- у детей после года – 36,4-37,4°С.
- Для взрослых норма – 35,6-36,7°С, а вот с возрастом температура понемногу снижается и после 65 лет норма составляет – 33,9-37,0°С.
Какая температура – лихорадка, а какая субфебрильная?
О лихорадке свидетельствует температура во рту выше 37,8°C, ректальная температура выше 37,5°C, измерение температуры под мышкой не считают точным, она может быть на 1 градус ниже, чем при оральном измерении. Температура выше нормы, но ниже 38°C считается субфебрильной или легкой лихорадкой.
Следует ли измерять температуру тела несколько раз, как и каким прибором? Сейчас ртутный термометр не купить, так какой лучше: спиртовой, электронный, дистанционный?
По моему убеждению, лучше, проще и безопаснее пользоваться электронным термометром.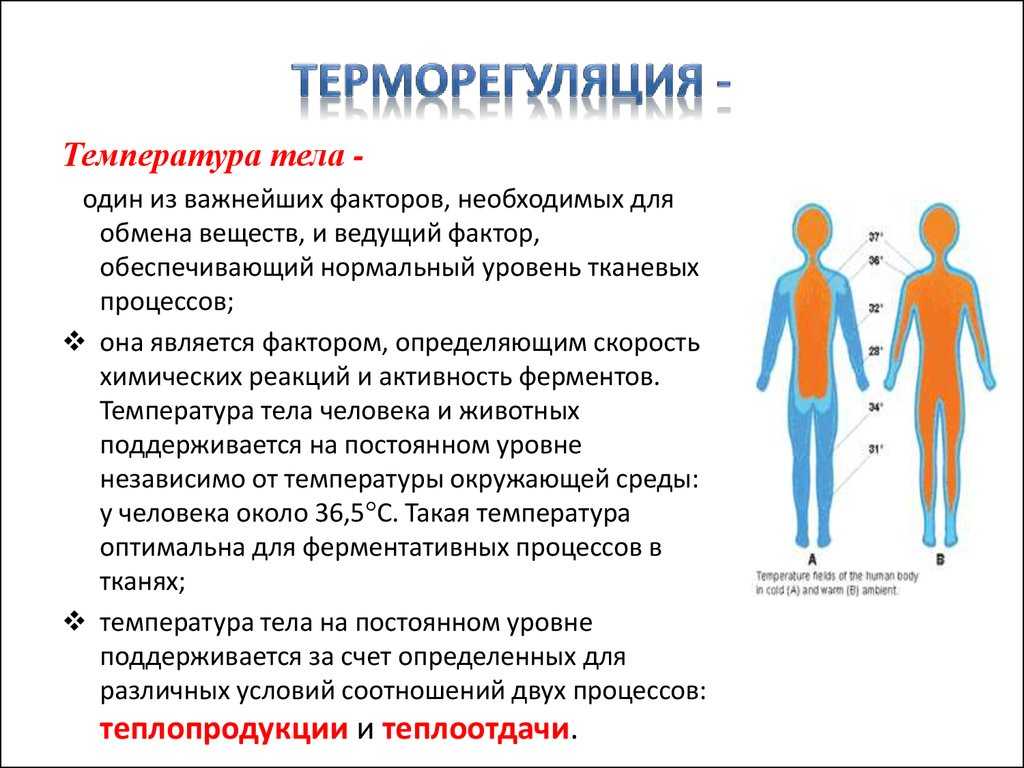
Если температура тела нормальная и самочувствие не нарушено, достаточно померить температуру один раз, но если состояние больного быстро ухудшается – следует перемерить температуру через несколько минут.
Какую температуру следует снижать и когда?
Лихорадка является проявлением патологического процесса, но не всегда требует применения жаропонижающих средств. Ведь лихорадка, как уже упоминалось выше, относится к защитным механизмам, поскольку повышает естественную резистентность организма при инфекционных заболеваниях. Да, доказано, что при лихорадке:
- прекращается рост некоторых типов пневмококков и вирусов;
- уменьшается содержание в сыворотке свободного железа, являющегося фактором роста грамотрицательных бактерий;
- ускоряются фагоцитоз, хемотаксис лейкоцитов, продукция интерферона.
Лишь если изменение температурного гомеостаза привело к неконтролируемому повышению теплопродукции или уменьшению теплоотдачи, или вследствие расстройств гипоталамической терморегуляции температура тела поднимается до более 39°С, это в большинстве случаев является проявлением тяжелого течения инфекции и требует вмешательства/коррекции.
Читайте также
Какие жаропонижающие лекарственные средства можно применять для детей, а какие категорически нет?
Для понижения температуры тела при лихорадке применяют парацетамол в разовой дозе 10-15 мг/кг или ибупрофен в разовой дозе 5-10 мг/кг.
(!) Категорически запрещено употреблять при лихорадке у ребенка (до 15 лет) ацетилсалициловую кислоту из-за риска возникновения тяжелого осложнения – смертельно опасного синдрома Рея, проявляющегося печеночной энцефалопатией из-за повреждения митохондрий гепатоцитов.
Также, из-за определенных рисков, в частности, риска развития агранулоцитоза, врачи большинства стран мира постепенно отказываются и от такого традиционного средства как метамизол натрия (анальгин). Эта тенденция распространена как в детской практике, так и для взрослых. А в ряде стран (США, Великобритания, Япония и др.) анальгин вообще изъят из обращения на фармацевтическом рынке.
Можно ли комбинировать препараты, чтобы снизить температуру у ребенка? Следует ли перед применением жаропонижающих ЛС использовать другие методы: холодные компрессы, капустные листья и другое?
Раньше действительно часто использовали физические методы снижения температуры тела, комбинировали антипиретики со спазмалитиками применяли рекомендации народной медицины и т. п.
п.
Однако мы живем в эпоху доказательной медицины и должны принимать во внимание, что научно обоснованных данных относительно эффективности и безопасности таких вмешательств отсутствуют, а следовательно, рекомендовать их нецелесообразно.
Среди немедикаментозных вмешательств можно порекомендовать как детям, так и взрослым пациентам обильное питье и предотвращение перегрева.
Как быстро в среднем должна снизиться температура после применения препарата? Когда следует обращаться в скорую?
Время наступления максимальной концентрации в крови ибупрофена – 45 мин и удлиняется при еде, а парацетамола – 20-30 мин. Это указывает на то, что ориентировочно через 30-45 мин после применения данных лекарственных средств они выходят на свою оптимальную жаропонижающую концентрацию, что должно сочетаться с быстрым снижением температуры тела. Если температура тела у пациента не снижается и при этом еще ухудшается самочувствие – следует обратиться за консультацией к врачу.
Действия для снижения температуры тела у пациентов всех возрастов в зависимости от тяжести лихорадки
| Возраст | Температура тела | Действия |
| 0-3 мес | ≥38°С | Обратиться к врачу, если у ребенка нет других симптомов |
| 3-6 мес | До 38.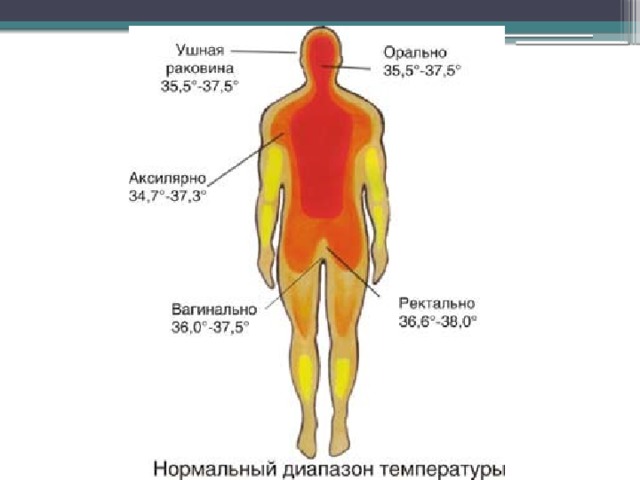 9°С 9°С | Поощрять ребенка отдыхать и пить много жидкости. Обратиться к врачу при наличии таких симптомов как раздражительность, вялость, дискомфорт. |
| 3-6 мес | >38.9°С | Обратиться к врачу |
| 6-24 мес | >38.9°С | |
| 2-17 лет | До 38. 9°С 9°С | Поощрять ребенка отдыхать и пить много жидкости. Обратиться к врачу при наличии таких симптомов как раздражительность, вялость, дискомфорт. |
| 2-17 лет | >38.9°С | 1. Если ребенок испытывает дискомфорт, дать ему парацетамол или ибупрофен. 2. Не давать ребенку больше одного препарата, содержащего парацетамол, например, некоторые комбинированные лекарственные средства от кашля и простуды. 3. Обратиться к врачу, если температура тела не уменьшается после употребления лекарственных средств или длится дольше трех дней. |
| 18 лет и старше | До 38. 9°С 9°С | 1. Отдыхать и пить много жидкости. 2. Обратиться к врачу, если лихорадка сопровождается сильной головной болью, ригидностью шеи, одышкой или другими необычными признаками или симптомами. |
| 18 лет и старше | >38.9°С | Принять парацетамол, ибупрофен или аспирин. Не принимать более одного препарата, содержащего парацетамол. Обратиться к врачу, если отсутствует реакция на употребление лекарственного средства и температура тела держится 39,4°C или выше или длится дольше трех дней. |
Следует ли волноваться, когда симптомы ОРВИ присутствуют, а температуры нет?
Симптомы ОРВИ при отсутствии интоксикации не вызывают значительного беспокойства, однако всегда есть риск присоединения бактериальной инфекции, поэтому нужно проводить симптоматическую терапию, давать достаточно жидкости и периодически консультироваться с врачом до полного выздоровления.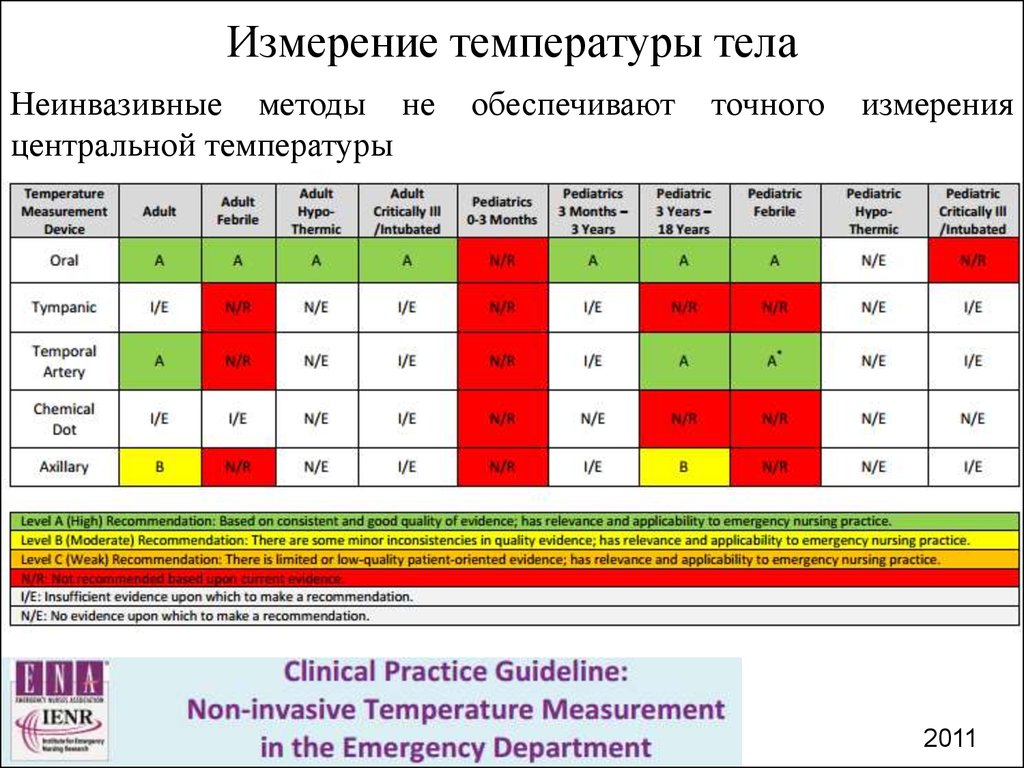
Кроме этого, к врачу следует обратиться, если такая ситуация повторяется время от времени. Ведь возможно, нужно провести дополнительные обследования, чтобы исключить аллергические и некоторые другие заболевания.
Да и в целом, пренебрегать визитом к врачу никогда не следует.
Читайте также
Нормальная температура — это какая? — The Village Казахстан
36,6 — показатель, который обычно принимают за норму, и если на градуснике эта отметка превышена или снижена, считается, что со здоровьем что-то не так.
Коллеги из российской редакции The Village поговорили с экспертами и узнали, почему температура тела меняется, всегда ли это признак сбоя в организме и когда стоит беспокоиться.
Терапевт, врач высшей категории, медицинский директор клиники «Рассвет»
Физиолог, эксперт FPA, старший преподаватель РГУФКСМиТ, соискатель лаборатории физиологии дыхания Института физиологии имени И. П. Павлова РАН
П. Павлова РАН
Общепринятый стандарт температуры человеческого тела 36,6 появился в 1868 году. Его ввел немецкий терапевт Карл Рейнхольд Август Вундерлих, измерив температуру у 25 тысяч пациентов. 36,6 градуса оказались «средним по больнице». Спустя почти 100 лет с появлением более точных термометров ученые из Мэрилендского университета уточнили среднестатистический показатель — он стал на 0,2 градуса выше — 36,8.
На сегодняшний день при измерении температуры тела нормой принято считать показатели от 35,2 до 36,8 градуса под мышкой, от 36,4 до 37,2 градуса под языком и от 36,2 до 37,7 градуса в прямой кишке, уточняет врач-терапевт Вячеслав Бабин. При этом в некоторых случаях возможен временный выход за указанный диапазон. Например, вечером температура тела в норме может приближаться к отметке 37 градусов или даже быть равна ей.
Температура тела меняется в зависимости от активности (при высокой активности температура может незначительно повышаться) и от времени суток. Нормальные суточные колебания температуры составляют 0,5–0,7 градуса. Когда мы засыпаем, все процессы в теле замедляются — температура тела немного снижается, становится ближе к 35–36 градусам.
Нормальные суточные колебания температуры составляют 0,5–0,7 градуса. Когда мы засыпаем, все процессы в теле замедляются — температура тела немного снижается, становится ближе к 35–36 градусам.
Распределение температуры тела по коже и внутренним органам индивидуально у каждого человека и зависит от: генетической программы; особенностей метаболизма; работы эндокринных желез; вегетативной нервной системы.
Именно поэтому у кого-то руки всегда холодные, а кто-то горячий, как печка, даже зимой.
«Дело в том, что у нашего организма есть химический и механический способы образования тепла. Первый связан с протеканием химических процессов в организме, второй — с сокращением мышечной ткани», — поясняет физиолог Владимир Меркурьев. Проще говоря, когда мы мерзнем и начинаем активно двигаться, чтобы согреться, запускаем процессы во внутренних органах, помогающие повысить температуру до нормальной.
Воздействие тепла и холода, физическая активность, употребление острых блюд и/или плотный прием пищи приводят к незначительному изменению температуры тела на короткое время. Так реагируют вегетативная и эндокринная системы на внешний раздражитель. У пожилых людей встречается ложное занижение температуры. Это связано с тем, что с возрастом интенсивность метаболических процессов снижается и изменяется кровоснабжение в коже. При этом температура во рту и прямой кишке остается нормальной. Подобная ситуация с курильщиками: занижение температуры может быть вызвано недостаточным кровоснабжением кожи. Кроме того, при измерении температуры во рту сразу после выкуривания сигареты возможно кратковременное повышение температуры, а под мышкой, наоборот, ее снижение.
Употребление алкоголя ведет к расширению сосудов кожи и подкожной клетчатки, а также к временному усилению теплоотдачи, что способно временно повышать температуру тела (кожи). Другой фактор, влияющий на температуру, — избыточный вес: у полных людей нередко нарушены обмен веществ и тепловыделение, поэтому температура кожного покрова может быть ниже реальной. У женщин температура тела немного меняется в зависимости от фазы менструального цикла: повышается в период овуляции и снижается после менструации. В этом случае повода для беспокойства нет. Гормональные перестройки, связанные с беременностью и родами, также незначительно могут влиять на температуру тела.
У женщин температура тела немного меняется в зависимости от фазы менструального цикла: повышается в период овуляции и снижается после менструации. В этом случае повода для беспокойства нет. Гормональные перестройки, связанные с беременностью и родами, также незначительно могут влиять на температуру тела.
Постоянная температура тела поддерживается при помощи системы терморегуляции. Центр управления температурой — гипоталамус — отдел головного мозга, который реагирует на изменение внутренней температуры (например, когда из-за охлаждения одного из участков тела снижается температура крови) и на информацию, передаваемую термочувствительными нейронами кожи — «датчиками температуры». Если тело нагрелось, гипоталамус старается понизить его температуру, включая процессы активного потоотделения, отведения тепла.
Теплообразование в организме происходит во всех органах и тканях, но не равномерно. Так, в мышцах, печени, почках образуется больше тепла, а в костях и сухожилиях теплопродукция меньше.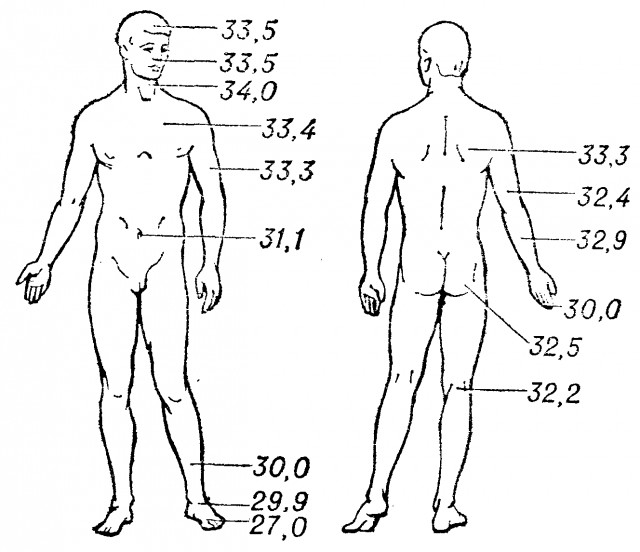
Кожа и мышцы отдают больше тепла, чем внутренние органы, а следовательно, сердце, печень, головной мозг — так называемое термическое ядро — теплее (их температура внутри тела в норме может достигать 38 градусов) оболочки — поверхностных тканей и кожного покрова.
Температура поверхности кожи в разных зонах тела отличается в зависимости от удаленности от ядра, активности обмена веществ, температуры окружающего воздуха и варьируется в диапазоне от 29,5 до 36,9 градуса. Самая низкая температура — в области стоп и ладоней, а наиболее высокая — в зоне туловища и головы. Поэтому если, к примеру, при входе в кафе вам измерят температуру, прислонив термометр к запястью, не удивляйтесь, что она может быть на 1–2 градуса ниже привычной.
37,1–38 градусов — это так называемая субфебрильная температура. Она может сохраняться в течение двух недель после инфекции с лихорадкой. «При отсутствии других симптомов такое состояние не требует дополнительного обследования и лечения.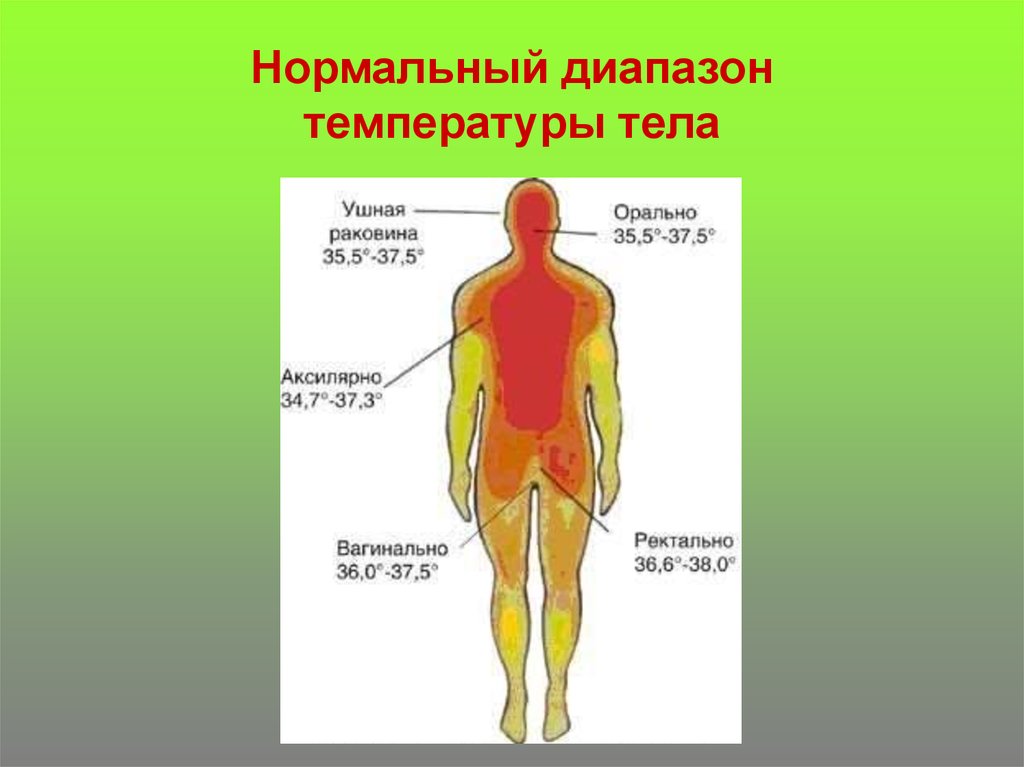 Достаточно часто в стертой форме протекают простудные заболевания, а выявление температуры является случайной находкой», — говорит терапевт Вячеслав Бабин.
Достаточно часто в стертой форме протекают простудные заболевания, а выявление температуры является случайной находкой», — говорит терапевт Вячеслав Бабин.
Но иногда температура 37 — сигнал, что надо бежать к врачу: если она держится достаточно долго без симптомов простуды и такие эпизоды повторяются. Субфебрильная температура бывает после прививок, травм, ушибов, перенесенных операций, а также при паразитарных заболеваниях, нарушении функции щитовидной железы, аллергических болезнях, у людей с железодефицитом и анемией. Например, последняя ведет к тому, что ткани, в том числе мозга, недополучают кислород. В результате развивается кислородное голодание, нарушается обмен веществ и терморегуляция организма, температура повышается.
Гипертермия (высокая температура) и лихорадка — понятия, связанные с повышением температуры тела, но их нельзя путать. Гипертермия обычно возникает из-за недостаточной теплоотдачи, например, когда на жаре человек получает тепловой удар. Она также может быть вызвана интенсивной физической нагрузкой, приемом лекарств, уменьшающих потоотделение, употреблением наркотиков, применением препаратов, действующих на ЦНС, и прочего. Лечение гипертермии заключается в быстром снижении температуры тела — вроде обтирания губкой, пропитанной холодной водой. Жаропонижающие препараты в данном случае бесполезны. Лихорадка же представляет собой повышение температуры тела, которое вызвано изменениями в центре терморегуляции, в гипоталамусе.
Она также может быть вызвана интенсивной физической нагрузкой, приемом лекарств, уменьшающих потоотделение, употреблением наркотиков, применением препаратов, действующих на ЦНС, и прочего. Лечение гипертермии заключается в быстром снижении температуры тела — вроде обтирания губкой, пропитанной холодной водой. Жаропонижающие препараты в данном случае бесполезны. Лихорадка же представляет собой повышение температуры тела, которое вызвано изменениями в центре терморегуляции, в гипоталамусе.
При попадании в организм бактерии или вируса активируются иммунные клетки. В результате в кровь выделяется большое количество пирогенов — веществ, повышающих температуру тела. Пирогены воздействуют на гипоталамус, который смещает температурный диапазон от 37 до 39 градусов. Происходит это за счет передачи информации к сосудистому центру, а он, в свою очередь, вызывает сужение сосудов, поэтому появляется озноб и холодеют ноги. Во время лихорадки также увеличивается образование тепла за счет распада жировой ткани и белков и повышения термопродукции в печени. Иногда для более быстрого производства тепла при инфекции включается механизм мышечной дрожи. Все это происходит для защиты — более эффективного уничтожения инфекции, поскольку повышенная температура тела ускоряет гибель микробов. Кроме того, лихорадка усиливает активность клеток иммунной системы — нейтрофилов и лимфоцитов. Такой способ борьбы с инфекцией во многих случаях помогает выжить. Конечно, в лихорадке мало приятного: помимо плохого самочувствия организм теряет много жидкости и энергии, что может быть опасно для больных с нарушенным кровотоком в сосудах сердца и головного мозга, а также для плода у беременных.
Иногда для более быстрого производства тепла при инфекции включается механизм мышечной дрожи. Все это происходит для защиты — более эффективного уничтожения инфекции, поскольку повышенная температура тела ускоряет гибель микробов. Кроме того, лихорадка усиливает активность клеток иммунной системы — нейтрофилов и лимфоцитов. Такой способ борьбы с инфекцией во многих случаях помогает выжить. Конечно, в лихорадке мало приятного: помимо плохого самочувствия организм теряет много жидкости и энергии, что может быть опасно для больных с нарушенным кровотоком в сосудах сердца и головного мозга, а также для плода у беременных.
Самой частой причиной лихорадки становится инфекция. При хорошей переносимости температуру до 38,9 градуса не следует сбивать. Надо пить больше жидкости, чтобы не допустить обезвоживания, и отдыхать. Также следует избегать сильного укутывания для облегчения теплоотдачи. «При плохой переносимости лихорадки или повышении температуры выше 38,9 градуса рекомендуется принимать ацетаминофен (парацетамол, панадол), ибупрофен („Нурофен“) или аспирин (нельзя применять до 18 лет).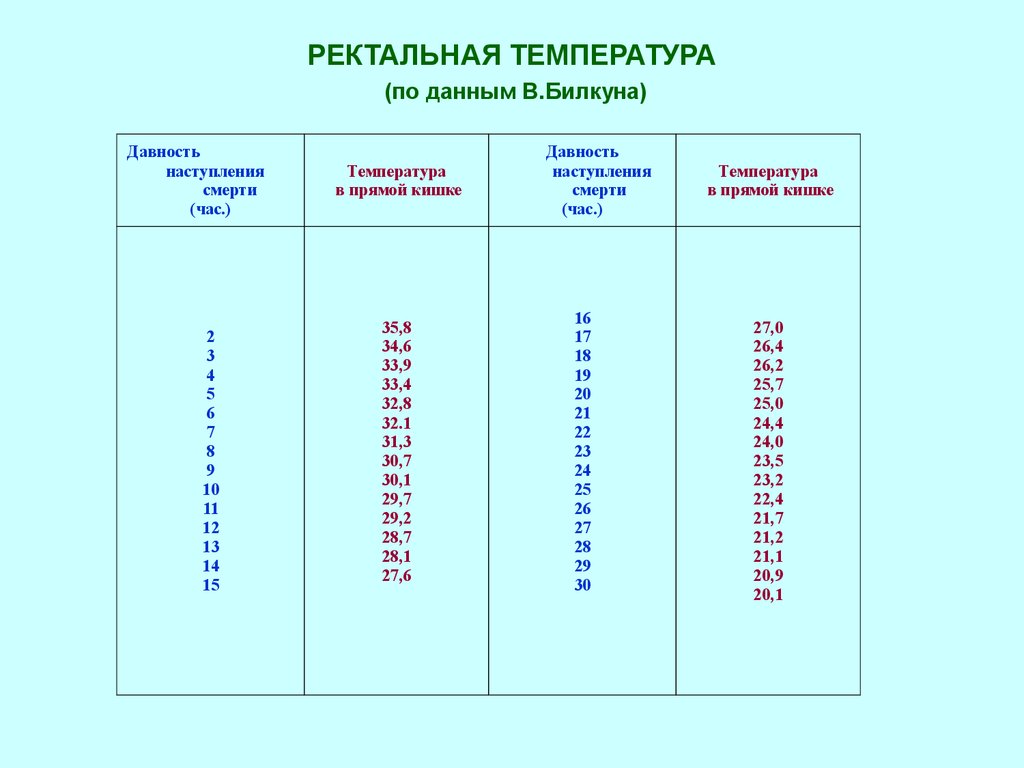 Важно внимательно читать инструкцию к препарату и не использовать одновременно несколько средств, содержащих ацетаминофен (он может входить в состав комбинированных препаратов, применяемых при простуде)», — говорит терапевт Вячеслав Бабин.
Важно внимательно читать инструкцию к препарату и не использовать одновременно несколько средств, содержащих ацетаминофен (он может входить в состав комбинированных препаратов, применяемых при простуде)», — говорит терапевт Вячеслав Бабин.
«Высокая температура снижает активное размножение патогенных микроорганизмов, тем самым помогая иммунной системе быстрее их уничтожить. Но если у больного есть проблемы, например, с сердечно-сосудистой системой, которые могут усугубиться на фоне повышенной температуры, то ему рекомендуется принимать жаропонижающее даже при температуре 38 градусов», — обращает внимание физиолог Владимир Меркурьев.
Ошибочно полагать, что чем раньше начать пить противопростудные средства, тем быстрее выздоровеешь. Это не так: температура — признак, который помогает определить, что в организме есть инфекция, и препараты, снимающие проявления воспаления, убирают симптомы, но не саму проблему. Микробы остаются в организме, а когда их ничто не угнетает (температура сбита препаратом), иммунной системе гораздо сложнее с ними справляться.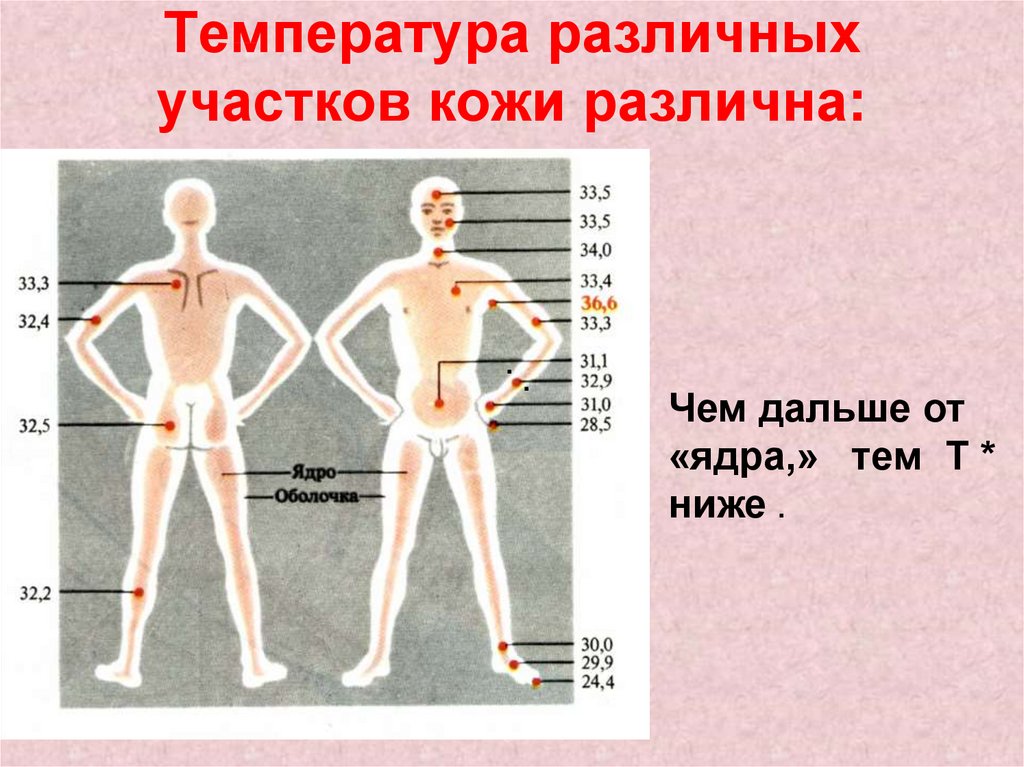 Частый пример: человек, чувствуя, что заболевает, принимает жаропонижающее и отправляется на работу, вместо того чтобы побыть несколько дней дома, лежа в кровати и употребляя больше жидкости. В результате его иммунная система не получает ту помощь, на которую рассчитывала: повышенная температура сбита, энергия уходит не на борьбу с инфекцией, а на физическую и умственную работу. В этом случае воспалительный процесс может перейти в скрытую стадию (без симптомов), болезнь затянется и повысится риск осложнений.
Частый пример: человек, чувствуя, что заболевает, принимает жаропонижающее и отправляется на работу, вместо того чтобы побыть несколько дней дома, лежа в кровати и употребляя больше жидкости. В результате его иммунная система не получает ту помощь, на которую рассчитывала: повышенная температура сбита, энергия уходит не на борьбу с инфекцией, а на физическую и умственную работу. В этом случае воспалительный процесс может перейти в скрытую стадию (без симптомов), болезнь затянется и повысится риск осложнений.
Помощь врача требуется в том случае, когда температура не опускается ниже 39 градусов после повторного приема жаропонижающих препаратов или сохраняется более трех дней (это способствует разрушению белковой структуры организма, что чревато осложнениями и необратимыми последствиями).
Температура выше 41 градуса угрожает жизни и требует экстренной медицинской помощи. Скорую помощь также следует вызвать при сочетании лихорадки с сильной головной болью, одышкой, затруднением дыхания, хрипами, спутанностью сознания, галлюцинациями, ощущением давления в груди, учащенным сердцебиением, болью в животе, рвотой, кровохарканьем, кровью в стуле.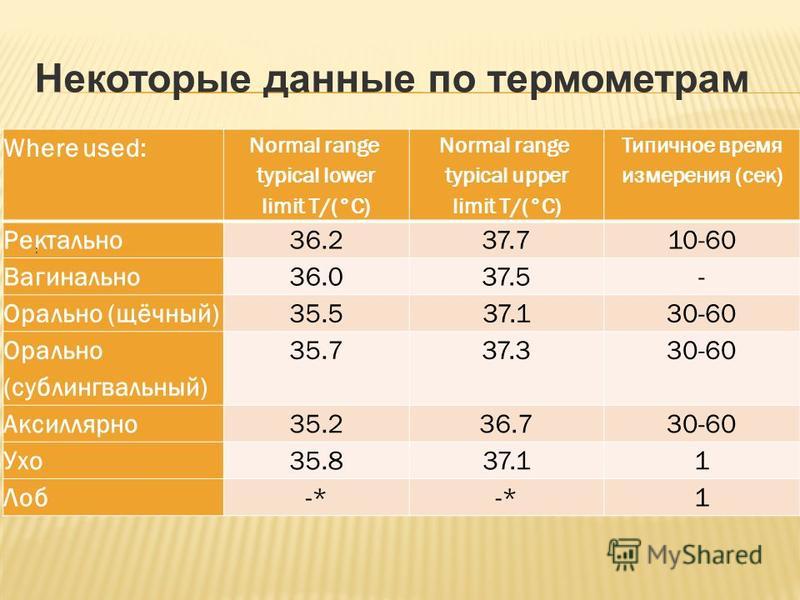
Низкая температура (ниже 35,2 градуса) может быть вызвана переохлаждением, интоксикацией, проблемами с эндокринной системой. Чтобы установить точную причину, необходимо медицинское обследование.
Зачастую температура тела понижена в течение нескольких дней после того, как человек переболел инфекцией — это называется астеническим следом. «Это сигнал о том, что организм справился с инфекцией, но еще слаб, и есть риск заболеть снова (вокруг много инфекций, которым легче атаковать ослабленный организм). Так что после выхода с больничного лучше плавно включаться в процесс, будь то работа, поездки, тренировки и так далее», — говорит физиолог Владимир Меркурьев.
Для измерения температуры подходят ртутные, спиртовые и электронные термометры. Принципиальной разницы в точности между ними нет. Частая ошибка при измерении температуры электронным термометром заключается в том, что градусник держат недостаточно времени. Если ориентироваться на цифры, полученные сразу после звукового сигнала, то показатель ниже реального — и возникает ощущение, что электронные термометры неточны.
Если ориентироваться на цифры, полученные сразу после звукового сигнала, то показатель ниже реального — и возникает ощущение, что электронные термометры неточны.
Обычно удобнее всего измерять температуру под мышкой. Для этого нужно протереть подмышечную впадину сухим полотенцем, поместить туда наконечник термометра и плотно прижать руку к телу, сохраняя такое положение до конца измерения (пять — десять минут). При этом перед тем, как мерить температуру, не нужно заниматься спортом и другой физнагрузкой, не стоит курить и пить горячие или холодные напитки. Температуру также можно измерять во рту (под языком, удерживая рот закрытым) или в анальном отверстии. Эти способы, как правило, применимы к маленьким детям, правда, в данном случае безопаснее использовать пластиковый электронный термометр, так как стеклянный градусник может травмировать. Для грудных детей существуют термометры-соски.
обложка: Mockup Graphics
Рассказать друзьям
0 комментариевДругие статьи по темам
Сюжет
Здоровье
Места
Казахстан
Прочее
ОбществоЗдоровьеМедицинаОрганизм
Становятся ли люди «холоднее»? Harvard Health взвешивает нормальную температуру тела – она не всегда может быть 98,6˚ F
В ранней части тела средняя оральная температура была выше на один градус – и в настоящее время новая нормальная температура составляет 97,5.
Фото: iStock
Нью-Дели: До сих пор мы жили под впечатлением, что нормальная температура тела составляет 98,6°F. это может на самом деле падать со временем, по крайней мере, согласно образцам данных 160-летней давности.
Нормальная температура тела 98,6˚F была установлена в середине 19 века Карлом Вундерлихом, немецким врачом, который измерил температуру подмышек около 25000 человек и обнаружил, что среднее значение температуры тела составляет 98,6˚F (37˚C). Однако в современной медицине это зависит от нескольких факторов.
- Температура тела колеблется в течение дня
- Она может варьироваться от человека к человеку в зависимости от возраста и пола
Волна холода в Дели: замерзнуть насмерть? Остерегайтесь дисфункции щитовидной железы
Как ртутный столбик ниже 3 градусов влияет на здоровье в долгосрочной перспективе; приготовьтесь к сердцу, проблемам с дыханием
Кроме того, анализ 20 исследований показывает, что средняя температура полости рта людей в период с 1935 по 1999 год составляла 97,5 ° F, а исследование 2017 года, в котором приняли участие 35 000 человек, показало, что средняя температура составляет 97,9 ° F, таким образом заявляя что нормальная температура тела людей колеблется на протяжении веков.
Люди становятся «холоднее»?
Для этого исследования нормальной температуры человека эксперты проанализировали записи температуры за более чем 157 лет. В ранней части тела средняя оральная температура была выше на один градус, а в настоящее время новая нормальная температура составляет 97.5. Это было после учета пола, возраста, размера тела и времени суток.
Новости по темеТрудности, с которыми сталкиваются родители с новорожденными зимой; способы защиты младенцев от холода
Индия сообщает о 98,7-процентном снижении числа случаев болезни Кала-Азар; знать о втором самом смертоносном паразитическом убийце в мире после малярии
Это наблюдение подтвердилось даже после учета возраста, пола, размера тела и времени суток.
Что может быть причиной такого изменения температуры тела?
По мнению экспертов, может быть две основные возможности:
- Низкий уровень метаболизма
- Низкий уровень инфекций и воспалений
Почему изменение температуры тела с течением времени имеет значение и велнес и по нескольким причинам.