Как раковые больные умирают: На исходе жизни: чего ожидать вам и вашим родным
Георгий Менткевич, внутрибольничные инфекции, детская онкогематология, почему умирают дети, сентябрь 2021 год | 29.ru
15 сентября умерла Эвелина Гурьянова (на фотографии) — ее мама намерена доказать, что в их истории была халатность
Фото: Умида Абдуллаева
Поделиться
В России тысячи детей болеют раком. Не у всех эта болезнь диагностирована, не все поставлены на учет, так что это число может быть гораздо больше. Огромное число людей в стране пытается спасти своих детей от гибели. Родители сталкиваются с массой проблем. Одна из них в том, что маленькие пациенты в больницах гибнут даже не от самой онкологии, а от внутрибольничных инфекций. Вот показательный пример. Журналисты NGS разбирались со случаями гибели детей в краснообской больнице Новосибирска. После одной резонансной истории отделение закрыли на ремонт и помывку, а после очередной публикации НГС прокуратура начала проверку, связанную с детской онкологией. Насколько эта проблема типична для всей страны?
Насколько эта проблема типична для всей страны?
Всего за пять дней, с 15 по 20 сентября, в Новосибирске умерли два пациента онкогематологического отделения в Краснообске (поселок, расположенный под Новосибирском) — мальчик и девочка. Основное их заболевание — это рак, но родители, которые объединились в сообщество (под названием «Самое Светлое Самое Родное») считают, что всё дело во внутрибольничной инфекции. По словам руководителя этого объединения Анны Титовой, с мая 2021 года, по их информации, четыре ребенка умерли от внутрибольничной инфекции, еще двое находятся в плохом состоянии в Новосибирске, и еще двое — в Москве. Кто-то из родителей переживает горе или борется за жизнь ребенка и не разбирается в ситуации, а кто-то намерен идти в суд, или его разбирательство находится в процессе. Вот история маленькой девочки Эвелины.
Эвелине Гурьяновой, дочери Умиды Абдуллаевой, было 9 лет. Этим летом мама заметила ухудшения в ее состоянии здоровья: девочка начала худеть, а потом и вовсе попала в больницу. 28 июля 2021 года семья впервые узнала о диагнозе — злокачественная опухоль в печени — гепатобластома. Тогда Эвелина находилась в детской больнице скорой помощи на Красном проспекте, но для лечения 13 августа ее направили в профильное учреждение в Краснообске.
28 июля 2021 года семья впервые узнала о диагнозе — злокачественная опухоль в печени — гепатобластома. Тогда Эвелина находилась в детской больнице скорой помощи на Красном проспекте, но для лечения 13 августа ее направили в профильное учреждение в Краснообске.
— Когда мы приехали туда, с нами лежал мальчик. Если моя дочь была лежачей, то он бегал, играл, ел, кричал — всё было хорошо, а потом за один день он попал в реанимацию — и всё: его нету. Мамочки тогда собирали деньги на похороны, я была новенькой и узнавала, что случилось. Сказали, что сепсис, и он за один день ушел. При мне уже трое детей так умерли — от инфекции, сепсиса. Они быстро умирают, потому что иммунной системы из-за химиотерапии по сути нет, поэтому в больнице должны быть стерильные условия. Но тогда я об этом не думала, — вспоминает Умида Абдуллаева.
Эвелина успешно прошла два курса химиотерапии: если изначально опухоль была 35 сантиметров, то потом, по словам Умиды, уменьшилась на 70%. Врачи назначили третий курс химиотерапии перед тем, как девочка полетит в Москву на операцию.
— Мы с ребенком были на правильном пути, половину уже прошли: 1 октября должны были улететь в Москву на операцию. И документация, и финансы были, и самочувствие хорошее, — уверяет мама девочки.
Но в начале сентября самочувствие ухудшилось: девочка потеряла сознание, когда ее возили делать МСКТ, потом ей несколько раз вызывали скорую домой, и в итоге она снова оказалась в краснообской больнице. Умида говорит, что начала бить тревогу, но врачи ее успокаивали: отвечали, что всё в норме:
— На следующий день нас перевели в реанимационное отделение. Тромбоциты и другие показатели крови упали. Ей заливали калий и кальций. У нее не было мочеиспускания — я понимала, что проблема с почками. Опухал живот. Говорила им об этом, просила направить нас в областную, где решают такие проблемы. По результатам анализов было видно, что в крови у нее вирус. У нее были диарея, рвота, слабость. Анализ на возбудителя инфекции они не делают и говорят, что нет времени ждать результата в течение недели.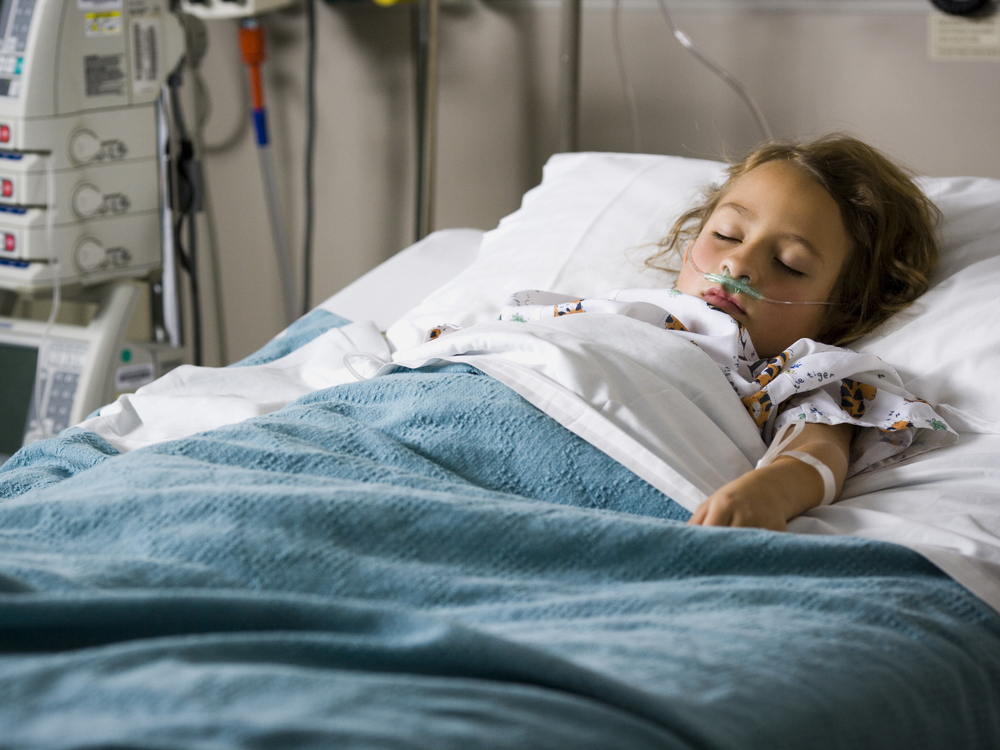
Умида отмечает, что на видео с первого дня в реанимации они пьют чай, всё хорошо. На второй день Эвелине стало тяжело дышать, нужен был кислород, падало давление. А на третий день девочка, по словам мамы, уже начала с кем-то разговаривать — видимо, токсины повлияли и на мозг. Тогда она добилась приезда хирурга санавиации. Но он сказал, что нет показаний для перевода.
Эвелина до болезни
Фото: Умида Абдуллаева
Поделиться
— На четвертый день я их умоляла что-то сделать, предполагала, что она может умереть. Видимо, они хотели, чтобы она умерла там, чтобы вскрытия в другой больнице и последствий не было. За четыре дня нам четыре раза меняли антибиотик. То есть они просто подбирают. Как на подопытном кролике — получится или нет. Зайдет врач и говорит: «Добавь это, убавь это, попробуй — посмотрим, как получится», — возмущается Умида.
Потом девушка через знакомых смогла связаться с одним человеком из Министерства здравоохранения и попросила помощи у него, говорила, что у дочери уже септический шок. Только после этого ребенка перевели в областную больницу.
Только после этого ребенка перевели в областную больницу.
— А до этого они говорили, что не могут это сделать без каких-то документов, подтверждающих необходимость перевода, не могут выше головы прыгнуть и так далее. Там даже невролога не было, и не пригласили, когда у нее начались галлюцинации. Никто меня не слушал. А в областной больнице ее сразу положили в реанимацию, подключили почки, но время уже было упущено. Кровь не могли очистить — по всему организму была инфекция, сепсис. Мне сказали в областной, что это всё из-за упущенного времени, — объясняет Умида Абдуллаева.
А сейчас, по словам Умиды, с ней никто из двух учреждений не разговаривает и не подтверждает эти слова:
— Я сказала заведующему детской гематологии в Краснообске Карену Хасикяну, что смерть моего ребенка на его совести. Могут про меня сказать, что я это всё говорю от боли потери. Но я рассказываю, как есть. Есть упущенное время и халатность. А мне говорят: «Ну что вы хотели, у вас же рак!» Сейчас просто пишут, что закрыли больницу на ремонт: крыша у них течет, а реальные проблемы остались заглушены. Заведующий как ни в чем не бывало дает интервью. Почему так несправедливо?! И это не первый ребенок, который из-за инфекции умирает. Вирус внутри больницы погубил несколько детей. В реанимацию в Краснообске с таким же диагнозом одновременно нас трое попало. Были дети, которых за полтора суток до нас перевели в областную больницу, вовремя, и их спасли.
Заведующий как ни в чем не бывало дает интервью. Почему так несправедливо?! И это не первый ребенок, который из-за инфекции умирает. Вирус внутри больницы погубил несколько детей. В реанимацию в Краснообске с таким же диагнозом одновременно нас трое попало. Были дети, которых за полтора суток до нас перевели в областную больницу, вовремя, и их спасли.
Умида Абдуллаева звонила в реанимацию областной больницы постоянно. Ей говорили, что всё без изменений, а на второй день Эвелина впала в кому.
— В 18:00 я звонила, со мной не хотели говорить, просили не беспокоить. Мне тогда так плохо стало, а потом я узнала, что в это время у нее остановилось сердце. Она впала в кому и умерла. 17:55 — клиническая смерть, 18:20 — остановка сердца, — со слезами рассказывает Умида.
Потом Умида боялась звонить в больницу, и ей тоже никто не звонил. Приехал ее бывший супруг, отец Эвелины, и в 22:00 позвонил в областную.
— Ему сказали: «Присядьте» — я только это услышала.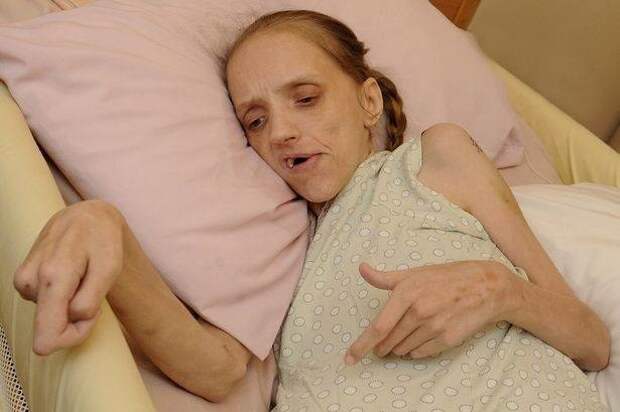 Потом я не поверила, что это правда, и сама позвонила. А они даже не позвонили сами! Это со всеми так делают или только со мной?! Я не стала делать вскрытие, потому что она так намучилась. Я забрала ее и увезла на родину — на Алтай. Там похоронила. Из-за гепатобластомы — так написано в справке о смерти, то есть ни слова о сепсисе и инфекции. Согласна, такое может быть: организм не справился, печень, но я считаю, что можно было ее спасти. Я выбирала гроб, и у меня спрашивали, какой рост. Я говорю, что 140. Мне отвечают: «А после смерти они вытягиваются, значит, 150». Но я не знаю. «Каким цветом хотите?» — не знаю, — с болью пересказывает Умида.
Потом я не поверила, что это правда, и сама позвонила. А они даже не позвонили сами! Это со всеми так делают или только со мной?! Я не стала делать вскрытие, потому что она так намучилась. Я забрала ее и увезла на родину — на Алтай. Там похоронила. Из-за гепатобластомы — так написано в справке о смерти, то есть ни слова о сепсисе и инфекции. Согласна, такое может быть: организм не справился, печень, но я считаю, что можно было ее спасти. Я выбирала гроб, и у меня спрашивали, какой рост. Я говорю, что 140. Мне отвечают: «А после смерти они вытягиваются, значит, 150». Но я не знаю. «Каким цветом хотите?» — не знаю, — с болью пересказывает Умида.
У Умиды есть еще двое детей: старшая дочь Ангелина и младший сын Мустафа. Они сейчас ее спасение:
— Они не дают мне умереть. Как хвостики за мной: если я плачу, то младший подбегает и вытирает слезы. Я толком и не наплакалась! Я была в декрете: маленькому 2 года, я хотела до трех посидеть, Эвелину за год восстановить. Но сейчас поговорила с командиром — вернусь на службу. Я военнослужащая. Мы с бывшим мужем военные, прошли Чечню — ветераны боевых действий. А эта беда за три месяца у меня всё перевернула. Я по кусочкам разлетелась и не знаю, когда соберусь.
Я военнослужащая. Мы с бывшим мужем военные, прошли Чечню — ветераны боевых действий. А эта беда за три месяца у меня всё перевернула. Я по кусочкам разлетелась и не знаю, когда соберусь.
Фото: Мария Тищенко / NGS.RU
Поделиться
У Эвелины день рождения 8 октября: они с мамой мечтали, что ее прооперируют 5 октября и что она будто заново родится.
— Недавно она мне сказала, что мечтает о собачке — маленьком лабрадоре. Я спросила, почему именно такая порода. Эвелина ответила: «Мам, ты что не знаешь? Они же дольше живут!» Мы хотели назвать ее Жизнью, — плачет Умида.
Подписчицы Эвелины в Instagram нашли черного лабрадора, родившегося 15 сентября — в день смерти девочки. Умида скоро заберет эту собаку домой.
Руководитель сообщества «Самое Светлое Самое Родное» Анна Титова рассказала, что родители детей с онкогематологическими заболеваниями объединились в 2020 году:
— Потому что больше нельзя было смотреть на ужас в детской онкологии: отсутствие врачей, реанимации, оборудования, препаратов и, главное — грамотного заведующего отделением. Всё это в совокупности убивало наших деток. Многое за год изменилось, а что-то и по сей день остается прежним. Специфика отделения требует к себе большого внимания от органов власти и постоянного взаимодействия с заведующим отделением. С мая в отделении стали уходить детки: очень быстро и по непонятным причинам. Мы стараемся поддерживать контакт со всеми родителями, поэтому узнали, что дети подхватывают инфекцию и уходят не от основного диагноза, а именно от нее. Сказать, что в этом виноваты стены больницы, которые покрыты грибком и плесенью — это не сказать ничего.
Всё это в совокупности убивало наших деток. Многое за год изменилось, а что-то и по сей день остается прежним. Специфика отделения требует к себе большого внимания от органов власти и постоянного взаимодействия с заведующим отделением. С мая в отделении стали уходить детки: очень быстро и по непонятным причинам. Мы стараемся поддерживать контакт со всеми родителями, поэтому узнали, что дети подхватывают инфекцию и уходят не от основного диагноза, а именно от нее. Сказать, что в этом виноваты стены больницы, которые покрыты грибком и плесенью — это не сказать ничего.
По словам Анны, в больнице нет анализатора интоксикации, возможности проведения МСКТ, лаборатории, которая могла бы вовремя определить вид инфекции, и узкопрофильных специалистов, которые нужны детям.
— На сегодня принятое решение о переводе деток в областную больницу, возможно, было бы хорошим вариантом, если бы отделение было готово, не так, за 48 часов. Поэтому здесь есть свои «но». Надеемся, что условия пребывания и все обещания будут выполнены. Но я уверена, что только строительство детского онкогематологического центра сможет решить все вопросы и не допустить этих проблем.
Но я уверена, что только строительство детского онкогематологического центра сможет решить все вопросы и не допустить этих проблем.
Насколько вообще правдоподобна версия того, что дети в онкобольнице умирают не от своего заболевания, а внутрибольничных инфекций, мы говорим с Георгием Менткевичем — одним из самых известных детских онкологов, основателем и до недавнего времени руководителем отделения трансплантации костного мозга НИИ детской онкологии и гематологии в онкоцентре им. Блохина.
Георгий Менткевич обеспокоен тем, что в детской онкологии мало настоящих профессионалов
Фото: Умида Абдуллаева, Александр Ощепков
Поделиться
Георгий Менткевич работал в центре Блохина до 2019 года, сейчас он — главный врач, заместитель генерального директора по лечебной работе клинического госпиталя «Нейровита». Член Американского общества детских гематологов/онкологов (Children’s Oncology Group).
— Если говорить об онкологических заболеваниях у детей, то в общем-то они лечатся значительно лучше, чем у взрослых: химиотерапия в подавляющем большинстве случаев имеет существенное значение. Она достаточно жесткая: вызывает снижение лейкоцитов и развитие иммунодефицитных состояний. Поэтому если рассматривать успехи детской онкологии, то в зависимости от вида опухоли — достаточно большой процент пациентов выздоравливает (в некоторых случаях до 90%), а каких-то пациентов нельзя вылечить из-за биологических особенностей опухоли, которая не чувствительна к лечению и прогрессирует. Это зависит от заболевания, схемы лечения, состояния больного.
Но достаточный процент погибает и от разных осложнений терапии — после хирургических вмешательств, лучевой и химиотерапии. После химиотерапии бывают проявления кардиотоксичности, различные отдаленные последствия и, безусловно, достаточно часто развиваются инфекционные осложнения.
Инфекции проходят на фоне сниженного количества лейкоцитов и сниженного иммунитета, что особенно опасно. Есть две причины появления инфекций: первая — активация собственной флоры, вторая — то, с чем пациент сталкивается в больнице, транспорте и так далее. Безусловно, внутрибольничная инфекция является следствием того, что подавляющий процент наших медицинских учреждений, в том числе детских, находится в ненадлежащем санитарно-гигиеническом состоянии и характеризуется высокой агрессивностью и часто резистентностью к современным антибиотикам и противогрибковым средствам.
Есть две причины появления инфекций: первая — активация собственной флоры, вторая — то, с чем пациент сталкивается в больнице, транспорте и так далее. Безусловно, внутрибольничная инфекция является следствием того, что подавляющий процент наших медицинских учреждений, в том числе детских, находится в ненадлежащем санитарно-гигиеническом состоянии и характеризуется высокой агрессивностью и часто резистентностью к современным антибиотикам и противогрибковым средствам.
Это даже не вопрос, делались там ремонты или нет, потому что ремонт сам по себе для пациента, особенно если он находится рядом, — это катастрофа. Вопрос заключается в подготовке воздуха в детском отделении онкогематологии, насколько качественно и какими средствами происходит обработка, в грамотности медицинского персонала и так далее.
Существует проблема внутрибольничных инфекций. Больные после химиотерапии, у которых поражены слизистые, очень подвержены инфекциям. Более того, получается так: пациент, который имеет инфекционные осложнения и находится в больнице, получает антибактериальную терапию различными препаратами. Как правило, пациенты меняются, проходят десятилетия, и фактически в больницах формируются устойчивые к антибиотикам штаммы. В больнице начинается эпидемия, вызванная микроорганизмами, выросшими в ее стенах, которые неоднократно встречались с различными видами антибиотиков и приобрели к ним резистентность. Это является самым неприятным моментом.
Как правило, пациенты меняются, проходят десятилетия, и фактически в больницах формируются устойчивые к антибиотикам штаммы. В больнице начинается эпидемия, вызванная микроорганизмами, выросшими в ее стенах, которые неоднократно встречались с различными видами антибиотиков и приобрели к ним резистентность. Это является самым неприятным моментом.
Это замкнутый круг в какой-то степени, но ничего идеального не бывает. Если ребенка с острым лимфобластным лейкозом не лечить, то он погибнет в 100% случаев. Если его лечить очень хорошо, по современным немецким протоколам, то он выздоровеет в 86% случаев, но в 14% — нет, даже если он будет находиться у лучших специалистов мира. Мы лечим специальными лекарствами, которые убивают опухоль, но они же вызывают побочные эффекты. Мы платим определенную цену. Поэтому нужно выбирать золотую середину.
Химиотерапия спасает жизнь, но нужно стремиться создать максимально чистые условия: это касается и воздуха, и чистоты перчаток, и масок, и квалификации персонала, и питания, и частоты смены белья, включая вопрос, где и как оно стирается. Это комплексный процесс. Всё это вы собираете и прибавляете к 86% выздоровления, чтобы увеличить шансы ребенка на жизнь.
Это комплексный процесс. Всё это вы собираете и прибавляете к 86% выздоровления, чтобы увеличить шансы ребенка на жизнь.
Если рассматривать 14%, которые погибают, то 10% — из-за того, что опухоль такая. Мы не можем всех излечить, даже от ковида, хотя, наверное, это проще, чем лимфобластный лейкоз. А еще 4% — от осложнений, в том числе инфекционных. Это, конечно, усредненная статистика: в каких-то случаях может оказаться по-другому — совсем плохо с инфекционными осложнениями. В каких-то учреждениях нет препаратов крови, и больные погибают от кровотечений.
— Честно, я не знаю, как развита детская онкология в Новосибирске, но думаю, что с точки зрения развития медицины — это не самый плохой регион. Я считаю, что очень многие центры в стране нуждаются в дополнительном финансировании и улучшении многих компонентов.
Что наносит больший урон — нехватка финансирования или человеческий фактор — это хороший вопрос. Много примеров, когда много денег, а ни черта не получается. Особенно если говорить о нашей стране. Нельзя сказать: «Дайте денег, и всё решится». Судя по тому, что я сейчас слышу по поводу ковидной истории. Меня ужас охватывает от того, что говорят наши медицинские власти: после ковида прививать от гриппа, например, а после гриппа — от ковида. А потом мы будем думать, откуда что.
Особенно если говорить о нашей стране. Нельзя сказать: «Дайте денег, и всё решится». Судя по тому, что я сейчас слышу по поводу ковидной истории. Меня ужас охватывает от того, что говорят наши медицинские власти: после ковида прививать от гриппа, например, а после гриппа — от ковида. А потом мы будем думать, откуда что.
Прививка, повторная прививка, а потом вы заболеваете третьей инфекцией, у вас развивается суперинфекция, и вы умираете неизвестно от чего. Так что наличие денег в здравоохранении не всегда выражается улучшением результатов. Всё же на первом месте должен быть профессионализм. Но вы его не получите: профессионалов нужно готовить 10 лет, но они никому не нужны.
В целом внутрибольничные инфекции — довольно серьезная проблема. В развитых странах уже очень давно обратили внимание на нее. Думаю, что и в России обращают внимание на это, но существуют какие-то трудности. Например, практически нигде в стране нет нормальной воздухоподготовки для отделения детской онкологии, онкогематологии.
Если мы говорим об идеальном варианте, то должно строиться новое здание с расчетом на то, что воздух должен быть максимально чистым: нужны специальные так называемые гепафильтры — это достаточно дорогое удовольствие. Их надо менять. Они не пропускают микроорганизмы из воздуха в палаты. Давление в палате должно быть чуть больше, чем в коридоре, а в коридоре — чуть больше, чем в холле — градиентная система. То есть воздух, который попадает, выдувается из больницы, а не наоборот.
У нас стандартной практикой является следующее: «Давайте откроем окошечко и проветрим помещение». И никто не проверяет, сколько в таком воздухе бактериальных, сколько грибковых частиц. Мы в своей практике [в центре Блохина] делали это постоянно. Я думаю, что в России — за исключением двух-трех учреждений — ни одно не соответствует параметрам европейского или американского госпиталя.
В моем опыте были случаи, когда в Америке отделения детской онкогематологии с внутрибольничными инфекциями закрывались и строились новые. Потому что избавиться от внутрибольничных инфекций с помощью ремонта сложно: косметический ремонт не помогает, а капитальный ремонт может оказаться дороже, чем постройка нового здания. Насколько я знаю, в Америке было правило, согласно которому отделение не может больше 25 лет существовать. И кто у вас делает ремонт? Вы зайдите на любую стройку и увидите, кто у вас строит. Эти же люди принесут дополнительные инфекции.
Потому что избавиться от внутрибольничных инфекций с помощью ремонта сложно: косметический ремонт не помогает, а капитальный ремонт может оказаться дороже, чем постройка нового здания. Насколько я знаю, в Америке было правило, согласно которому отделение не может больше 25 лет существовать. И кто у вас делает ремонт? Вы зайдите на любую стройку и увидите, кто у вас строит. Эти же люди принесут дополнительные инфекции.
У нас много чего можно было бы сделать, чтобы что-то улучшилось. Но понимаете, что внутрибольничные инфекции — это одна из проблем. Посмотрите статистику, чтобы понять, где у нас выздоровление, а где нет. Препаратов не хватает. Многие фирмы ушли: китайские и индийские аналоги могут быть хуже, мягко говоря, я предполагаю. Российские также могут быть хуже, потому что делаются на самом дешевом сырье. Я думаю, что родители пациентов, если не будут бояться, расскажут вам больше и честнее.
Накануне мы рассказывали вам о смерти молодого блогера из Архангельска, который боролся с раком несколько лет, а также вдохновлял на борьбу других ребят по всей стране.
«К сожалению, и в настоящее время пациенты умирают от голода» uMEDp
Эти слова признанного мирового эксперта в области лечебного питания профессора Любоша Соботки, руководителя клиники метаболической коррекции и геронтологии при медицинском факультете Карлова Университета в г. Градец Кралове (Чешская Республика), председателя Чешской Ассоциации парентерального и энтерального питания, члена совета по образованию Европейской Ассоциации Парентерального и Энтерального питания (ESPEN), кажутся невероятными в применении к современной медицинской практике.
Несмотря на то, что причина смерти пациента, порой, фиксируется совершенно иная — например, пневмония, или сердечная недостаточность, или присоединившеяся инфекция, все понимают, что истинная причина кроется в неспособности больного человека бороться с осложнениями из-за банального истощения организма. Это особенно актуально для онкобольных. Современное высокотехнологичное лечение, эффективно убивая раковые клетки, одновременно влияет и на иммунные клетки, вызывая так называемую иммуносупрессию, то есть снижение иммунитета.
Профессор Соботка подчеркнул, что прослеживается прямая связь между количеством и тяжестью осложнений и недостаточностью питания: если больной в состоянии самостоятельно адекватно питаться, его шансы на выживание значительно выше, чем у того пациента, у которого аппетит снижен настолько, что он, фактически, голодает. Поэтому нутритивная поддержка больных с онкозаболеваниями с помощью специализированного лечебного питания необходима на всех этапах, в том числе до и после хирургического вмешательства, во время подготовки и получения лучевой или химиотерапии, а также в период реабилитации онкологических больных.
«В отечественной онкологической практике мы также сталкиваемся с большим количеством пациентов, которые нуждаются в специальном питании», —
отметил директор МНИОИ им. Герцена Андрей Каприн в ходе встречи с Любошем Соботкой в сентябре 2013 года. «В нашей стране пока еще недостаточно фундаментальных работ по нутритивной поддержке в области онкологии. Поэтому здесь крайне полезна экспертиза мирового уровня. Институт активно сотрудничает с НИИ питания РАМН, работы ведутся под руководством академика РАМН, профессора Тутельяна В.А. Мы готовы на базе нашего института продолжить научную работу в данном направлении».
Поэтому здесь крайне полезна экспертиза мирового уровня. Институт активно сотрудничает с НИИ питания РАМН, работы ведутся под руководством академика РАМН, профессора Тутельяна В.А. Мы готовы на базе нашего института продолжить научную работу в данном направлении».
Что такое нутритивная поддержка? Это процесс обеспечения адекватного питания с помощью ряда методов, отличных от обычного приема пищи, включающих в себя парентеральное (внутривенное), энтеральное питание или их комбинацию. Ее цель – компенсация критической потери белка и энергии, жизненно необходимых для проведения адекватного лечения, реабилитации и повышения качества жизни пациента.
Недоедание встречается часто у пациентов с диагнозом «рак», примерно половина таких пациентов питается недостаточно. Почему так происходит? Прежде всего потому, что растущая опухоль влияет на весь организм больного человека, на все органы и системы, воздействуя, в том числе, и на аппетит, и вкусовые предпочтения. Кроме того, пациенты, испытывают побочные эффекты лучевой или химиотерапии – тошноту, рвоту, изменение вкуса.
Аппетит резко снижается, питание для такого больного становится настоящей проблемой. А если опухоль локализована непосредственно в одном из отделов пищеварительной системы, то нарушение функций ещё более выражено. В этом случае приём твёрдой пищи иногда становится просто невозможным. Итог – недоедание, нанося удар по ослабленному организму, может привести к быстро прогрессирующему истощению, невозможности осуществить адекватное лечение, а, значит, к преждевременному летальному исходу.
Становятся понятными слова, сказанные в унисон двумя профессорами: лечение истощенного больного дорого обходится не только пациенту, но и государству. Недостаточность питания приводит не только к снижению качества жизни больного человека, но и к росту затрат на здравоохранение. Когда терапия идёт без осложнений, которые, по мировой статистике, крайне часто связаны с недоеданием, то и затраты на лечение гораздо меньше.
Ослабленный, истощенный болезнью и тяжелой операцией больной не имеет сил бороться даже с очень простой, банальной инфекцией. Вот тогда и разгорается «пожар» в виде пневмонии, нагноения швов, пролежней и т.д. Каждое из этих грозных осложнений требует дополнительного лекарственного обеспечения, например, дорогих антибиотиков, дополнительных дней, а иногда недель пребывания пациента на больничной койке, дополнительного времени и сил медперсонала. В результате получается вполне внушительная дополнительная сумма, которой можно легко избежать, если просто вовремя и правильно питать больного.
Вот тогда и разгорается «пожар» в виде пневмонии, нагноения швов, пролежней и т.д. Каждое из этих грозных осложнений требует дополнительного лекарственного обеспечения, например, дорогих антибиотиков, дополнительных дней, а иногда недель пребывания пациента на больничной койке, дополнительного времени и сил медперсонала. В результате получается вполне внушительная дополнительная сумма, которой можно легко избежать, если просто вовремя и правильно питать больного.
Профессор Андрей Каприн подтвердил, что его практика лечения онкологических пациентов это полностью подтверждает: «Когда мы начинаем лечение химиопрепаратами, то иногда видим, что не можем продолжить терапию из-за ослабленного состояния больного — имеет место «эффект бумеранга». Мы вынуждены прекратить терапию и, таким образом, все прежние затраты на лечение пациента фактически загубить. Резкое ухудшение наступает очень часто именно после третьего курса химиотерапии, когда отступать некуда, но мы вынуждены это делать из-за плохого общего состояния пациента. Но лечение больного не будет эффективно. Это значит, что мы, вынужденно прервав лечение, затем должны изменить план терапии».
Но лечение больного не будет эффективно. Это значит, что мы, вынужденно прервав лечение, затем должны изменить план терапии».
Любош Соботка делает однозначный вывод: «Если мы начнём нутритивную поддержку с самого начала, добавив некую дополнительную стоимость к стоимости лечения, и не допустим ослабления организма, то это будет значительно дешевле, чем лечить осложнения». Вынужденная отмена назначенного лечения в связи с потерей веса и общим истощением – это не только угроза быстрого прогрессирования опухолевого процесса, но и потеря уже затраченных огромных средств на терапию.
У многих специалистов, и у чиновников от медицины, особенно тех, которые отвечают за расчет стоимости лечения пациентов, может возникнуть вопрос: «Действительно ли специализированное питание может положительно повлиять на лечение?» В ходе беседы профессор Соботка привёл данные исследований 90-х годов, которые сравнивали состояние пациентов, получавших специализированное питание, и тех пациентов, кто его не получал.
При этом эксперт подчеркнул, что в настоящее время оценка влияния нутритивной поддержки оценивается ретроспективно, и сравнительные исследования в области питания не проводятся по этическим соображениям: «Мы не можем кормить одних пациентов и не кормить других, ожидая, что они умрут, и таким образом будет доказано, что питательная поддержка необходима». Во многих странах Европы нутритивная поддержка включена в схему лечения онкобольных и компенсируется по разным схемам, например, в Великобритании, Голландии, Германии до 100%. В Чехии, с недавнего времени страховые компании частично компенсируют затраты на энтеральное питание, назначенное врачом.
В России пока ситуация иная. На секции «Роль специализированного питания в лечебном процессе онкологического пациента» в рамках недавно прошедшего 8-го Всероссийского съезда онкологов, была принята резолюция, констатирующая, что процессы внедрения нутритивной поддержки онкологических больных в нашей стране недостаточно эффективны.
Если мнение российских онкологов будет услышано, и обеспечение онкобольных лечебным питанием будет закреплено на законодательном уровне, выиграют все: и пациенты, шансы которых перенести агрессивное лечение и избежать осложнений возрастут, и бюджет страны. Включение специализированного питания в обязательные стандарты лечения онкобольного позволит государству избежать крупных трат на тяжелую и дорогостоящую борьбу с осложнениями, не говоря уже о невосполнимых потерях – человеческих жизнях.
Врачи должны сообщать людям с неизлечимой формой рака, что они умирают 2, 2022
Перепечатки
Adobe Профессионально я носил много головных уборов. Самый неудобный — «доктор друг». В лучшем случае это просьба о рекомендации гинеколога или о том, какой антигистаминный препарат лучше всего действует при аллергии. Но в других случаях я оказывался в роли переводчика между другом и их врачом, решающим серьезные проблемы со здоровьем.
В лучшем случае это просьба о рекомендации гинеколога или о том, какой антигистаминный препарат лучше всего действует при аллергии. Но в других случаях я оказывался в роли переводчика между другом и их врачом, решающим серьезные проблемы со здоровьем.
Эти ситуации связаны со сложным набором профессиональных и личных границ, в которых я играю роль друга и эксперта в предметной области, но окончательная ответственность остается за лечащим врачом.
Моему другу Заку в возрасте около 30 лет поставили диагноз аденоидно-кистозная карцинома, редкий рак головы и шеи. Он не рассказывал мне об этом много, и я не вникал слишком глубоко, пока не понял, что Зак не добился того прогресса, который соответствовал бы его оптимистичному прогнозу. Затем он попал в отделение неотложной помощи с затрудненным дыханием, которое было связано со злокачественным плевральным выпотом — жидкостью в легких из-за прогрессирования рака. В этот момент мне было трудно следовать линии врача и друга, но моя любовь к моему другу побудила меня взять на себя роль собеседника с ним и его медицинской командой.
реклама
Во время трехстороннего разговора с дежурным онкологом я задал вопрос: «Является ли текущий курс химиотерапии паллиативным или лечебным?» Многозначительная пауза, затем последовал упрек врача Заку: «Ваш онколог должен был сказать вам это давным-давно».
реклама
Если кто-то вроде Зака, который был так занят своей заботой, мог иметь такое глубокое непонимание течения своей болезни, то как насчет более бесправных и маргинализированных пациентов?
Вскоре после этого разговора Зак умер вместе с мужем у его постели. Я ненавижу то, что они не знали раньше о том, что смерть быстро приближается, и я считаю, что его врачи берут на себя вину за то, что не сказали ему так, как могли бы понять.
Опыт Зака слишком обычен. В отчете JAMA Network Open в этом году среди людей в возрасте 70 лет и старше, лечившихся от неизлечимого рака, 41% считали, что им осталось жить более пяти лет, но только 10% их онкологов согласились с их оценками. И почти 60% пациентов считали, что их неизлечимый рак может уйти и никогда не вернуться.
Я нахожу это душераздирающим.
Я терапевт, который в течение последних двух лет изучал, как обеспечить людям, больным раком, высококачественную помощь, которая согласует их лечение с их целями и ценностями. Чем глубже я погружаюсь, тем больше меркнет мой оптимизм по поводу того, что наша система здравоохранения устроена таким образом, чтобы выявлять пожелания пациентов и раскрывать факты, которые позволяют им участвовать в принятии решений.
Нереалистичные ожидания, подпитываемые адресованной потребителю фармацевтической рекламой, изображающей счастливых людей, переживших рак, и влияние фармацевтической промышленности на онкологов, нависают над разговорами между пациентом и врачом. За каждое действительно революционное новое лекарство или показания к лечению десятки других предлагают всего несколько дней или недель дополнительного выживания — если таковые имеются — но за дополнительные расходы в сотни тысяч долларов и ложную надежду.
За каждое действительно революционное новое лекарство или показания к лечению десятки других предлагают всего несколько дней или недель дополнительного выживания — если таковые имеются — но за дополнительные расходы в сотни тысяч долларов и ложную надежду.
Ускоренный процесс одобрения Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, который должен был помочь людям с серьезными заболеваниями получить полезные методы лечения раньше, чем традиционный процесс рассмотрения, может стоить больше, чем помогает. Medicare потратила около 569 миллионов долларов в период с 2017 по 2019 год на лекарства от рака, которые не улучшили общую выживаемость пациентов. К сожалению, онкология — это дойная корова. С 2010 по 2019 год выручка от лекарств от рака увеличилась на 96% для 10 крупнейших фармацевтических компаний, а в 2019 году, лекарства от рака составили 27% их общего дохода.
Чрезмерная уверенность в лекарствах — одна из причин, по которой врачи не говорят больше об услугах, которые улучшают качество и количество жизни пациентов с раком на поздних и неизлечимых стадиях, таких как ранняя паллиативная помощь. Опрос онкологов 2021 года показал, что только 17% следуют рекомендациям, которые рекомендуют направлять пациентов с диагнозом метастатическое заболевание на паллиативную помощь, и эти же онкологи признали, что раннее введение паллиативной помощи приводит к лучшим результатам для пациентов. Причины этого разрыва включают предполагаемое сопротивление пациентов, нехватку времени и недостаточные инструменты для обучения пациентов.
Опрос онкологов 2021 года показал, что только 17% следуют рекомендациям, которые рекомендуют направлять пациентов с диагнозом метастатическое заболевание на паллиативную помощь, и эти же онкологи признали, что раннее введение паллиативной помощи приводит к лучшим результатам для пациентов. Причины этого разрыва включают предполагаемое сопротивление пациентов, нехватку времени и недостаточные инструменты для обучения пациентов.
Эти средства защиты неприемлемы. Врачи должны нести ответственность за преодоление барьеров грамотности в вопросах здоровья, временных ограничений и недоверия, чтобы гарантировать, что их пациенты понимают все доступные варианты. Все, что выходит за рамки этого, не является информированным согласием. Прежде чем пациенты согласятся на химиотерапию, изобилующую неприятными или вредными побочными эффектами, они должны иметь полное представление о том, что она даст им с точки зрения количества месяцев жизни, качества жизни и тяжести симптомов. Что касается самих врачей, то в подавляющем большинстве случаев они выберут неагрессивное лечение в конце своей жизни, и до одной трети онкологов не согласится на химиотерапию, которую они назначают. Это говорит о том, что многое остается недосказанным, когда врачи сообщают пациентам плохие новости о неизлечимом раке и других смертельных заболеваниях и предлагают следующие шаги.
Это говорит о том, что многое остается недосказанным, когда врачи сообщают пациентам плохие новости о неизлечимом раке и других смертельных заболеваниях и предлагают следующие шаги.
Большая часть моей клинической практики связана с уходом за людьми без страховки или застрахованными по программе Medicaid. Многие из них столкнулись со структурным насилием и пережили травмы поколений, некоторые из которых связаны с системой здравоохранения. Некоторые из руководящих принципов помощи при травмах включают безопасность, надежность, выбор, сотрудничество и расширение прав и возможностей. Я изо всех сил старался поделиться знаниями и силой, которая с ними связана.
Итак, я гуглю изображения желудочно-пищеводного перехода и поворачиваю экран компьютера, чтобы объяснить кислотный рефлюкс. Я имитирую, как сердце перекачивает кровь для пациентов с недавно диагностированной сердечной недостаточностью. Для тех, кто неизлечимо болен, я объясняю, что, основываясь на людях в подобных ситуациях, им может оставаться всего несколько недель или месяцев. Я стараюсь никогда не скрывать информацию от пациента или лица, осуществляющего уход, даже если она неопределенна, неопределенна или трудна.
Я стараюсь никогда не скрывать информацию от пациента или лица, осуществляющего уход, даже если она неопределенна, неопределенна или трудна.
Есть способ быть прозрачным и открытым, не будучи бесчувственным или пораженческим, даже когда имеешь дело с раком. Для Зака и многих других, мои коллеги-врачи и я должны практиковать наши коммуникативные навыки с той же строгостью, с которой мы оттачиваем наши процедурные.
С. Моника Сони — терапевт и помощник главного врача в New Century Health, управляющей компании, специализирующейся на кардиологии и онкологии.
Об авторе Репринты
Создайте отображаемое имя для комментария
Это имя будет отображаться вместе с вашим комментарием
Последнее путешествие для больных раком
Хизер Битар, Д.О.
Смерть. «Это большой слон в комнате. Все боятся об этом говорить», — сказала Хизер Битар, доктор медицинских наук, врач паллиативной помощи и доцент клинической кафедры поддерживающей медицины в Городе Надежды.
Но «пациенты знают, когда им плохо. Они знают, — настаивала она. И когда она прямо говорит им об их прогнозе, «многие не удивлены».
Многие умирающие боятся не столько смерти, сколько того, как они умрут, сказал Битар. «Это промежуточная часть, которую люди боятся больше всего. Если вы можете дать им представление о том, чего ожидать, это может облегчить их опасения».
Никто не хочет об этом говорить
Однако врачам так же трудно говорить о смерти, как и пациентам, сказал Битар. «Врачи могут подумать, что это означает, что они подвели своих пациентов». Кроме того, по ее словам, онкологи могут чрезмерно сосредотачиваться на опухоли и опухолевых маркерах, «но я думаю, что важно переосмыслить ситуацию и помнить, что человек — это больше, чем его болезнь». Перед лицом неизлечимой болезни вместо того, чтобы надеяться на излечение, «вы можете надеяться, что у вас будет больше времени, чтобы сделать что-то особенное со своим внуком», например.
«Мы так серьезно относимся к протоколам остановки сердца и сердечно-легочной реанимации, но протоколов для умирающих не существует», — продолжил Битар. «Это требует акцента на сострадании, сочувствии и изучении потребностей человека, а также процесса скорби этого человека и этой семьи».
Когда человек умирает, сказал Битар, врачи паллиативной помощи сосредотачиваются на лечении симптомов, а не болезни, и они позволяют пациенту направлять лечение.
Три основных симптома, которые необходимо лечить в конце жизни, — это боль, делирий и одышка, сказала она.
Кроме того, она сказала: «Мы сосредотачиваемся на физических вещах, тогда как многие вещи носят духовный характер, например, неразрешенные семейные отношения. Удивительно, насколько можно облегчить [физическую] боль, если заняться эмоциональными проблемами».
Процесс умирания
Поскольку семьи часто не готовы к процессу умирания, «они могут испытать шок, когда это произойдет», — сказал Битар. Но, «независимо от того, как вы туда доберетесь, естественная смерть одинакова для всех».
Но, «независимо от того, как вы туда доберетесь, естественная смерть одинакова для всех».
Все начинается с того, что человек больше не хочет есть. Это естественная реакция организма, который начинает отключаться и больше не может перерабатывать пищу. По словам Битара, многие семьи совершают ошибку, призывая пациентов продолжать есть в этот момент, что только заставит их чувствовать себя плохо. «Когда вы умираете, ваше тело не работает таким образом, чтобы оно могло естественным образом обрабатывать такие вещи, как внутривенные жидкости, пища. Он больше не усваивается таким же образом», — сказал Битар.
Многие семьи опасаются, что пациент умирает от голода. «Они не голодают, они умирают от своей болезни», — сказал Битар. «Когда они вступают в активную стадию смерти, их не беспокоит отсутствие аппетита».
После того, как пациент замедлит или перестанет есть и пить, он становится все слабее и слабее, становится прикованным к постели и у него начинается почечная недостаточность. Когда почки перестают функционировать, токсины накапливаются в кровотоке. Уровень их сознания в этот момент снижается, и они переходят в «сонное состояние». Токсины приводят к нарушению баланса электролитов, что вызывает аритмию сердца, и ослабленное сердце в конечном итоге останавливается.
Когда почки перестают функционировать, токсины накапливаются в кровотоке. Уровень их сознания в этот момент снижается, и они переходят в «сонное состояние». Токсины приводят к нарушению баланса электролитов, что вызывает аритмию сердца, и ослабленное сердце в конечном итоге останавливается.
Этот процесс «активного умирания» обычно может занять до двух недель, и основное внимание следует уделять комфорту и контролю над болью, сказал Битар. «В последние часы или дни человек может быть не в состоянии выразить словами свои потребности, поэтому мы должны знать по его языку тела и выражению лица, что происходит».
Дыхание пациента может стать затрудненным, и он может издавать булькающие звуки. «Агональное» дыхание — это часть естественного процесса умирания, — сказал Битар. «Похоже, что они изо всех сил пытаются дышать, но это не так. Их тело просто отключается. Они слишком слабы, чтобы глотать слюну, поэтому булькают. Пациент обычно не страдает».
Даже если человек не может говорить или выглядит без сознания, «Никогда не предполагайте, что он не слышит», — сказал Битар. «Большинство людей боятся умереть в одиночестве. Если они все еще слышат своих близких, это имеет огромное значение».
«Большинство людей боятся умереть в одиночестве. Если они все еще слышат своих близких, это имеет огромное значение».
У многих умирающих пациентов наблюдается делирий, но Битар подчеркнул, что пациент не осознает своего поведения. «Можно мирно запутаться», — сказала она. «Поговорите с ними и сориентируйте их: «Вы дома. Мы здесь». Открывайте жалюзи и закрывайте их ночью, чтобы они знали, день сейчас или ночь».
Когда пациенты перестают выделять мочу, «вы знаете, что вы находитесь в пределах от 24 до 72 часов до смерти, потому что в этот момент отказали почки», — сказал Битар.
Естественная смерть не должна причинять боль
Естественная смерть «не выглядит красиво, особенно если она затянется», — сказал Битар. «Но теоретически, с медицинской точки зрения, это должен быть приятный путь. Токсины, которые накапливаются, погружают вас в состояние, похожее на сон, которое должно вызывать эйфорию. Это не должно быть неудобно».
Наше общество очень ориентировано на лечение.