Ишемический инсульт головного мозга прогноз у пожилых людей: Ишемический инсульт головного мозга у пожилых k.ltq
Ишемический инсульт у пожилых — последствия для головного мозга
- Что такое ишемический инсульт
- Подробнее о симптомах инсульта
- Первая помощь при инсульте у пожилых
- Диагностика заболевания
- Виды лечения ишемического инсульта
- Последствия ишемического инсульта у пожилых
- Восстановление и реабилитация после перенесенной болезни
- Прогнозы и профилактика инсульта
- Разновидности ишемической болезни у престарелых
Инсульты занимают второе место в списке самых распространенных причин смерти людей. По разным данным ежегодно в мире фиксируется от 10 до 15 000000 случаев и большая часть из них приходится на людей старше 65 лет. Возраст оказывает большое влияние на тяжесть течения и последствия ишемического инсульта мозга у пожилых и усложняет реабилитацию. Однако своевременная помощь врачей и помогающих специалистов увеличивает шансы на максимально возможное восстановление утраченных функций.
Определение
Ишемический инсульт или инфаркт мозга — это патологическое состояние, которое возникает из-за острого нарушения мозгового кровообращения и приводит к гибели клеток и повреждению тканей мозга.
В большинстве случаев развивается в результате тромбоза, эмболии (закупорки сосудов инородными объектами) или снижения кровотока, вызванных различными патологиями сердечно-сосудистой системы: атеросклерозом, инфарктом миокарда, стенозом сонной артерии, сахарным диабетом и т.д. Приводит к нарушению или утрате функций разных отделов мозга, а в 15% случаев — к летальному исходу.
Ишемический инсульт у пожилого человека нужно отличать от геморрагического, при котором из-за разрыва сосуда происходит кровоизлияние в мозг. Первая помощь и терапия при разных типах патологии будет различаться.
Симптомы
Инсульт возникает внезапно, его симптомы проявляются мгновенно и делятся на общемозговые и очаговые.
- Тошнота, рвота.
- Головная боль.
- Боль в глазах.
- Судороги.
- Обморок.
- Спутанность сознания.
- Невнятная речь.
- Оглушенность, сонливость.
Также ишемический инсульт головного мозга у пожилых людей можно опознать по таким признакам как утрата координации движений, икота, проблемы с глотанием и девиации глазных яблок (развитие косоглазия при инфаркте мозга далеко не редкость).
При появлении любого из симптомов необходимо немедленно вызывать скорую помощь. Чем меньше времени пройдет между появлением первых проявлений болезни и госпитализацией, тем больше шансов минимизировать ущерб здоровью больного.
Первая помощь
Диагностика
Как правило врачам для постановки диагноза бывает достаточно знакомства с клинической картиной и анамнезом. Однако для дифференциации патологий ишемического вида от геморрагического применяется инструментальная диагностика:
- КТ.
 Помогает выявить очаг поражения и выявить наличие/отсутствие кровоизлияния.
Помогает выявить очаг поражения и выявить наличие/отсутствие кровоизлияния. - МРТ. Позволяет исследовать состояние артерий головного мозга.
- Церебральная ангиография. Подходит для детального обследования сосудов мозга и черепа. Используется при планировании операций.
Кроме того, невролог может назначить биохимический анализ крови, отправить больного на УЗИ или ЭЭГ.
Лечение
Эффективность лечения ишемического инсульта головного мозга у пожилых людей во многом будет зависеть от того, как быстро пациент был доставлен в больницу.
Последствия ишемического инсульта у пожилых
Восстановление и реабилитация
Период раннего восстановления длится до 6 месяцев после манифестации болезни. Если в это время будут проведена реабилитационные мероприятия, то высока вероятность, что утраченные функции будут восстановлены полностью или почти полностью.
Реабилитация в домашних условиях — не лучшая идея при ишемическом инсульте у пожилых. Прогноз для жизни больного, конечно, зависит от объема повреждений однако в большинстве случаев родственники не могут заменить штат узконаправленных специалистов.
Прогноз для жизни больного, конечно, зависит от объема повреждений однако в большинстве случаев родственники не могут заменить штат узконаправленных специалистов.
Прогноз и профилактика
По статистике около 10% людей, перенесших инфаркт мозга восстанавливаются полностью, еще 25% сохраняют некоторые признаки болезни, но возвращаются к нормальной жизни. Примерно 15-20% больных, к сожалению, умирают вскоре после манифестации инсульта.
У 40-50% пострадавших развиваются необратимые нарушения, из-за которых они нуждаются в постоянном уходе. Причем 10% из них требуется специализированный уход, который могут обеспечить только медицинские работники.
Приблизительно 14% пациентов вновь попадают в больницу с инфарктом мозга в течение 1 года. Профилактикой подобной проблемы является своевременно лечение причин, вызвавших ишемический инсульт головного мозга у пожилых. Прогноз будет положительным только в том случае, если больной соблюдает все рекомендации врачей, придерживается правильного питания, не употребляет алкоголь и сигареты.
Разновидности ишемического инсульта у пожилых
10-15 процентов всех инсультов случаются у людей, не достигших 45 лет
– У пожилых людей накапливаются нарушения в состоянии организма, связанные и с возрастными изменениями, и с вредными привычками, и со стрессом. А с какими факторами связан инсульт в сравнительно молодом возрасте?
– У него, действительно, есть свои специфические причины, и обусловлены они не только образом жизни, хотя и он играет важную роль, но, прежде всего, воспалительными заболеваниями сосудов, действиями лекарственных средств и генетическими предпосылками, заложенными в организме.
К ним относятся наследственные заболевания, связанные с проблемами свертывания крови. Дело в том, что 80% всех инсультов – ишемические, вызванные нарушением кровообращения в сосудах головного мозга.
В пожилом возрасте причиной его могут быть атеросклеротические бляшки или тромбоэмболия, в молодом – тромбоз как результат нарушений свертывания крови или изменений стенок сосудов.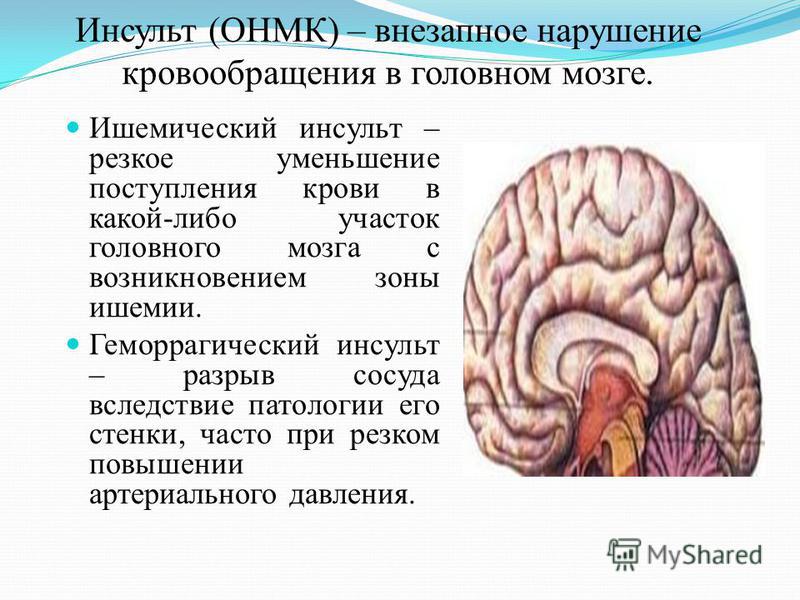
Повышенной вязкости крови может способствовать такое состояния, как антифосфолипидный синдром. Это аутоиммунное заболевание, при котором вырабатываются антитела к фосфолипидам. Они вмешиваются в систему свертывания крови и тоже могут вызвать тромбоз.
Фактором риска являются сердечно-сосудистые заболевания, пороки развития сердца, мерцательная аритмия (то есть фибрилляции предсердий). При мерцательной аритмии, пациенту прописывают препараты, разжижающие кровь, и пропуск в приеме лекарства может иметь своим последствием ишемический инсульт.
Раннему инсульту могут способствовать васкулиты (иммунопатологические воспаления разных кровеносных сосудов), онкологические заболевания, сахарный диабет или ожирение.
Еще одной причиной инсульта может стать травма. Если она сопровождается внутренним кровотечением, образуется гематома, закрывающая просвет сосуда, и это может нарушить кровообращение в сосудах головного мозга.
Врач Юрий Елисеев, ведущий специалист, невролог клиники «Рассвет»Главное в профилактике раннего инсульта – выявить такие заболевания и контролировать их.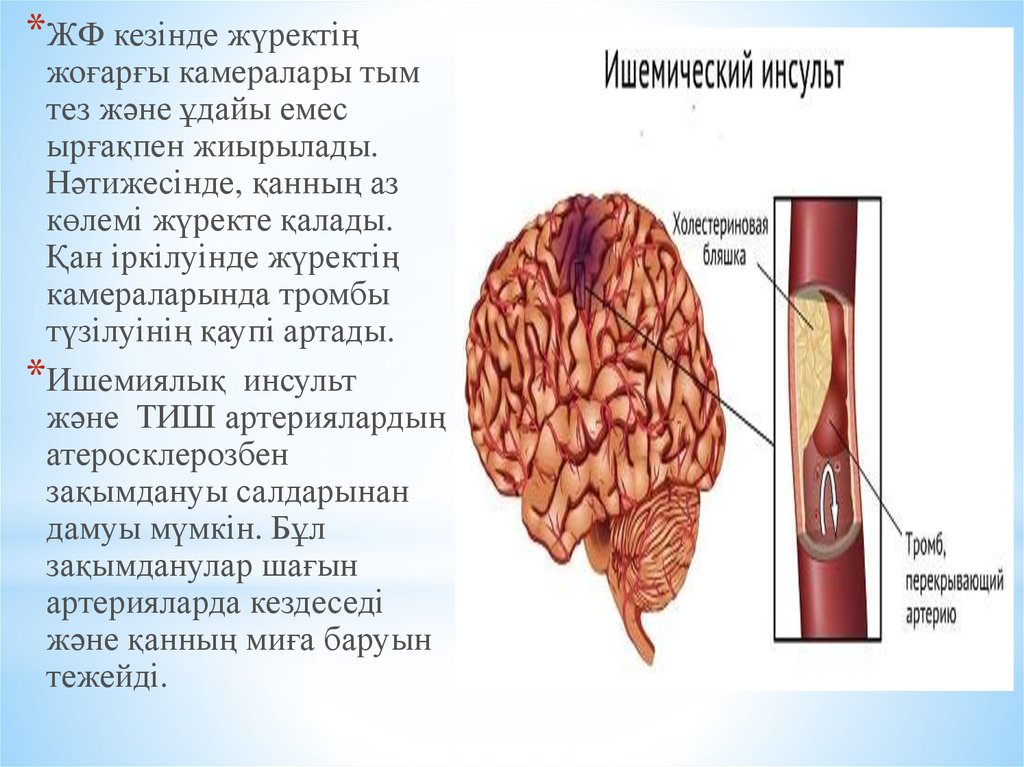
– А какие факторы образа жизни влияют на ранний инсульт?
– Здесь нет больших различий с инсультом в пожилом возрасте. Риск повышают курение, гиподинамия, высокое артериальное давление, повышенные уровни сахара или холестерина в крови, отчасти – несбалансированное питание.
Важно, однако, иметь в виду, что уровень холестерина, изменяющий стенки сосудов, зависит в гораздо большей степени от эндогенной секреции, чем от того, что мы едим. Иными словами, большая часть его вырабатывается нашей печенью самостоятельно.
В случае, когда у пациента уровень вредной фракции холестерина (липопротеинов низкой плотности) повышена, мы корректируем ее, в первую очередь, при помощи специальных препаратов – статинов, фибратов и некоторых других.
При сердечно-сосудистых заболеваниях в раннем возрасте очень важно следить за давлением и уровнем сахара в крови, так как повышение и того и другого может привести к инсульту.
Камертон – инструмент, который использует для диагностики Юрий Елисеев– Как диагностируют инсульт?
– Подозрение на инсульт возникает, если человек внезапно испытывает слабость в руке или ноге, у него нарушается речь, или возникает асимметрия лица – все это признаки острого нарушения мозгового кровообращения.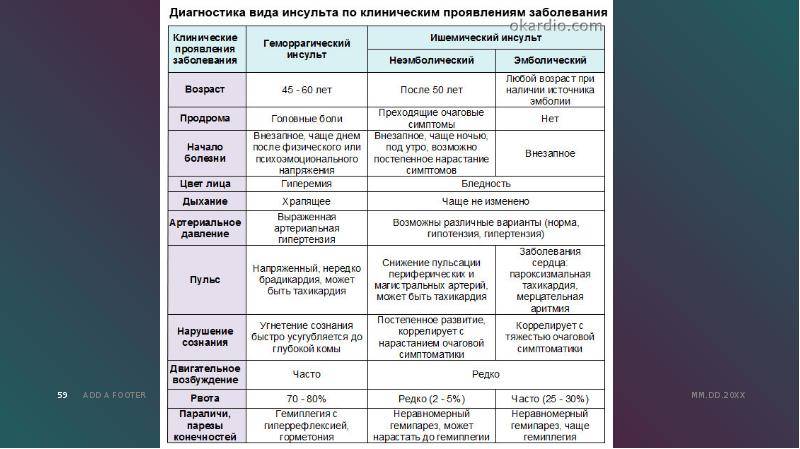
В больнице при подозрении на инсульт используют методы нейровизуализации: магнитно-резонансную томографию (МРТ) или компьютерную томографию (КТ) головного мозга.
– Почему это важно?
– Врач по симптомам может диагностировать острое нарушение мозгового кровообращения, но тактика лечения будет разной в зависимости от причины. Поэтому необходимо понять, имеем ли мы дело с кровоизлиянием или тромбозом, а это можно выяснить только методами нейровизуализации.
Кроме того, если необходимо хирургическое вмешательство, сосудистый хирург или нейрохирург на снимках видят локализацию тромбоза или аневризмы, нарушения стенки сосуда, а при наличии тромба могут понять, какой способ удаления будет оптимальным.
В дополнение к этому может потребоваться ультразвуковое исследование (УЗИ) сосудов шеи и сердца, иногда – вен конечностей, если есть подозрение на их тромбоз, суточный мониторинг ритмов сердца (ЭКГ) и артериального давления.
На более позднем этапе могут потребоваться дополнительные исследования сердца и сосудов (рентгеновская ангиография, череспищеводное ЭХО сердца), анализ крови на факторы, влияющие на ее свертывающую способность.
В большинстве медицинских учреждений Москвы сейчас доступен такой объем диагностики, но, к сожалению, за пределами столицы дела обстоят не так хорошо.
По-прежнему проводят устаревшие диагностические процедуры – УЗДГ без допплерографии, реографию, эхоэнцефалографию, которые не дают врачу необходимой информации о причинах, вызвавших инсульт.
– Каков прогноз для человека, перенесшего инсульт в раннем возрасте? Он отличается от прогноза для пожилого человека?
– Чем моложе пациент, тем, как правило, выше шанс на его успешную реабилитацию.
Врач и пациент в случае раннего инсульта должны решить две проблемы. Во-первых, найти причину инсульта, которая не всегда очевидна, если у человека ранее не было уже диагностировано нарушение свертывания крови, аутоиммунное или воспалительное заболевание или иного хроническое заболевание. Это важно для того, чтобы выбрать оптимальный способ профилактики повторного инсульта.
Вторая задача – организовать реабилитацию пациента.
К сожалению, в российской неврологии часто применяются средства и методы лечения, не доказавшие свою эффективность в клинических испытаниях. Это относится как к лекарствам, так и к физиотерапии.
Возьмем, например, такие группы препаратов, как антиоксиданты и ноотропы. Иногда на фоне их приема пациент считает, что ему становится лучше, но оценка длительного эффекта в больших плацебо-контролируемых исследованиях свидетельствует о том, что на выздоровление эти лекарства действуют не больше, чем плацебо.
Казалось бы, какой вред в том, что пациент будет принимать препарат, который, как ему кажется, улучшает самочувствие и при этом не имеет негативных побочных эффектов?
На самом деле, это может привести к тому, что пациент пренебрежет важными для него методами лечения и профилактики инсульта, будучи убежденным в том, что бесполезное, по сути, лекарство помогает.
А кроме того, не все из них безопасны. Ряд ноотропных препаратов имеет серьезные риски. Это лекарственные средства, полученные из мозга крупного рогатого скота или свиньи. К ним относится широко распространенный уже долгие десятилетия препарат Церебролизин и модный нынче Кортексин. Они не имели бы шанса быть зарегистрированными в Европе или США, так как препарат из мозга скота потенциально небезопасен для человека.
К ним относится широко распространенный уже долгие десятилетия препарат Церебролизин и модный нынче Кортексин. Они не имели бы шанса быть зарегистрированными в Европе или США, так как препарат из мозга скота потенциально небезопасен для человека.
Дело в том, что животные могут страдать прионными заболеваниями. Прион – это вид инфекционного агента, представляющего собой белок с нестандартной структурой. При производстве препарата из мозга скота, нет возможности гарантировать полную очистку его от прионов.
У человека прионы вызывают болезнь Крейтцфельдта – Якоба, фатальную семейную бессонницу и некоторые другие. Все известные прионные заболевания, поражающие головной мозг и другие ткани, в настоящее время неизлечимы и в конечном итоге смертельны.
Инкубационный период такого заболевания может продолжаться десятилетиями, поэтому не всегда можно отследить его причину, но и нельзя исключить в качестве источника препарат из мозга животного.
Широко используются в России и методы аппаратной физиотерапии, также не доказавшие свою эффективность. Это разнообразные токи, магниты, лазеры, которые подменяют собой действенные методы реабилитации, необходимые пациенту.
Это разнообразные токи, магниты, лазеры, которые подменяют собой действенные методы реабилитации, необходимые пациенту.
Человеку, перенесший инсульт, нуждается, прежде всего, в лекарствах для контроля давления. Это медикаменты, влияющие на тонус сосудов, пульс и мочеиспускание.
При повышенном уровне холестерина, особенно его «плохой» фракции рекомендуется диета с ограничением животных жиров и медикаменты, снижающие холестерин в крови, при повышенном уровне сахара – соответственно сахароснижающие лекарственные средства.
При слабости в конечностях необходима лечебная физкультура, при нарушении равновесия – вестибулярная гимнастика. Если после инсульта у пациента нарушена речь, требуются логопедические занятия.
Это эффективные методы реабилитации, их не могут заменить ноотропы и терапия магнитом или лазером.
К счастью, новое поколение врачей все больше опирается в своей практике на доказательную медицину. Положительное влияние на медицинскую практику оказывает и тот факт, что пациенты становятся все более грамотными, стремятся обсуждать с врачами тактику лечения и задавать интересующие их вопросы.
Прогноз и сопутствующие факторы у пожилых пациентов с окклюзией мелких артерий
Введение
Инсульт является основной причиной смерти и серьезной длительной нетрудоспособности во всем мире 1 . Несмотря на тенденцию к снижению заболеваемости инсультом в развитых странах за последние 30 лет 2,3 , с 1990 по 2017 год инсульт постепенно стал ведущей причиной смерти и инвалидности в Китае, составляя почти треть общее количество смертей от инсульта во всем мире 4,5,6 .
Окклюзия малых артерий (SAO) — это один из подтипов ишемического инсульта, классифицированных в исследовании ORG10172 по лечению острого инсульта (TOAST) 7 . Предыдущее исследование показало, что в развивающихся странах на SAO приходится 16–22% случаев ишемического инсульта, что на 4% выше, чем в развитых странах; 8 Однако последние исследования показали, что на SAO приходится 27,3% случаев ишемического инсульта в Китае, что выше мирового уровня 9 .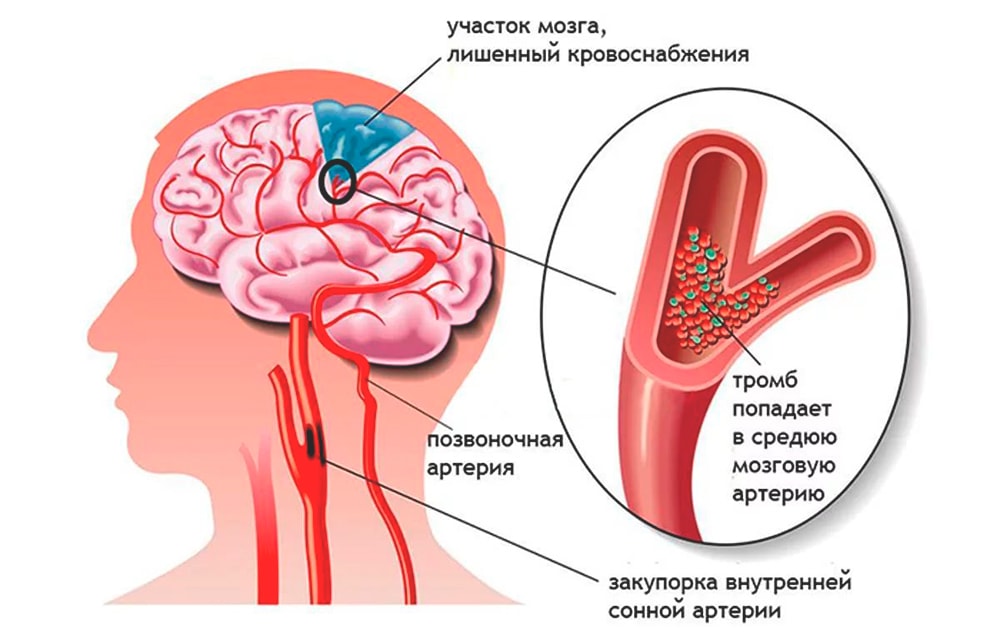 Крайне важно определить различные потенциальные основные причины подтипа инсульта для целенаправленного лечения и снижения бремени инсульта в Китае.
Крайне важно определить различные потенциальные основные причины подтипа инсульта для целенаправленного лечения и снижения бремени инсульта в Китае.
Однако мало что известно об исходах и факторах риска, связанных с исходами у пожилых пациентов с СНА у пожилых пациентов в Китае. Таким образом, в этом исследовании мы стремились оценить клинические особенности, исходы и соответствующие факторы риска через 3, 12 и 36 месяцев после начала инсульта у пожилых пациентов с САО в Китае.
Результаты
Отбор пациентов
В общей сложности 1464 пациента с САО (средний возраст 63,60 ± 11,43 года) были доступны в течение 3 месяцев после начала инсульта и были включены в это исследование. Из них 1458 пациентов были доступны для последующего наблюдения через 3 месяца после начала инсульта, в результате чего частота ответа составила 9.9,6%. Среди 1402 пациентов, которые были доступны >12 месяцев после начала инсульта, 1377 пациентов (98,2%) наблюдались через 12 месяцев.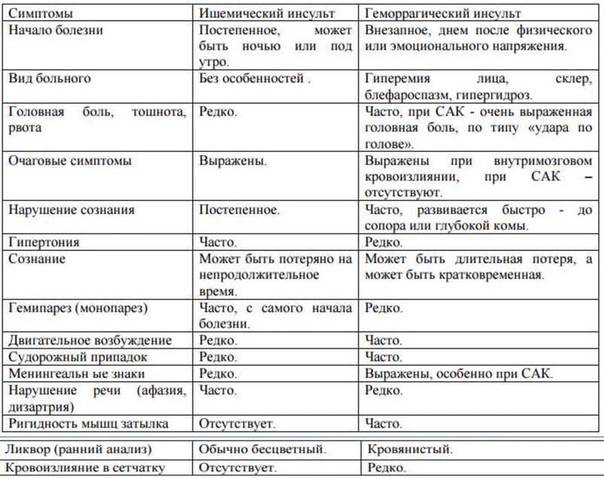 Точно так же через 36 месяцев после начала инсульта было доступно 725 пациентов (94,0%) после исключения 46 пациентов, которые были потеряны для последующего наблюдения в течение этого периода (рис. 1).
Точно так же через 36 месяцев после начала инсульта было доступно 725 пациентов (94,0%) после исключения 46 пациентов, которые были потеряны для последующего наблюдения в течение этого периода (рис. 1).
Блок-схема участников. Всего за исследуемый период в это исследование было включено 1464 пациента с САО. Из них 1458 пациентов были доступны для последующего наблюдения через 3 месяца после начала инсульта, в результате чего частота ответа составила 9.9,6%. Среди 1402 пациентов, которые были доступны >12 месяцев после начала инсульта, 1377 пациентов (98,2%) наблюдались через 12 месяцев. Аналогичным образом через 36 месяцев после начала инсульта было доступно 725 пациентов (94,0%), после исключения 46 пациентов, которые были потеряны для последующего наблюдения в течение этого периода.
Полноразмерное изображение
Клинические особенности среди пациентов с СНА в зависимости от возраста
Из 1464 пациентов с СНМ, включенных в это исследование на исходном уровне, 1174 (80,2%) пациента были в возрасте <75 лет и 290 (19,8%) были в возрасте ≥75 лет. По сравнению с группой в возрасте до 75 лет пожилые пациенты (в возрасте ≥75 лет) с СНА чаще были женщинами (26,1% против 17,1%; P < 0,001), имели тяжелый инсульт (4,8% против 1,4%; P = 0,00019) и имеют стеноз артерии (13,8% против 9,5%; P < 0,001) по сравнению с молодыми пациентами. Показатели распространенности артериальной гипертензии, мерцательной аритмии, ожирения, курения в настоящее время и употребления алкоголя были значительно выше в группе пожилых людей, чем в группе молодых; аналогичные тенденции наблюдались с уровнями ГПН, ТГ и Х-ЛПНП (таблица 1).
По сравнению с группой в возрасте до 75 лет пожилые пациенты (в возрасте ≥75 лет) с СНА чаще были женщинами (26,1% против 17,1%; P < 0,001), имели тяжелый инсульт (4,8% против 1,4%; P = 0,00019) и имеют стеноз артерии (13,8% против 9,5%; P < 0,001) по сравнению с молодыми пациентами. Показатели распространенности артериальной гипертензии, мерцательной аритмии, ожирения, курения в настоящее время и употребления алкоголя были значительно выше в группе пожилых людей, чем в группе молодых; аналогичные тенденции наблюдались с уровнями ГПН, ТГ и Х-ЛПНП (таблица 1).
Полноразмерная таблица
Различия в исходах через 3, 12 и 36 месяцев после начала инсульта между пожилыми пациентами и молодыми пациентами
периоды подъема в пожилой группе с уровнем зависимости 30,3%, 25,6% и 46,0% в пожилой группе и 14,9%%, 16,9% и 34,3% в группе молодых в 3, 12 и 36 месяцев соответственно.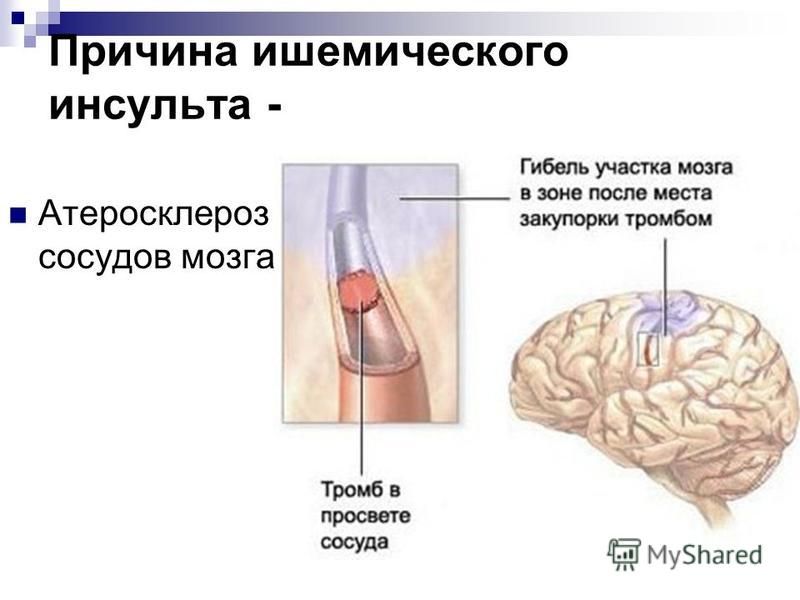 Более того, частота рецидивов была значительно выше в пожилой группе, чем в молодой группе, через 12 месяцев после начала инсульта (18,3% против 13,5%; P = 0,049). По сравнению с молодой группой, пожилая группа имела более низкие показатели смертности через 36 месяцев после инсульта, с соответствующими показателями 12,6% в пожилой группе и 5,4% в молодой группе.
Более того, частота рецидивов была значительно выше в пожилой группе, чем в молодой группе, через 12 месяцев после начала инсульта (18,3% против 13,5%; P = 0,049). По сравнению с молодой группой, пожилая группа имела более низкие показатели смертности через 36 месяцев после инсульта, с соответствующими показателями 12,6% в пожилой группе и 5,4% в молодой группе.
Полная таблица
Одномерный анализ связи исходов с факторами риска среди пожилых пациентов с СНАК
Одномерный анализ показал, что СД и уровни ГПН, ТГ, ГЦМ и СРБ были связаны со смертностью в 3, 12, и 36 мес. Тяжесть инсульта, сахарный диабет, стеноз артерий, ожирение и пол были значимо связаны с зависимостью у пожилых пациентов с САО. Кроме того, стеноз артерии, уровень HCY и пол были связаны с рецидивом среди пожилых пациентов с SAO (таблица 3).
Таблица 3 Связь исходов с факторами риска у пожилых пациентов с СНА.
Полноразмерная таблица
Многофакторный анализ связи исходов с факторами риска у пожилых пациентов с СНН
3 и 12 мес выравнивались, но уровень ТГ являлся протективным фактором смертности через 36 мес после инсульта. Риск отдаленной летальности среди пожилых пациентов с САО снизился на 95% на каждый 1 ммоль/л повышения уровня ТГ (P = 0,023). Тяжесть инсульта, сахарный диабет, стеноз артерии, пол, ожирение и уровень ХС-ЛПВП были независимо связаны с риском зависимости. Из этих факторов тяжесть инсульта, СД и стеноз артерии были детерминантами зависимости через 3 месяца; тяжесть инсульта и стеноз артерии через 12 месяцев; и пол, ожирение и уровень HDL-C через 36 месяцев. Только высокий уровень ТГ был независимым фактором риска рецидива через 3 мес после начала инсульта с ОР (95% ДИ) 2,32 (1,10, 4,89; P = 0,027; таблица 4).
Таблица 4. Детерминанты исходов у пожилых пациентов с СНН. (* указано P < 0,05).Полноразмерная таблица
Обсуждение
Насколько нам известно, это первое исследование по оценке клинических характеристик, исходов и факторов риска, связанных с исходами, у пожилых пациентов с САО через 3, 12 и 36 месяцев после начала инсульта в Китае. . По сравнению с молодыми пациентами пожилые пациенты с САО чаще были женщинами, имели тяжелые инсульты и стенозы артерий. Было обнаружено, что пожилая группа имеет плохой прогноз; показатели долгосрочной смертности и зависимости во всех трех периодах наблюдения, а также частота рецидивов через 12 месяцев были значительно выше в группе пожилых людей по сравнению с группой молодых людей. Более того, уровень ТГ был фактором защиты от отдаленной смертности; тяжесть инсульта, сахарный диабет, стеноз артерий, пол, ожирение и уровень ХС-ЛПВП были независимо связаны с риском зависимости. Кроме того, уровень ТГ был независимым фактором риска рецидива через 3 мес после начала инсульта.
. По сравнению с молодыми пациентами пожилые пациенты с САО чаще были женщинами, имели тяжелые инсульты и стенозы артерий. Было обнаружено, что пожилая группа имеет плохой прогноз; показатели долгосрочной смертности и зависимости во всех трех периодах наблюдения, а также частота рецидивов через 12 месяцев были значительно выше в группе пожилых людей по сравнению с группой молодых людей. Более того, уровень ТГ был фактором защиты от отдаленной смертности; тяжесть инсульта, сахарный диабет, стеноз артерий, пол, ожирение и уровень ХС-ЛПВП были независимо связаны с риском зависимости. Кроме того, уровень ТГ был независимым фактором риска рецидива через 3 мес после начала инсульта.
Предыдущие исследования показали, что у пожилых людей прогноз после инсульта хуже 10,11 . В этом исследовании мы также наблюдали, что пожилая группа более склонна к неблагоприятному прогнозу; показатели долгосрочной зависимости в группе в возрасте ≥75 лет во всех 3 периодах наблюдения были значительно выше, чем в группе в возрасте до 75 лет (30,3% против 14,9%; 25,6% против 16,9%; 46,0% против 34,3% соответственно). .
.
Несколько исследований показали, что низкий уровень холестерина в значительной степени связан с плохим исходом после острого ишемического инсульта 12,13,14 . Точно так же предыдущее исследование показало, что более низкий уровень холестерина был связан с повышенным риском смерти среди пожилых пациентов с ишемическим инсультом 15 . Пациенты с гиперхолестеринемией, особенно пожилые пациенты, плохо восстанавливались как в краткосрочной, так и в долгосрочной перспективе после инсульта 16 .
Взаимосвязь между уровнем ТГ и исходами после инсульта неясна. В этом исследовании высокий уровень ТГ был фактором защиты от отдаленной смертности, но был независимым фактором риска рецидива через 3 месяца после начала инсульта. Тяжесть инсульта, сахарный диабет, стеноз артерии, пол, ожирение и уровень ХС-ЛПВП были независимо связаны с риском зависимости. Противоположная взаимосвязь между уровнем ТГ и отдаленной смертностью, а также между уровнем ТГ и кратковременным рецидивом у пожилых пациентов с САО может быть объяснена приемом медикаментов.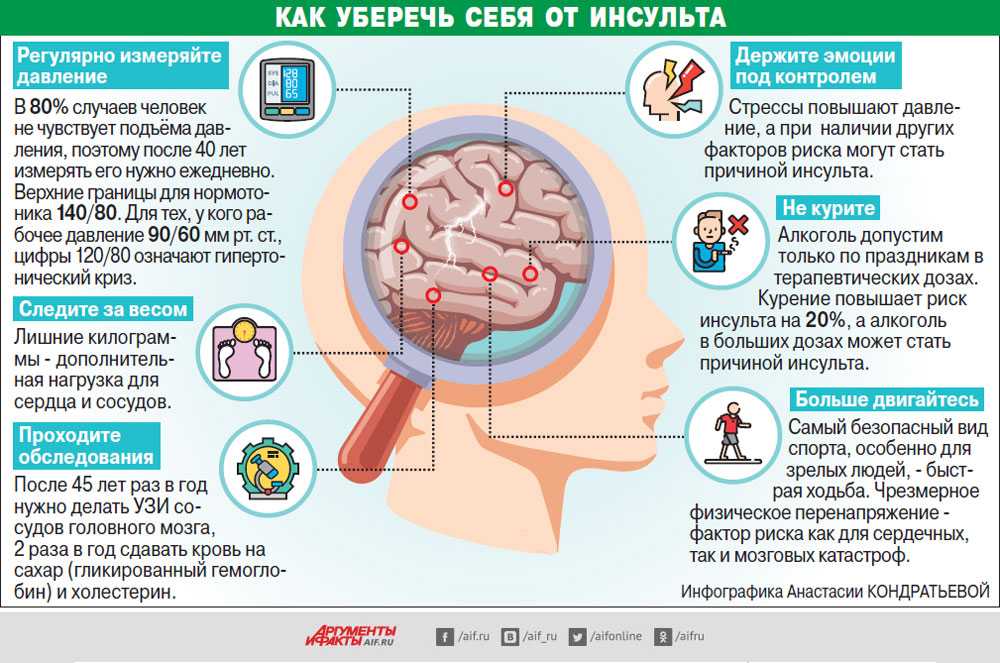 Использование статинов может улучшить показатели смертности через 36 месяцев после инсульта, но не снизить частоту рецидивов через 3 месяца после инсульта.
Использование статинов может улучшить показатели смертности через 36 месяцев после инсульта, но не снизить частоту рецидивов через 3 месяца после инсульта.
Воспалительная реакция играет важную роль в возникновении и развитии церебральной ишемии 17 . СРБ является маркером воспаления, связанного с нестабильностью бляшки, стенозом или окклюзией мелких сосудов 18,19 . Связь уровня СРБ с исходом инсульта в настоящее время неясна. Одно исследование показало, что высокий уровень СРБ был важным предиктором прогноза после лакунарного инсульта 20 . Кроме того, повышенный уровень СРБ может увеличить риск неблагоприятного прогноза у пациентов с САО в возрасте до 75 лет 9.0005 21 . В соответствии с этими выводами мы обнаружили, что повышенный уровень вч-СРБ был связан с увеличением долгосрочной смертности среди пожилых пациентов с САО.
Предыдущее исследование показало, что возраст и тяжесть инсульта связаны с прогнозом (смертностью и рецидивами) после инсульта 22 .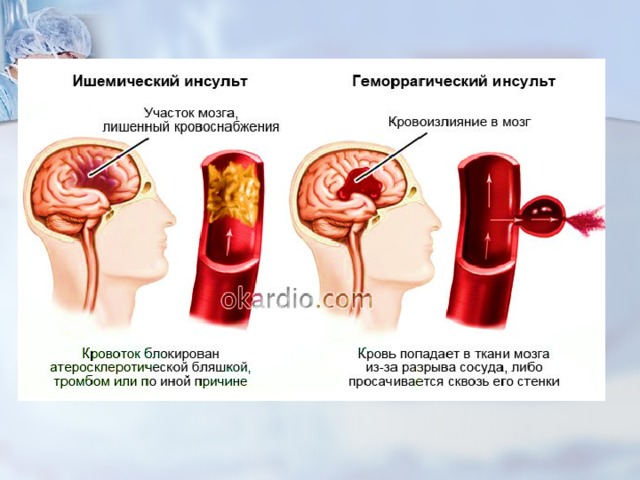 СД также был связан с более высокой смертностью, зависимостью и частотой рецидивов после инсульта 23,24 . В соответствии с этими исследованиями тяжесть инсульта, сахарный диабет, стеноз артерии, пол, ожирение и уровень ХС-ЛПВП были независимо связаны с риском зависимости в настоящем исследовании.
СД также был связан с более высокой смертностью, зависимостью и частотой рецидивов после инсульта 23,24 . В соответствии с этими исследованиями тяжесть инсульта, сахарный диабет, стеноз артерии, пол, ожирение и уровень ХС-ЛПВП были независимо связаны с риском зависимости в настоящем исследовании.
Это исследование имело несколько ограничений. Во-первых, это исследование проводилось в одной больнице и, следовательно, может не отражать общую популяцию пациентов. Во-вторых, в этом исследовании отсутствовали данные о контроле факторов риска после инсульта, и это могло повлиять на оценку предикторов исходов. В-третьих, те пациенты, за которыми наблюдали по телефону, не сообщали отдельно. Это может повлиять на результаты. Наконец, пациенты с легким инсультом могли быть исключены из этого исследования, если они не обращались в больницу, и это могло повлиять на анализ.
В заключение, это первое исследование, в котором оценивались клинические характеристики, исходы и соответствующие факторы, связанные с исходами, у пожилых пациентов с СAO через 3, 12 и 36 месяцев после начала инсульта. Долгосрочная смертность и зависимость во всех 3 периодах наблюдения, а также частота рецидивов через 12 месяцев были значительно выше в группе пожилых людей по сравнению с группой молодых. Тяжесть инсульта, сахарный диабет, стеноз артерии, пол, ожирение и уровень ХС-ЛПВП были независимо связаны с риском зависимости. Более того, повышенный уровень ТГ был фактором защиты от отдаленной смертности и независимым фактором риска рецидива через 3 мес после начала инсульта. Эти данные свидетельствуют о том, что крайне важно управлять факторами риска, связанными с исходом инсульта, у пожилых пациентов с САО для улучшения прогноза и снижения бремени инсульта в Китае.
Долгосрочная смертность и зависимость во всех 3 периодах наблюдения, а также частота рецидивов через 12 месяцев были значительно выше в группе пожилых людей по сравнению с группой молодых. Тяжесть инсульта, сахарный диабет, стеноз артерии, пол, ожирение и уровень ХС-ЛПВП были независимо связаны с риском зависимости. Более того, повышенный уровень ТГ был фактором защиты от отдаленной смертности и независимым фактором риска рецидива через 3 мес после начала инсульта. Эти данные свидетельствуют о том, что крайне важно управлять факторами риска, связанными с исходом инсульта, у пожилых пациентов с САО для улучшения прогноза и снижения бремени инсульта в Китае.
Методы
Отбор пациентов
Все пациенты, участвовавшие в этом исследовании, были включены в реестр инсультов отделения неврологии Первой больницы Университета Цзямусы, Китай в период с января 2008 г. по декабрь 2016 г. Были описаны критерии включения участников и дизайн исследования. ранее 12 . Вкратце, для этого исследования были набраны все последовательные пациенты с первым в истории острым ишемическим инсультом, которые были госпитализированы в отделение неврологии Первой больницы Университета Цзямусы в течение 72 часов после начала инсульта. Была собрана подробная информация, включая клинические признаки и факторы риска инсульта.
Вкратце, для этого исследования были набраны все последовательные пациенты с первым в истории острым ишемическим инсультом, которые были госпитализированы в отделение неврологии Первой больницы Университета Цзямусы в течение 72 часов после начала инсульта. Была собрана подробная информация, включая клинические признаки и факторы риска инсульта.
Все протоколы расследования были одобрены комитетом по этике Первой больницы Университета Цзямусы; методы применялись в соответствии с утвержденными рекомендациями, и от каждого участника или его ближайших родственников было получено информированное согласие.
Сбор данных
Сбор данных и оценка результатов проводились старшими неврологами, которые использовали стандартизированные определения переменных и баллы. Согласно классификации TOAST, случаи были разделены на атеротромботические, кардиоэмболические, САО, другие причины и неопределенные при поступлении 7 . Тяжесть инсульта была разделена на три группы в соответствии с шкалой инсульта Национального института здравоохранения (NIHSS): легкая (оценка NIHSS: ≤7), средняя (оценка NIHSS: 8–16) и тяжелая (оценка NIHSS: ≥17) 25 .
Традиционные факторы риска, включая артериальную гипертензию, сахарный диабет (СД), мерцательную аритмию, стеноз внутричерепных артерий, курение и употребление алкоголя, определялись в соответствии с самоотчетами в анамнезе или обследовании при поступлении; ожирение определяли как индекс массы тела ≥28 кг/м 2 26 . Шкала NIHSS оценивалась при поступлении и при выписке; модифицированная шкала Рэнкина (mRS) оценивалась при поступлении, при выписке и через 3, 12 и 36 месяцев после инсульта.
Определение SAO и оценка исходов
События инсульта были определены в соответствии с критериями Всемирной организации здравоохранения, и все случаи инсульта были подтверждены с помощью нейровизуализации 27 . В исследование были включены все пациенты с острым ишемическим инсультом, у которых был диагностирован САО по классификации TOAST.
Исходы включали смертность, зависимость и частоту рецидивов через 3, 12 и 36 месяцев после инсульта.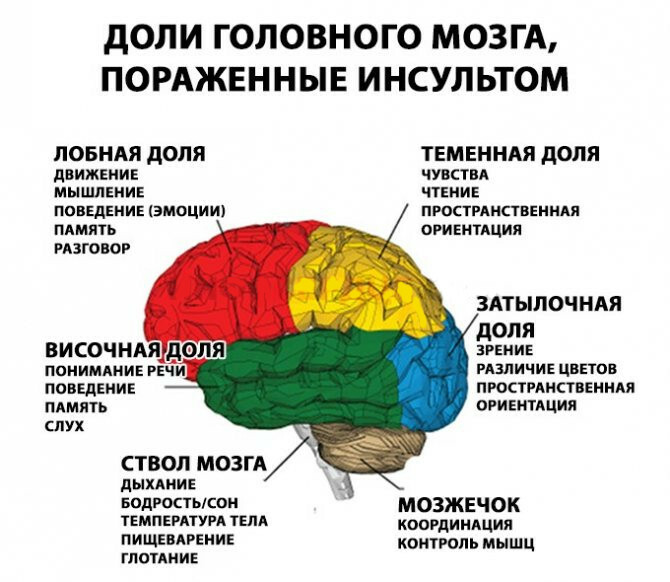 Смертность определяли как кумулятивную смерть от всех причин в соответствующий момент времени наблюдения. Рецидив определяли как все впервые возникшие сосудистые события, включая инсульт, инфаркт миокарда и венозный тромбоз. Зависимость определялась по шкале mRS >2 28 .
Смертность определяли как кумулятивную смерть от всех причин в соответствующий момент времени наблюдения. Рецидив определяли как все впервые возникшие сосудистые события, включая инсульт, инфаркт миокарда и венозный тромбоз. Зависимость определялась по шкале mRS >2 28 .
Последующее наблюдение
Последующее наблюдение проводилось одним и тем же старшим неврологом через 3, 12 и 36 месяцев после начала инсульта. Все пациенты наблюдались амбулаторно посредством личных бесед, за исключением пациентов, обследованных по телефону. Оценка mRS оценивалась для каждого пациента в течение периода наблюдения.
Статистический анализ
Все пациенты с СAO были разделены на две группы: возраст <75 лет и старше 75 лет. Непрерывные переменные, включая возраст, оценку NIHSS, индекс Бартеля, оценку mRS и лабораторные измерения уровня глюкозы в плазме натощак (ГПН), общего холестерина, триглицеридов (ТГ), холестерина липопротеинов высокой плотности (ХС-ЛПВП), холестерина липопротеинов низкой плотности.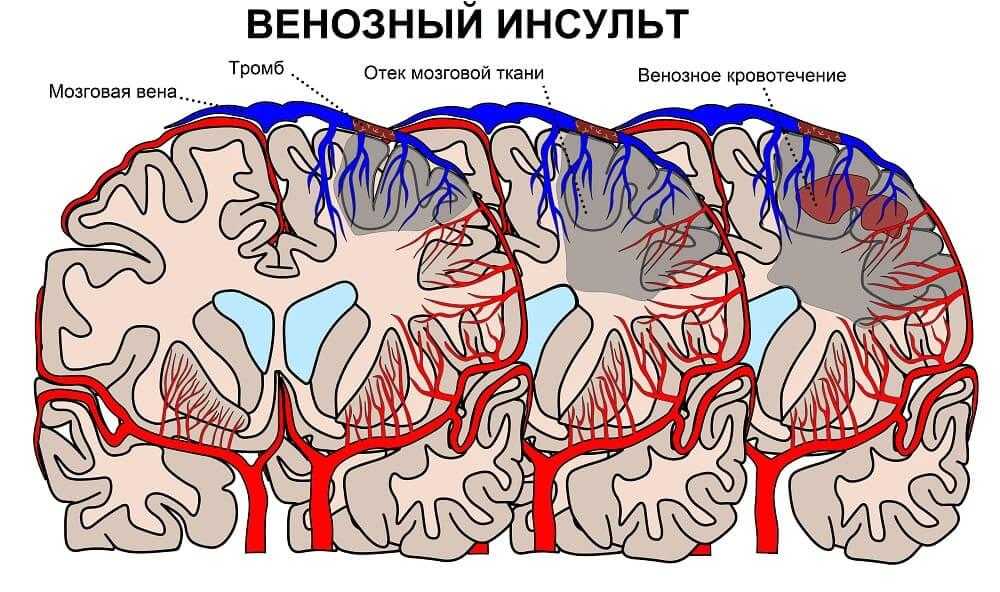 (LDL-C), HCY и уровни CRP представлены как средние значения со стандартными отклонениями (или как медианы с диапазонами, где это уместно), и сравнивались между группами с использованием t-критерия Стьюдента или U-критерия Манна-Уитни. Классифицированные переменные, включая тяжесть инсульта, предшествующий анамнез, факторы риска и исходы, представлены в виде показателей или частот и сравнивались между группами с использованием критерия хи-квадрат. Детерминанты результатов были проанализированы с использованием логистической регрессии после поправки на факторы, влияющие на тяжесть инсульта, предыдущий анамнез и факторы риска; результаты представлены с использованием скорректированного относительного риска (RR) с 95% доверительные интервалы (ДИ). Все статистические анализы проводились с использованием SPSS версии 19.0 (SPSS Inc., Чикаго, Иллинойс), и двустороннее значение P < 0,05 указывало на статистическую значимость.
(LDL-C), HCY и уровни CRP представлены как средние значения со стандартными отклонениями (или как медианы с диапазонами, где это уместно), и сравнивались между группами с использованием t-критерия Стьюдента или U-критерия Манна-Уитни. Классифицированные переменные, включая тяжесть инсульта, предшествующий анамнез, факторы риска и исходы, представлены в виде показателей или частот и сравнивались между группами с использованием критерия хи-квадрат. Детерминанты результатов были проанализированы с использованием логистической регрессии после поправки на факторы, влияющие на тяжесть инсульта, предыдущий анамнез и факторы риска; результаты представлены с использованием скорректированного относительного риска (RR) с 95% доверительные интервалы (ДИ). Все статистические анализы проводились с использованием SPSS версии 19.0 (SPSS Inc., Чикаго, Иллинойс), и двустороннее значение P < 0,05 указывало на статистическую значимость.
Ссылки
- «>
Редон, Дж. и др. . Смертность от инсульта и тенденции с 1990 по 2006 год в 39 странах Европы и Центральной Азии: последствия для контроля высокого кровяного давления. Eur Heart J. 32 , 1424–1431 (2011).
Артикул пабмед Google Scholar
Ллойд-Джонс, Д. М. и др. . Определение и постановка национальных целей по укреплению сердечно-сосудистого здоровья и сокращению заболеваемости: стратегическая цель воздействия Американской кардиологической ассоциации на период до 2020 года и далее. Тираж. 121 , 586–613 (2010).
Артикул пабмед Google Scholar
Чжоу, М. и др. . Смертность, заболеваемость и факторы риска в Китае и его провинциях, 1990–2017 гг.: систематический анализ для исследования глобального бремени болезней, 2017 г. Lancet. S0140-6736 , 30427–1 (2019).
Google Scholar
Фейгин В. Л. и др. . Обновленная информация о глобальном бремени ишемического и геморрагического инсульта в 1990–2013 гг.: исследование ГББ 2013 г. Нейроэпидемиология. 45 , 161–176 (2015).
Артикул пабмед ПабМед Центральный Google Scholar
«>Орнелло, Р. и др. . Распределение и временные тенденции с 1993 по 2015 год подтипов ишемического инсульта: систематический обзор и метаанализ. Инсульт. 49 , 814–819 (2018).
Артикул пабмед Google Scholar
Синь, X. Y. и др. . Сравнительное исследование систем классификации ASCO и TOAST у китайских пациентов с легким инсультом.
Артикул пабмед Google Scholar
«>Палнум, К. Д. и др. . Пожилые пациенты с острым инсультом в Дании: качество лечения и краткосрочная смертность. Общенациональное последующее исследование. Возраст Старение. 37 , 90–95 (2008).
Артикул пабмед Google Scholar
Wu, Q., Zou, C., Wu, C., Zhang, S. & Huang, Z. Факторы риска исходов у пожилых пациентов с острым ишемическим инсультом в Китае. Aging Clin Exp Res. 28 , 705–711 (2016).
Артикул пабмед Google Scholar
«>Suzuki, K., Izumi, M., Sakamoto, T. & Hayashi, M. Артериальное давление и уровень общего холестерина являются критическими рисками, особенно для геморрагического инсульта в Аките, Япония. Цереброваскулярная дис. 31 , 100–106 (2011).
Артикул КАС пабмед Google Scholar
Котон С., Молшацкий Н., Борнштейн Н. М. и Танне Д. Низкий уровень холестерина, статины и исходы у пациентов с впервые в жизни острым ишемическим инсультом. Цереброваскулярная дис. 34 , 213–220 (2012).
Артикул КАС пабмед Google Scholar
«>Ши, К. и др. . Глобальное воспаление головного мозга при инсульте. Ланцет Нейрол. S1474-4422 , 30078–X (2019).
Google Scholar
Венг, В.-К. и др. . Менее благоприятное неврологическое восстановление после острого инсульта у больных с гиперхолестеринемией. Клиника Нейрол Нейрохирург. 115 , 1446–1450 (2013).
Артикул пабмед Google Scholar
«>Цю, Р. и др. . Ассоциация между уровнями hs-CRP и результатами лечения пациентов с окклюзией мелких артерий. Front Aging Neurosci. 8 , 191 (2016).
ПабМед ПабМед Центральный Google Scholar
Гур, А.Ю. и др. . Инсульт у пожилых людей: характеристики и исход у пациентов в возрасте от 6 до 85 лет с впервые перенесенным ишемическим инсультом. Нейроэпидемиология. 39 , 57–62 (2012).
Артикул КАС пабмед Google Scholar
«>Танака Р. и др. . Влияние сахарного диабета и предиабета на краткосрочный прогноз у больных с острым ишемическим инсультом. Дж. Неврологические науки. 332 , 45–50 (2013).
Артикул КАС пабмед Google Scholar
Zhao, Y., Zou, C., Wang, C., Zhang, Y. & Wang, S. Отдаленные результаты после инсульта у пожилых пациентов с мерцательной аритмией: последующее исследование в больнице в Китай. Front Aging Neurosci. 8 , 56 (2016).
ПабМед ПабМед Центральный Google Scholar
«>Контроль заболеваний, Министерство здравоохранения Китайской Народной Республики. Руководство по профилактике и контролю избыточного веса и ожирения у взрослых в Китае. (Пекин: Народное медицинское издательство; 2006).
Целевая группа Всемирной организации здравоохранения по инсульту и другим цереброваскулярным расстройствам: инсульт–1989. Рекомендации по профилактике, диагностике и терапии инсульта. Доклад рабочей группы ВОЗ по инсульту и другим цереброваскулярным нарушениям. Ход . 20 , 1407–1431 (1989).
Бэнкс, Дж. Л. и Маротта, К. А. Валидность и надежность результатов модифицированной шкалы Рэнкина: значение для клинических испытаний инсульта: обзор литературы и синтез.
 Инсульт. 38 , 1091–1096 (2007).
Инсульт. 38 , 1091–1096 (2007).Артикул пабмед Google Scholar
Caprio, F. Z. & Sorond, F. A. Цереброваскулярные заболевания: первичная и вторичная профилактика инсульта. Med Clin North Am.
103 , 295–308 (2019).Артикул пабмед Google Scholar
Ван, Дж. и др. . Увеличение заболеваемости инсультом и распространенность факторов риска среди китайского населения с низким доходом. Неврология. 84 , 374–381 (2015).
Артикул КАС пабмед Google Scholar
Адамс, Х. П. мл. и др. . Классификация подтипа острого ишемического инсульта: определения для использования в многоцентровом клиническом исследовании: TOAST: Испытание организации 10172 в лечении острого инсульта. Гладить. 24 , 35–41 (1993).
Артикул Google Scholar
Фонароу Грегг, К. и др. . Возрастные различия в характеристиках, показателях работоспособности, тенденциях лечения и исходах у пациентов с ишемическим инсультом. Тираж. 121 , 879–891 (2010).
Артикул КАС пабмед Google Scholar
Рокер, Дж. и др. . Кластеризация сосудистых факторов риска и госпитальной летальности после острого ишемического инсульта. J Нейрол. 254 , 1636–1641 (2007).
Артикул КАС пабмед Google Scholar
Ча, Дж. К. и др. . Прогностические факторы отдаленных неблагоприятных исходов после острого ишемического инсульта у пациентов очень пожилого возраста (>80 лет): уровень общего холестерина может по-разному влиять на отдаленные исходы после острого ишемического инсульта в возрасте старше 80 лет. Geriatr Gerontol Int. 15 , 1227–1233 (2015).
Артикул пабмед Google Scholar
Элкинд, М. С. и др. . С-реактивный белок как прогностический маркер после лакунарного инсульта: исследование уровней воспалительных маркеров при лечении инсульта. Инсульт. 45 , 707–716 (2014).
Артикул КАС пабмед ПабМед Центральный Google Scholar
Эрикссон, М., Карлберг, Б. и Элиассон, М. Неравенство в долгосрочной выживаемости после первого инсульта у пациентов с диабетом и без диабета сохраняется: исследование MONICA в Северной Швеции. Цереброваскулярная дис. 34 , 153–160 (2012).
Артикул пабмед Google Scholar
Ким, Дж.-С., Ли, К.-Б., Ро, Х., Ан, М.-Ю. и Хван, Х.-В. Гендерные различия в функциональном восстановлении после острого инсульта. Дж Клин Нейрол. 6 , 183–188 (2010).
Артикул пабмед ПабМед Центральный Google Scholar
Скачать ссылки
Благодарности
Это исследование финансировалось Научно-исследовательским отделом здравоохранения провинции Хэйлунцзян (№ 2011-076) и Молодежным научным фондом провинции Хэйлунцзян (№ QC2011C130).
Информация об авторе
Примечания автора
Эти авторы внесли равный вклад: Югуан Чжао и Чуньсяо Ян.
Авторы и организации
Кафедра клеточной биологии Харбинского медицинского университета, Харбин, 150081, Китай Китай
Чунсяо Ян, Сяобо Ян, Сюй Ма, Сяокунь Ван и Шуан Ван
Отделение неврологии, Первая дочерняя больница Университета Цзямусы, Цзямусы, 154000, Китай
Chunying Zou
Авторы
- Yuguang Zhao
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Chunxiao Yang
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Xiaobo Yan
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Xu Ma
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Xiaokun Wang
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Chunying Zou
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Шуан Ван
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
Contributions
S. W., Y.Z. и С.Ю. внесли свой вклад в дизайн исследования. С.В., Ю.З. и С.Ю. сбор данных, интерпретация данных и критический обзор. С.В. и С.Ю. провел анализ данных. Ю.З. и С.Ю. участвовал в написании статьи. YZ, CY, XY, XM, XW, CZ и С.В. сбор данных, диагностика случаев и подтверждение диагнозов случаев.
W., Y.Z. и С.Ю. внесли свой вклад в дизайн исследования. С.В., Ю.З. и С.Ю. сбор данных, интерпретация данных и критический обзор. С.В. и С.Ю. провел анализ данных. Ю.З. и С.Ю. участвовал в написании статьи. YZ, CY, XY, XM, XW, CZ и С.В. сбор данных, диагностика случаев и подтверждение диагнозов случаев.
Автор, ответственный за переписку
Шуанг Ван.
Заявление об этике
Конкурирующие интересы
Авторы не заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения.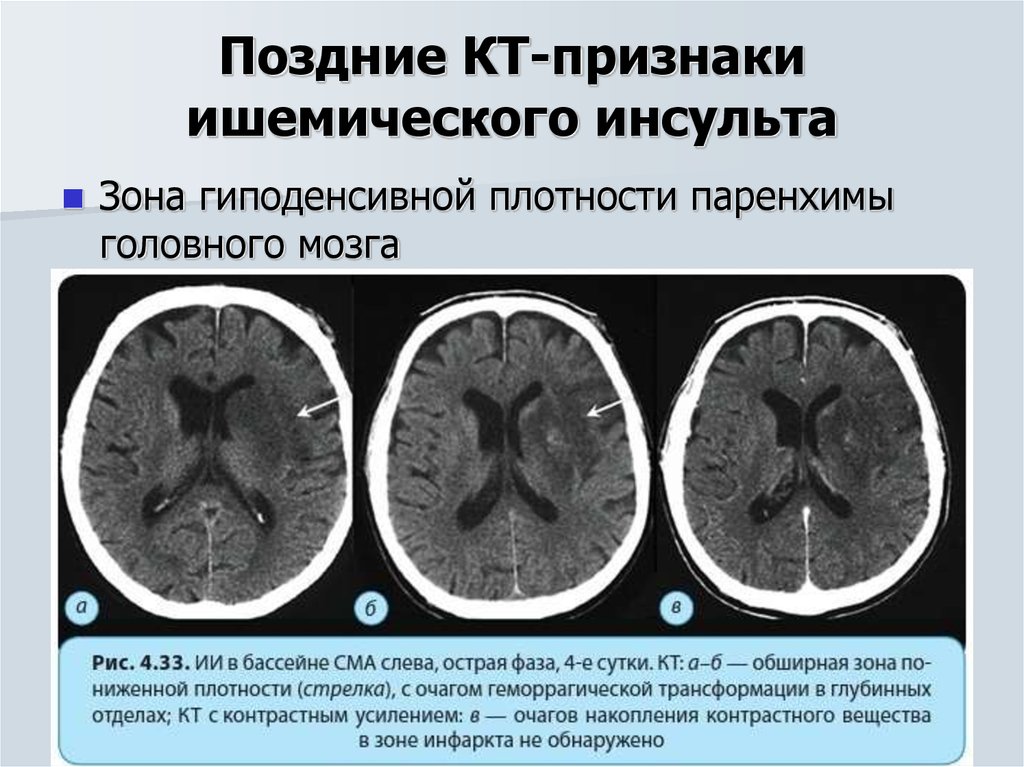 Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons для статьи, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons для статьи, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Перепечатки и разрешения
Об этой статье
Эндоваскулярное лечение пожилых людей с острым ишемическим инсультом в реестре MR CLEAN
14 июля 2020 г.; 95 (2) Статья
Адриен Э. Гроот, Килиан М. Треурние, Иво Г.Х. Янсен, Хестер Ф. Лингсма, Воутер Хинсенвельд, Роб А. ван де Грааф, Боб Рузенбек, Ханна С. Виллемс, Воутер Дж. Шоневилле, Хенк А. Маркеринг, Рене ван ден Берг, Дидерик В.Дж. Диппель, Просмотреть профиль ORCIDCharles B.L.M. Мажуа, Иво Б.В.Э.М. Рус, Джонатан М. Коутиньо
Коутиньо
First published June 11, 2020, DOI: https://doi.org/10.1212/WNL.0000000000009764
Full PDF
Short Form
Permissions
Downloads
277
- Article
- Цифры и данные
- Информация и раскрытие информации
Для просмотра полного текста этой статьи требуется подписка. Если у вас есть подписка, вы можете использовать форму входа ниже, чтобы просмотреть статью. Доступ к этой статье также можно приобрести.
Abstract
Цель Изучить клинические исходы у пожилых людей с острым ишемическим инсультом, перенесших эндоваскулярную тромбэктомию (EVT).
Методы Мы включили последовательных пациентов (2014–2016 гг.) с окклюзией переднего отдела кровообращения, подвергающихся ЭВТ, из многоцентрового рандомизированного клинического исследования эндоваскулярного лечения острого ишемического инсульта в реестре Нидерландов (MR CLEAN). Мы оценили влияние возраста (дихотомически по ≥80 лет и как непрерывную переменную) на балл по модифицированной шкале Рэнкина (mRS) на уровне 9 баллов.0 дней, симптоматическое внутричерепное кровоизлияние (сВЧК) и частота реперфузии. Связь между возрастом и mRS оценивали с помощью многопараметрической порядковой логистической регрессии, и в модель был добавлен мультипликативное взаимодействие для оценки изменения реперфузии в зависимости от возраста в зависимости от исхода.
Мы оценили влияние возраста (дихотомически по ≥80 лет и как непрерывную переменную) на балл по модифицированной шкале Рэнкина (mRS) на уровне 9 баллов.0 дней, симптоматическое внутричерепное кровоизлияние (сВЧК) и частота реперфузии. Связь между возрастом и mRS оценивали с помощью многопараметрической порядковой логистической регрессии, и в модель был добавлен мультипликативное взаимодействие для оценки изменения реперфузии в зависимости от возраста в зависимости от исхода.
Результаты Из 1526 пациентов 380 (25%) были в возрасте ≥80 лет (здесь именуемые пожилыми людьми). Пожилые люди имели худший функциональный исход, чем более молодые пациенты (скорректированное общее отношение шансов [acOR] для смещения оценки mRS в сторону лучшего исхода 0,31, 95% доверительный интервал [ДИ] 0,24–0,39). Смертность также была выше у пожилых людей (51% против 22%, скорректированное отношение шансов 3,12, 95% ДИ 2,33–4,19). Не было различий в доле пациентов с оценкой mRS от 4 до 5, sICH или частотой реперфузии.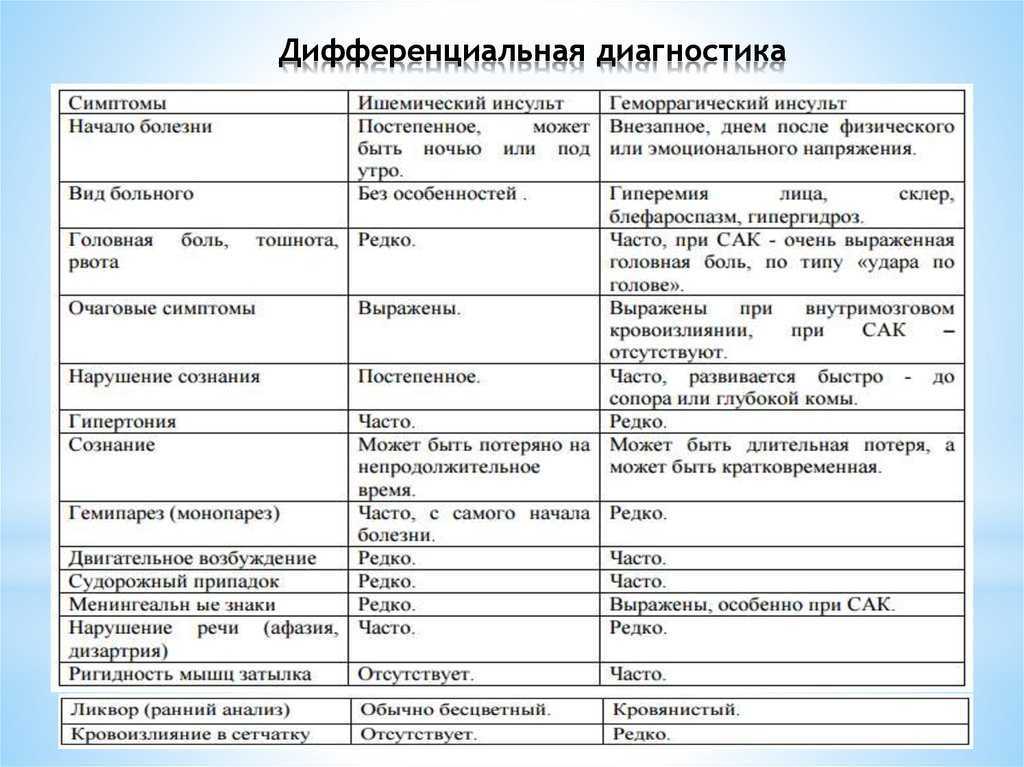 Успешная реперфузия была более тесно связана со сдвигом в сторону хорошего функционального исхода у пожилых людей, чем у более молодых пациентов (acOR 3,22, 95% ДИ 2,04–5,10 против 2,00, 95% ДИ 1,56–2,57, p взаимодействие = 0,026).
Успешная реперфузия была более тесно связана со сдвигом в сторону хорошего функционального исхода у пожилых людей, чем у более молодых пациентов (acOR 3,22, 95% ДИ 2,04–5,10 против 2,00, 95% ДИ 1,56–2,57, p взаимодействие = 0,026).
Заключение Пожилой возраст связан с повышенным абсолютным риском неблагоприятного клинического исхода, в то время как относительная польза от успешной реперфузии, по-видимому, выше у этих пациентов. Эти результаты следует учитывать при отборе пожилых людей для ЭВТ.
Глоссарий
- acOR=
- скорректированное общее ИЛИ;
- AIS=
- острый ишемический инсульт;
- ДИ=
- доверительный интервал;
- ДСА=
- цифровая субтракционная ангиография;
- eTICI=
- расширенный тромболизис при инфаркте мозга;
- EVT=
- эндоваскулярное лечение;
- HERMES=
- Высокоэффективная реперфузия при множественном эндоваскулярном инсульте;
- IQR=
- межквартильный размах;
- MR CLEAN=
- Многоцентровое рандомизированное клиническое исследование эндоваскулярного лечения острого ишемического инсульта в Нидерландах;
- мRS=
- модифицированная шкала Рэнкина;
- NIHSS=
- Шкала инсульта NIH;
- ИЛИ=
- отношение шансов;
- sICH=
- симптоматическое внутричерепное кровоизлияние
Сноски
Полную информацию см.


 Помогает выявить очаг поражения и выявить наличие/отсутствие кровоизлияния.
Помогает выявить очаг поражения и выявить наличие/отсутствие кровоизлияния.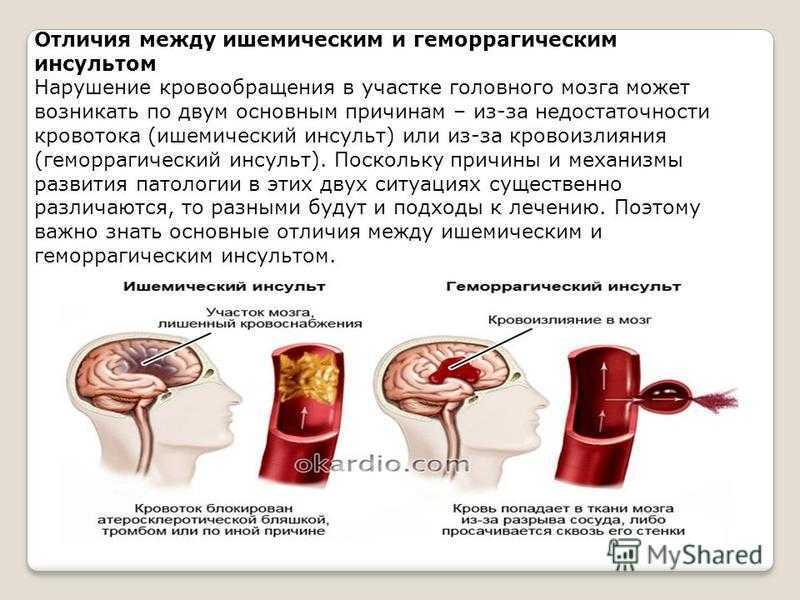 Инсульт. 38 , 1091–1096 (2007).
Инсульт. 38 , 1091–1096 (2007).