Інсульт ішемічний: Ишемический инсульт: симптомы, первая помощь
Гострий ішемічний інсульт | ⚕️Центр ендоваскулярної нейрорентгенохірургії НАМН України
Гострий ішемічний інсульт
Гострий ішемічний інсульт – це гострий стан, при якому припиняється кровотік по одній з артерій, що живлять головний мозок. Етіологія ішемічного інсульту неоднорідна, однак, найчастіше, причиною є тромби, що утворюються на атеросклеротичних бляшках живлячих мозок артерій та у порожнинах серця.
Приблизне уявлення про інсульт у пересічного українця є, але, нажаль, переважна більшість людей не усвідомлюють всіх проблем пов’язаних з ним. Інсульт несе страшну загрозу здоров’ю чи навіть життю та у більшості випадків потребує довготривалої дороговартісної реабілітації.
Більшість з нас зневажливо ставиться до свого здоров’я. Паління, надмірна вага, малорухомий образ життя, ігнорування рекомендацій лікарів що до регулярного контролю і корекції артеріального тиску, рівнів глюкози та холестерину крові, неухильно роблять свою «темну» справу.
При ішемічному інсульті атеросклеротична бляшка або ембол (частіше за все це тромб, але може бути фрагмент бляшки, вегетації з клапанів серця) перекриває просвіт артерії, яка несе кров до головного мозку. Події, спричинені будь-яким підтипом ішемічного інсульту, призводять до втрати кровопостачання, транспорту кисню, поживних речовин до нервових клітин та порушенню виведення метаболічних відходів. Головний мозок вкрай чутливий до відсутності кровотоку і коли тромб закриває просвіт судини, тканина мозку починає стрімко вмирати. Кожну хвилину при інсульті пацієнт втрачає 1,9 млн. нервових клітин, 14 млрд. синапсів (місць з’єднання між нейронами) і 12 кілометрів аксонів (відростків нервових клітин, які проводять нервові імпульси), а за годину гине стільки ж нейронів, скільки гине протягом майже 3,6 років природного старіння.
Події, спричинені будь-яким підтипом ішемічного інсульту, призводять до втрати кровопостачання, транспорту кисню, поживних речовин до нервових клітин та порушенню виведення метаболічних відходів. Головний мозок вкрай чутливий до відсутності кровотоку і коли тромб закриває просвіт судини, тканина мозку починає стрімко вмирати. Кожну хвилину при інсульті пацієнт втрачає 1,9 млн. нервових клітин, 14 млрд. синапсів (місць з’єднання між нейронами) і 12 кілометрів аксонів (відростків нервових клітин, які проводять нервові імпульси), а за годину гине стільки ж нейронів, скільки гине протягом майже 3,6 років природного старіння.
У всьому світі системний тромболізис (введення препарату, який розчиняє невеликі тромби) та ендоваскулярна тромбекстракція і тромбаспірація (високотехнологічні методики вилучення тромбів з артерій мозку за допомогою спеціальних інструментів) є золотим стандартом медичної допомоги при ішемічному інсульті, спричиненому закупоркою магістральних мозкових артерій. Застосування даних методик вимагає відповідного технічного та інструментального оснащення клініки, високого рівня підготовки медичного персоналу, швидкої та координованої роботи всіх членів «інсультної бригади» на кожному етапі надання допомоги від дверей Центру до ендоваскулярної операційної та інсультного блоку.
Під керівництвом директора ДУ «НПЦЕНР НАМН України» д.м.н. Дмитра Вікторовича Щеглова в Центрі налагоджена робота трьох інсультних бригад, є чітко визначений «інсультний телефон» та скоординована процедура оповіщення чергової інсультної бригади. Сучасний комп’ютерний томограф, дві ендоваскулярні операційні 24/7, потужна лабораторія, високий рівень підготовки медичного персоналу, регулярні тренінги на базі провідних європейських інсультних центрів дозволяють з 2012 року бути беззаперечними лідерами і надавати високотехнологічну, сучасну допомогу
Фактори, які впливають на результат лікування гострого ішемічного інсулльту:
світового рівня при гострому ішемічному інсульті.
- ЧАС Чим швидше буде відновлено кровопостачання мозку тим менше загине нервових клітин і тим більш повним пуде відновлення після інсульту. Слід пам’ятати що кожну хвилину при інсульті пацієнт втрачає 1,9 млн. нервових клітин до тих пір поки не буде відновлення кровопостачання мозкової тканини.

- КОЛАТЕРАЛІ -обхідні шляхи кровотоку. Це гілки кровоносних судин які забезпечують приплив крові до певної ділянки мозку крім основного кровоносного стовбура при його тромбозі. Колатералі нагадують струмочки у дельті річок.
Уявить, що червоні круги це можливі місця розташування тромбу у просвіті артерії мозку та зверніть увагу на струмочки, що відходять між червоними кругами. Якщо тромб перекриє основне русло, то через струмочки (колатералі) кров буде доставлена до потрібного місця. - АДЕКВАТНА ГЕМОДИНАМІКА В дебюті інсульту у перважної більшості хворих підвищується артеріальній тиск. Основна помилка – зниження тиску до тих пір, поки не буде вилучено тромб та відновлено кровопостачання мозку. Високий тиск сприяє кращій роботі колатералей. Приймати рішення про зниження тиску має лише лікар при цифрах більше ніж 220/120 мм.рт.ст. і лише на 15% від початкових даних.
- РЕПЕРФУЗІЯ відновлення прохідності артерій мозку.
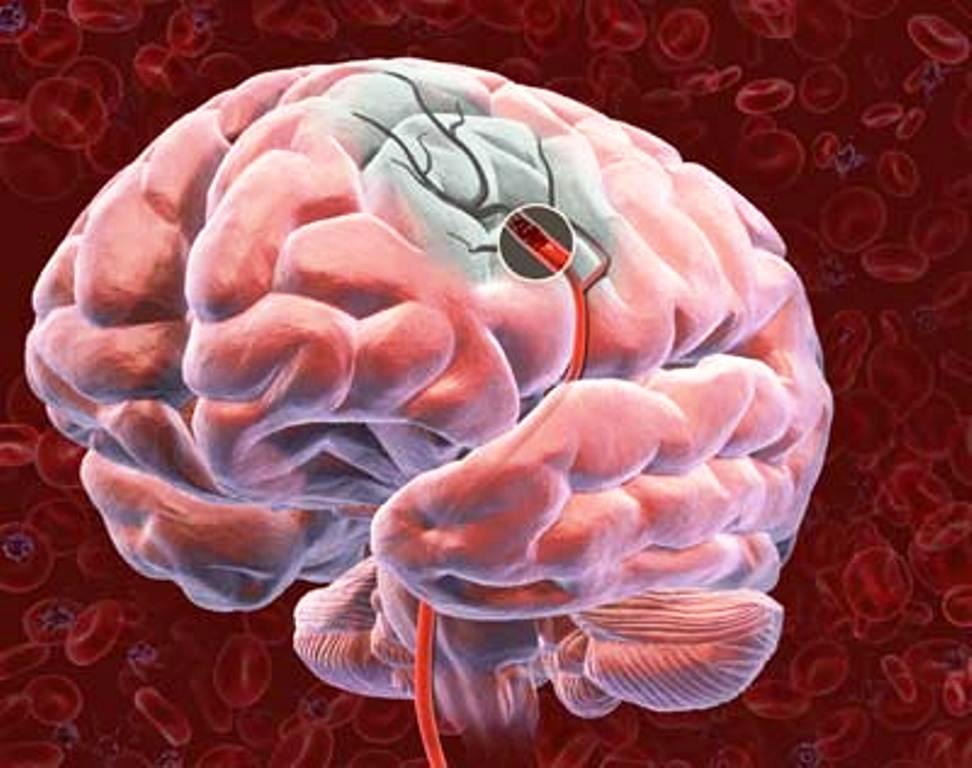
 Асоціюються з хорошим функціональним результатом і зниженням смертності. Деякі тромби в просвіті артерії можна розчинити, якщо вони не великі, мають певну структуру і з моменту захворювання до початку введення тромболітика пройшло не більше 4,5 годин. Майже будь який ембол (старий або свіжий тромб, фрагмент клапану серця, атеросклеротичної бляшки) можна вилучити за допомогою спеціальних інструментів (стент – ретриверів, аспіраційних катетерів) лише через невеличкий прокол стегнової артерії або артерії на руці протягом 24 годин від появи симптомів інсульту.
Асоціюються з хорошим функціональним результатом і зниженням смертності. Деякі тромби в просвіті артерії можна розчинити, якщо вони не великі, мають певну структуру і з моменту захворювання до початку введення тромболітика пройшло не більше 4,5 годин. Майже будь який ембол (старий або свіжий тромб, фрагмент клапану серця, атеросклеротичної бляшки) можна вилучити за допомогою спеціальних інструментів (стент – ретриверів, аспіраційних катетерів) лише через невеличкий прокол стегнової артерії або артерії на руці протягом 24 годин від появи симптомів інсульту.
Препарат для розчинення тромбів при інсульті.
Стент-ретривер разом з вилученим тромбом. Високотехнологічний пристрій розроблений для вилучення тромбів з артерій мозку.Аспіраційний катетер (дуже гнучка трубка), майже рівний діаметру мозкових артерій. Хірург по судинам підводить його безпосередньо до тромбу, який перекриває просвіт артерії та великим шприцом (60 мл), або спеціальним апаратом, засмоктує тромб у просвіт катетера.
Перераховані вище симптоми можуть з’являтися на кілька годин і зникати на тлі лікування або без нього. Якщо дані прояви регресували то це не привід розслабитися та забути про них (мов це наслідок перевтоми, зміни погоди і т.і.). Подібний регрес скарг говорить про тимчасове порушення мозкового кровообігу по типу транзиторної ішемічної атаки (ТІА).
ОБСТЕЖЕННЯ ПРИ ІШЕМІЧНОМУ ІНСУЛЬТІ ЯКІ ПРОВОДЯТЬСЯ В ЦЕНТРІ
- Комп’ютерна томографія головного мозку (за необхідності комп’ютерна томографія артерій головного мозку, КТ-перфузія головного мозку).
- Селективна церебральна субтракційна ангіографія артерій що кровопостачають головний мозок.
- Ультразвукова доплерографія магістральних артерій головного мозку.
- ЕХО-кардіографія (дослідження серця)
- Холтер ЕКГ 48-72 години (це таж кардіограма, але її тривалість 2-3 добі.
 Мініатюрний апарат чіпляють на пацієнта разом з електродами і він постійно реєструє серцеву діяльність).
Мініатюрний апарат чіпляють на пацієнта разом з електродами і він постійно реєструє серцеву діяльність). - Загальний аналіз крові, біохімічні показники крові (глюкоза, загальний білок, білірубін, креатинін, сечовина, АЛТ, АСТ, К +, Na +, ліпідограмма (ЛПВЩ, ЛПНЩ, ЛПДНЩ, індекс атерогенності)
- Коагулограма (АЧТЧ, фібриноген, протромбіновий індекс, МНВ)
- При підозрі на патологію згортання крові – гомоцистеїн, кардіоліпін, b2 глікопротеід, Тромбофілія, антифосфоліпідні антитіла, антитіла до антинуклеарного фактору, антинейтрофільні цитоплазматичні антитіла, вовчаковий антікоагулянт та інші.
- Інсульт відноситься до хвороб, які піддаються запобіганню, лікуванню та контролю, що створює передумови для різкого зменшення тягаря інсульту та його довготривалих наслідків.
- Особливу увагу слід приділяти факторам ризику, на які можливо впливати (модифіковані фактори ризику): нездорове харчування, зловживання алкоголем, тютюнопаління, гіподинамія, ожиріння, високий артеріальний тиск, порушення обміну ліпідів, фібриляція передсердь, цукровий діабет тощо.

- Якщо ви у групі ризику візьміть за правило:1. Щоденно двічі на день контролювати артеріальний тиск і частоту пульсу, регулярно приймати гіпотензивну терапію.2. При цукровому діабеті – контролювати рівень цукру крові (поради щодо кратності проведення контролю Вам дасть лікар-ендокринолог). Регулярно консультації лікаря-ендокринолога. Загрози які несе цукровий діабет не варто недооцінювати!3. Отримати консультацію судинного невролога, який проведе детальну оцінку факторів ризику та призначить необхідні обстеження. Перелік обстежень та їх кратність будуть залежати від виявлених факторів ризику (ультразвукове дослідження судин голови та шиї, ЕКГ, МРТ чи МСКТ головного мозку, загальний аналіз крові, ліпідограма, коагулограма, цукор крові і т і.). Пам’ятайте – інсульт набагато легше і головне дешевше попередити, ніж лікувати та відновлюватись після нього. Огляди спеціалістом повинні стати регулярними.4. У разі підвищення рівня холестерину крові – прийом статинів (вибір препарату та дози погодити з сімейним лікарем, терапевтом, неврологом або кардіологом).
 5. Пацієнтам з групи ризику ми радимо отримати консультацію лікаря кардіолога, який, виходячи з факторів ризику, може призначити проведення ЕХО – КГ (УЗД серця), холтер ЕКГ (24-72 годинний моніторинг ЕКГ), холтер артеріального тиску. Після обстеження ви отримаєте рекомендації що до гіпотензивної терапії, у разі виявлення фібриляції передсердь – поради що до вибору аникоагулянта (препарат, який запобігає утворенню тромбів), при діагностиці клапанних вад серця – призначить консервативну терапію чи спрямує на консультацію до кардіохірурга. Важливо пам’ятати, що мінімум 20% інсультів кардіогенні і більшість з них можна попередити!6. Багато рухайтесь. Якщо дозволяє стан здоров’я щоденно проходьте 8000 – 10000 кроків на день, скиньте надмірну вагу.7. Припиніть тютюнопаління, зловживання алкоголем.
5. Пацієнтам з групи ризику ми радимо отримати консультацію лікаря кардіолога, який, виходячи з факторів ризику, може призначити проведення ЕХО – КГ (УЗД серця), холтер ЕКГ (24-72 годинний моніторинг ЕКГ), холтер артеріального тиску. Після обстеження ви отримаєте рекомендації що до гіпотензивної терапії, у разі виявлення фібриляції передсердь – поради що до вибору аникоагулянта (препарат, який запобігає утворенню тромбів), при діагностиці клапанних вад серця – призначить консервативну терапію чи спрямує на консультацію до кардіохірурга. Важливо пам’ятати, що мінімум 20% інсультів кардіогенні і більшість з них можна попередити!6. Багато рухайтесь. Якщо дозволяє стан здоров’я щоденно проходьте 8000 – 10000 кроків на день, скиньте надмірну вагу.7. Припиніть тютюнопаління, зловживання алкоголем.
ПРИКЛАДИ ЛІКУВАННЯ
СПОСТЕРЕЖЕННЯ №1
Пацієнт К, 51 рік. Гострий ішемічний інсульт (атеротромботичний підтип) в басейні правої середньої мозкової артерії. NIHSS 18. Системний внутрішньовенний тромболізис проведений за місцем проживання після чого спрямовано до Центру для проведення тромбекстракції. В центрі за даними селективної церебральної субтракційної ангіографії – ознаки тандемної оклюзії тромбами правої ВСА (А) та СМА (Г) праворуч, критичного стенозу устя правої ВСА (А, В). Компенсація басейну правої СМА задовільна завдяки колатералям (Б). Спочатку вилучені тромби з ВСА методом тромбаспірації (В, Г), потім відновлена прохідність всіх гілок СМА методом тромбаспірації (Д, З). Реперфузія правого каротидного басейну mTICI 3, яка дозволяє проводити ангіопластику зі стентуванням критичного стенозу устя правої ВСА. Надувши балон на операційному катетері з метою зупинки кровоплину по правій ВСА (Е) проведена балонна ангіопластика зі стентуванням стенозу ВСА (Ж, З). В ході операції повністю відновлена прохідність правого каротидного басейну. Вилучені тромби з просвіту СМА (І) та ВСА (К) артерій.
NIHSS 18. Системний внутрішньовенний тромболізис проведений за місцем проживання після чого спрямовано до Центру для проведення тромбекстракції. В центрі за даними селективної церебральної субтракційної ангіографії – ознаки тандемної оклюзії тромбами правої ВСА (А) та СМА (Г) праворуч, критичного стенозу устя правої ВСА (А, В). Компенсація басейну правої СМА задовільна завдяки колатералям (Б). Спочатку вилучені тромби з ВСА методом тромбаспірації (В, Г), потім відновлена прохідність всіх гілок СМА методом тромбаспірації (Д, З). Реперфузія правого каротидного басейну mTICI 3, яка дозволяє проводити ангіопластику зі стентуванням критичного стенозу устя правої ВСА. Надувши балон на операційному катетері з метою зупинки кровоплину по правій ВСА (Е) проведена балонна ангіопластика зі стентуванням стенозу ВСА (Ж, З). В ході операції повністю відновлена прохідність правого каротидного басейну. Вилучені тромби з просвіту СМА (І) та ВСА (К) артерій.
СПОСТЕРЕЖЕННЯ №2
Пацієнтка Ф, 71 рік. Гострий ішемічний інсульт (кардіоемболічний підтип) в басейні лівої середньої мозкової артерії. NIHSS 19. При госпіталізації відсутні рухи у правих кінцівках, порушена мова (не розуміє слів та не може говорити). За даними селективної церебральної субтракційної ангіографії – ознаки тромбозу лівої СМА починаючи з М1 сегменту (А). Проведена тромбекстракція з тромбаспірацією тромбів з СМА (1 пас) з повним відновленням прохідності всіх гілок лівої СМА (Б, В). Стент-ретривер разом з вилученим тромбом (Г).
Гострий ішемічний інсульт (кардіоемболічний підтип) в басейні лівої середньої мозкової артерії. NIHSS 19. При госпіталізації відсутні рухи у правих кінцівках, порушена мова (не розуміє слів та не може говорити). За даними селективної церебральної субтракційної ангіографії – ознаки тромбозу лівої СМА починаючи з М1 сегменту (А). Проведена тромбекстракція з тромбаспірацією тромбів з СМА (1 пас) з повним відновленням прохідності всіх гілок лівої СМА (Б, В). Стент-ретривер разом з вилученим тромбом (Г).
В операційній відновлення рухів у правих кінцівках (Д, Е). Протягом трьох днів відновлення мови (розуміння та вимови).
СПОСТЕРЕЖЕННЯ №3
Пацієнтка Т, 67 років. Гострий ішемічний інсульт (кардіоемболічний підтип) в басейні лівої середньої мозкової артерії. NIHSS 13. Оперована в кардіохірургії з приводу вади аортального клапану. У ранньому післяопераційному періоді виникли ознаки інсульту. Госпіталізована в Центр. Час від початку захворювання до пункції стегнової артерії в ендоваскулярній операційній – 600 хвилин. При госпіталізації відсутні рухи у правій руці, слабкість та обмеження рухів в правій нозі, порушена мова (не може говорити). За даними селективної церебральної субтракційної ангіографії – ознаки тромбозу лівої СМА починаючи з М1 сегменту (А). Мікрокатетер проведений крізь тромб (Б). На рівні тромбу розкритий стент-ретривер (В), а дистальний аспіраційний катетер підведений впритул до тромбу (В). Проведена тромбекстракція з тромбаспірацією тромбів з СМА (1 пас) з повним відновленням прохідності всіх гілок лівої СМА (Г, Д). Стент-ретривер разом з вилученим тромбом та тромби з аспіраційного катетера (Е).
При госпіталізації відсутні рухи у правій руці, слабкість та обмеження рухів в правій нозі, порушена мова (не може говорити). За даними селективної церебральної субтракційної ангіографії – ознаки тромбозу лівої СМА починаючи з М1 сегменту (А). Мікрокатетер проведений крізь тромб (Б). На рівні тромбу розкритий стент-ретривер (В), а дистальний аспіраційний катетер підведений впритул до тромбу (В). Проведена тромбекстракція з тромбаспірацією тромбів з СМА (1 пас) з повним відновленням прохідності всіх гілок лівої СМА (Г, Д). Стент-ретривер разом з вилученим тромбом та тромби з аспіраційного катетера (Е).
СПОСТЕРЕЖЕННЯ №4
Пацієнтка М, 64 роки. Гострий ішемічний інсульт (кардіоемболічний підтип) в басейні правої задньої мозкової артерії. NIHSS 16. Час від початку захворювання до пункції стегнової артерії в ендоваскулярній операційній – 360 хвилин. За даними селективної церебральної субтракційної ангіографії – ознаки тромбозу біфуркації основної артерії з розповсюдженням тромбу у початкові відділи задньої мозкової артерії (А).
СПОСТЕРЕЖЕННЯ №5
Пацієнтка Щ, 85 років. Гострий ішемічний інсульт (кардіоемболічний підтип) в басейні лівої середньої мозкової артерії. NIHSS 19. Час від початку захворювання до пункції стегнової артерії в ендоваскулярній операційній – 210 хвилин. При госпіталізації відсутні рухи у правих кінцівках та мовні порушення. За даними селективної церебральної субтракційної ангіографії – ознаки ізольованого тромбозу (І – оклюзія ) лівої ВСА починаючи на 20 мм від устя до біфуркації (А, Б). Ангіографія правого каротидного басейну демонструє прохідність лівих передньої та середньої мозкових артерій (Б). Етапи вилучення тромботичних мас з просвіту лівої ВСА методом тромбаспірації (В, Г).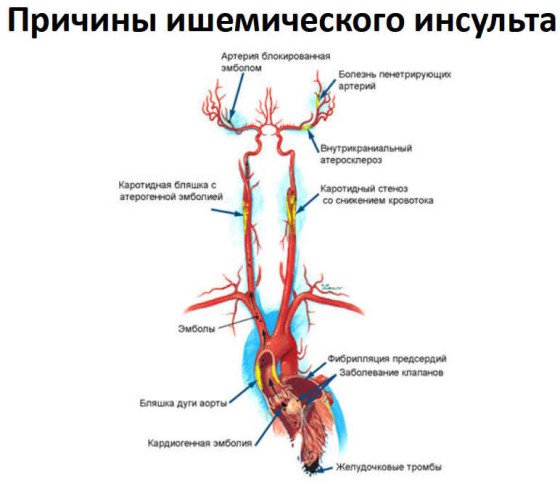 Залишки тромбу на рівні біфуркації ВСА зі змішенням його фрагментів у А1 сегмент ПМА та М1 сегмент СМА ліворуч (Д). Дистальний аспіраційний катетер підведений впритул до тромбу та проведена його тромбаспірація з повним відновленням прохідності усіх гілок лівого каротидного басейну (Е, Ж). Тромби з аспіраційного катетера (З).
Залишки тромбу на рівні біфуркації ВСА зі змішенням його фрагментів у А1 сегмент ПМА та М1 сегмент СМА ліворуч (Д). Дистальний аспіраційний катетер підведений впритул до тромбу та проведена його тромбаспірація з повним відновленням прохідності усіх гілок лівого каротидного басейну (Е, Ж). Тромби з аспіраційного катетера (З).
- Інсульт відноситься до хвороб, які піддаються запобіганню, лікуванню та контролю, що створює передумови для різкого зменшення тягаря інсульту та його довготривалих наслідків.
- Особливу увагу слід приділяти факторам ризику, на які можливо впливати (модифіковані фактори ризику): нездорове харчування, зловживання алкоголем, тютюнопаління, гіподинамія, ожиріння, високий артеріальний тиск, порушення обміну ліпідів, фібриляція передсердь, цукровий діабет тощо. Вік, чоловіча стать і спадковість належать до немодифікованих факторів ризику.
- Якщо ви у групі ризику візьміть за правило:1. Щоденно двічі на день контролювати артеріальний тиск і частоту пульсу, регулярно приймати гіпотензивну терапію.
 2. При цукровому діабеті – контролювати рівень цукру крові (поради щодо кратності проведення контролю Вам дасть лікар-ендокринолог). Регулярно консультації лікаря-ендокринолога. Загрози які несе цукровий діабет не варто недооцінювати!3. Отримати консультацію судинного невролога, який проведе детальну оцінку факторів ризику та призначить необхідні обстеження. Перелік обстежень та їх кратність будуть залежати від виявлених факторів ризику (ультразвукове дослідження судин голови та шиї, ЕКГ, МРТ чи МСКТ головного мозку, загальний аналіз крові, ліпідограма, коагулограма, цукор крові і т і.). Пам’ятайте – інсульт набагато легше і головне дешевше попередити, ніж лікувати та відновлюватись після нього. Огляди спеціалістом повинні стати регулярними.4. У разі підвищення рівня холестерину крові – прийом статинів (вибір препарату та дози погодити з сімейним лікарем, терапевтом, неврологом або кардіологом).5. Пацієнтам з групи ризику ми радимо отримати консультацію лікаря кардіолога, який, виходячи з факторів ризику, може призначити проведення ЕХО – КГ (УЗД серця), холтер ЕКГ (24-72 годинний моніторинг ЕКГ), холтер артеріального тиску.
2. При цукровому діабеті – контролювати рівень цукру крові (поради щодо кратності проведення контролю Вам дасть лікар-ендокринолог). Регулярно консультації лікаря-ендокринолога. Загрози які несе цукровий діабет не варто недооцінювати!3. Отримати консультацію судинного невролога, який проведе детальну оцінку факторів ризику та призначить необхідні обстеження. Перелік обстежень та їх кратність будуть залежати від виявлених факторів ризику (ультразвукове дослідження судин голови та шиї, ЕКГ, МРТ чи МСКТ головного мозку, загальний аналіз крові, ліпідограма, коагулограма, цукор крові і т і.). Пам’ятайте – інсульт набагато легше і головне дешевше попередити, ніж лікувати та відновлюватись після нього. Огляди спеціалістом повинні стати регулярними.4. У разі підвищення рівня холестерину крові – прийом статинів (вибір препарату та дози погодити з сімейним лікарем, терапевтом, неврологом або кардіологом).5. Пацієнтам з групи ризику ми радимо отримати консультацію лікаря кардіолога, який, виходячи з факторів ризику, може призначити проведення ЕХО – КГ (УЗД серця), холтер ЕКГ (24-72 годинний моніторинг ЕКГ), холтер артеріального тиску. Після обстеження ви отримаєте рекомендації що до гіпотензивної терапії, у разі виявлення фібриляції передсердь – поради що до вибору аникоагулянта (препарат, який запобігає утворенню тромбів), при діагностиці клапанних вад серця – призначить консервативну терапію чи спрямує на консультацію до кардіохірурга. Важливо пам’ятати, що мінімум 20% інсультів кардіогенні і більшість з них можна попередити!6. Багато рухайтесь. Якщо дозволяє стан здоров’я щоденно проходьте 8000 – 10000 кроків на день, скиньте надмірну вагу.7. Припиніть тютюнопаління, зловживання алкоголем.
Після обстеження ви отримаєте рекомендації що до гіпотензивної терапії, у разі виявлення фібриляції передсердь – поради що до вибору аникоагулянта (препарат, який запобігає утворенню тромбів), при діагностиці клапанних вад серця – призначить консервативну терапію чи спрямує на консультацію до кардіохірурга. Важливо пам’ятати, що мінімум 20% інсультів кардіогенні і більшість з них можна попередити!6. Багато рухайтесь. Якщо дозволяє стан здоров’я щоденно проходьте 8000 – 10000 кроків на день, скиньте надмірну вагу.7. Припиніть тютюнопаління, зловживання алкоголем.
Записатися на консультацію
- Консультації проводяться в робочі дні, з понеділка по п’ятницю, з 8.30 до 16.30.
- Консультації проходять на 8 поверсі будівлі Центру в консультативному кабінеті (в холі навпроти ліфта).
- ДУ «НПЦЕНРХ НАМН України» — це державна установа, тому консультації проводяться БЕЗКОШТОВНО
- У більшості випадків пацієнти чекають консультації не більше години.
 Тривалість консультації в середньому становить близько півгодини
Тривалість консультації в середньому становить близько півгодини
 мед.наук)Пастушин Олександр Анатолійович (лікар-нейрохірург)Хмельницький Геннадій Владиславович (лікар-нейрохірург, канд.мед.наук)Главацький Олександр Якович (лікар-нейрохірург, доктор мед. наук)Конотопчик Станіслав Вікторович (лікар-нейрохірург, канд.мед.наук)Виваль Микола Богданович (лікар-нейрохірург)Самоненко Юрій Михайлович (лікар-нейрохірург)Альтман Ігор Володимирович (лікар судинний хірург, канд. мед. наук)Коломійченко Сергій Олегович (лікар-анестезіолог)Мамонова Марина Юріївна (лікар-анестезіолог, канд. наук)Розуван Олексій Віталійович (лікар-анестезіолог)Терницька Юлія Павлівна (лікар-рентгенолог, канд. мед. наук)Сидоренко Олена Федорівна (лікар-кардіолог)Сенюта Алла Анатоліївна (лікар-терапевт)Бажаний час
Ваш e-mailнеобовязково
Коментар
мед.наук)Пастушин Олександр Анатолійович (лікар-нейрохірург)Хмельницький Геннадій Владиславович (лікар-нейрохірург, канд.мед.наук)Главацький Олександр Якович (лікар-нейрохірург, доктор мед. наук)Конотопчик Станіслав Вікторович (лікар-нейрохірург, канд.мед.наук)Виваль Микола Богданович (лікар-нейрохірург)Самоненко Юрій Михайлович (лікар-нейрохірург)Альтман Ігор Володимирович (лікар судинний хірург, канд. мед. наук)Коломійченко Сергій Олегович (лікар-анестезіолог)Мамонова Марина Юріївна (лікар-анестезіолог, канд. наук)Розуван Олексій Віталійович (лікар-анестезіолог)Терницька Юлія Павлівна (лікар-рентгенолог, канд. мед. наук)Сидоренко Олена Федорівна (лікар-кардіолог)Сенюта Алла Анатоліївна (лікар-терапевт)Бажаний час
Ваш e-mailнеобовязково
КоментарВведіть символи, зображені на картинці
ТЕЛЕФОНИ
Ваш E-mail
Ми будемо тримати вас в курсі свіжих новин
ОкЩиро дякуємо за Ваш відгук, нам дуже приємно.
 Він з’язвиться на сайті одразу після модерації Ок
Він з’язвиться на сайті одразу після модерації ОкДякуємо! Наш спеціаліст зв’яжеться з Вами у найближчий час
ОкВиди інсульту: детальніше про захворювання та його різновиди
Захворювання, яке в розрізі смертності посідає 3-тє місце у всьому світі після онкологічних та серцево-судинних захворювань – інсульт.
Що таке інсульт? Інсульт – це гостре порушення кровообігу в мозку, якому характерне утворення загальномозкової чи локаційної неврологічної симптоматики. Найбільше удару схильні літні люди віком від 60 років — на них припадає ⅔ випадків захворювання.
Причини інсульту головного мозку
Причиною інсульту стає порушення кровообігу у мозку, що стає наслідком закупорки, а після розриву судини головного мозку. Причинами закупорки є тромбоз, емболія. Розрив артерії може статися внаслідок гіпертонії, уроджених слабких судин, дуже тяжких травм, аневризми.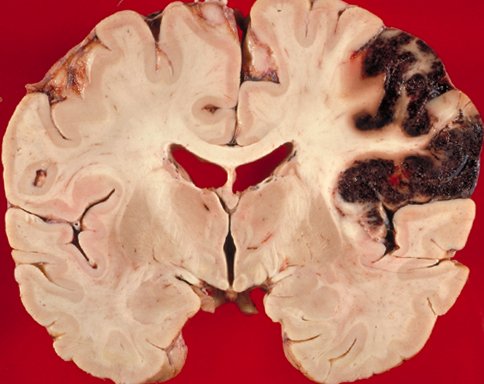 Також існує низка факторів, які значно підвищують ймовірність утворення інсульту:
Також існує низка факторів, які значно підвищують ймовірність утворення інсульту:
- Вік 60 років. Що старша людина, то більше вроджених захворювань, які впливають стан всього організму. З віком слабшають стінки судин. І, як наслідок, підвищується ймовірність інсульту.
- Тривалий прийом оральних контрацептивів із естрогеном у складі.
- Артеріальна гіпертензія.
- Захворювання серця.
- Цукровий діабет.
- Куріння та надмірне вживання алкогольних напоїв.
Інсульт часто призводить до смерті, однак, залежно від ступеня ураження мозку, людина виживає, але стає інвалідом. Існує різні види інсульту, що відрізняються між собою. І якщо своєчасно визначити ознаки інсульту або після його перенесення надати кваліфіковану допомогу, цілком можливо відновитись.
Види інсульту та їх відмінності
Розрізняють два види інсультів:
- Ішемічний.
- Геморагічний.
Це два кардинально різних видів інсульту головного мозку, які вимагають різні способи відновлення та визначаються різними прогнозами. Розглянемо докладніше кожен.
Розглянемо докладніше кожен.
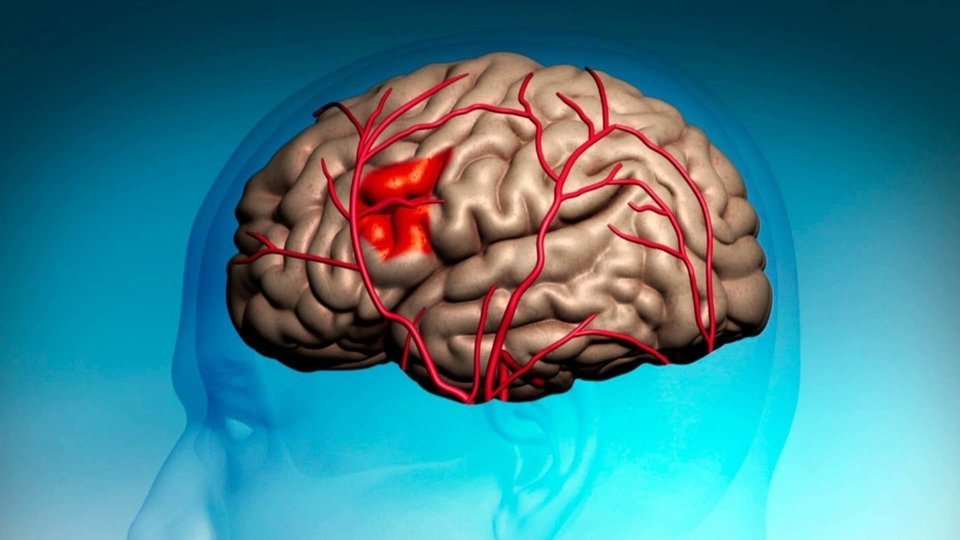
Ішемічний тип інсульту
80% інсультів мозку доводяться саме ішемічного типу. Йому характерна відсутність живлення головного мозку артеріальною судиною. Чим більш площа перекриття судини, тим більш ушкодження мозку. Від обсягу пошкодження залежить стан пацієнта, спосіб та тривалість його відновлення.
Ішемічний інсульт, своєю чергою, ділиться на кілька класифікацій. Вони визначаються механізмом закупорки судини та артерією, яка була закупорена. Це визначається КТ чи іншим способом томографії.
Різновиди інсульту в залежності від перекриття артерії:
- Кардіоемболічний. Причиною закупорювання артерії стає тромб, утворений хворим на серце. Визначити закупорювання неможливо, закупорка відбувається різко та несподівано. Може статися будь-якої миті, поки людина виконує звичний спектр справ.
- Атеротромботичний. Причина закупорювання – атеросклеротична бляшка, яка протягом кількох років наростає та збільшується у розмірі.
 При перекритті артерії на 75% відбувається мікроінсульт. Якщо перекриття 100%, різко з’являються симптоми інсульту мозку. Як правило, за кілька годин.
При перекритті артерії на 75% відбувається мікроінсульт. Якщо перекриття 100%, різко з’являються симптоми інсульту мозку. Як правило, за кілька годин. - Лакунарний. Причина — закупорка кількох дрібних судин, що з’єднують артерію. Симптоми інсульту можуть з’явитися відразу або поступово наростати.
- Гемодинамічний. Через критично знижений артеріальний тиск, мозок не отримує достатньо кисню. Страждає артерія, уражена атеросклерозом. Симптом інсульту може виникнути відразу чи поступово.
- Гемореологічна мікроклюзія. Утворюється внаслідок порушення згортання крові. Утворюються мікротромби, перекриваючи дрібні артерії.
Геморагічний тип інсульту
Такий різновид інсульту характеризується ураженням мозку, утвореного після крововиливу з судин у ньому. При цьому інсульт називається просочування мозкової речовини або гематома, причиною яких не є травма.
Види геморагічного інсульту, що визначаються крововиливом:
- внутрішньомозкове;
- субарахноїдальний – крововилив між двома оболонками мозку;
- змішане — крововилив одночасно у декількох локаціях мозку;
- у шлуночкову систему мозку;
- субдуральна чи внутрішньомозкова гематома.

Крововилив головного мозку дуже складно зупинити. Тому геморагічний інсульт має важчі прогнози. Дуже часто він стає причиною смерті.
Діагностика інсульту
Ключовим способом діагностичного дослідження є комп’ютерна та магнітно-резонансна томографія. КТ допомагає визначити крововилив, який стався напередодні. МРТ визначає який вид інсульту стався і навіть широту ураження мозку. Крім МРТ, для дослідження ішемічного інсульту головного мозку проводиться УЗД судин мозку та шиї, церебральна ангіографія, ехокардіографія та інші методи.
Профілактика
Інсульт – поширене захворювання, яке щорічно стає причиною смерті понад 6 млн людей у всьому світі. Щонайменше 5 млн осіб отримують інвалідність.
Однак є превентивні заходи, які стають ефективною профілактикою цього захворювання:
- Контроль тиску. Найчастіше інсульт головного мозку переносять люди, які страждають на підвищений артеріальний тиск.
 Якщо ви гіпертонік, завжди контролюйте тиск і при необхідності приймайте антигіпертензивні препарати для його зниження.
Якщо ви гіпертонік, завжди контролюйте тиск і при необхідності приймайте антигіпертензивні препарати для його зниження. - Контроль холестерину. Холестеринові бляшки відкладаються на стінках судин, перекриваючи їх. Для зниження холестерину рекомендується вживати в їжу Омега-3 та Омега-3, що містяться в оливковій та лляній олії, морській рибі.
- Контроль ваги. Надмірна вага негативно впливає на організм і є причиною розвитку атеросклерозу та цукрового діабету. Ці захворювання, своєю чергою, підвищують ймовірність розриву судин у головному мозку.
- Контроль цукру в крові та профілактика цукрового діабету. Цукровий діабет підвищує ризик інсульту у 2,5 рази. Систематично вимірювайте рівень цукру в крові, займайтеся фізичним навантаженням та дотримуйтесь здорового харчування.
- Вчасно відвідуйте кардіолога. Будь-які відхилення в серцево-судинній системі можуть спричинити інсульт. Тому при будь-яких болючих відчуттях, дискомфорті необхідно негайно звернутися до лікаря-кардіолога.

- Виняток стресу. Стресові ситуації негативно відбиваються на всьому організмі. Під час стресу в кров викидається велика кількість адреналіну, що підвищує артеріальний тиск. Наслідком стає навантаження на судини головного мозку.
- Більше відпочивайте. Дотримуйтесь режиму неспання та відпочинку, не виснажуйте себе фізичними навантаженнями. Особливо це актуально для літніх людей.
Підведемо підсумки
У цій статті ми розповіли, які бувають інсульти, у чому їх відмінності. Однак, незалежно від виду інсульту та ступеня тяжкості, якщо людина змогла перенести його, завжди є ймовірність відновлення.
Дуже важливо своєчасно відреагувати та негайно розпочати реабілітацію. Це можна робити в домашніх умовах, але ефективніше – звернутися до спеціалізованого реабілітаційного центру, як наш. У будь-якому випадку звернення до лікаря – обов’язкова вимога.
Симптомы, лечение, восстановление и многое другое
Что такое ишемический инсульт?
Ишемический инсульт — один из трех типов инсульта. Это также называют ишемией головного мозга и церебральной ишемией.
Это также называют ишемией головного мозга и церебральной ишемией.
Этот тип инсульта вызывается закупоркой артерии, которая снабжает кровью головной мозг. Закупорка уменьшает приток крови и кислорода к мозгу, что приводит к повреждению или гибели клеток головного мозга. Если кровообращение не восстановить быстро, повреждение головного мозга может быть необратимым.
Приблизительно 87 процентов всех инсультов приходится на ишемический инсульт.
Другим типом серьезного инсульта является геморрагический инсульт, при котором происходит разрыв кровеносного сосуда в головном мозге и кровотечение. Кровотечение сдавливает мозговую ткань, повреждая или убивая ее.
Третий тип инсульта — транзиторная ишемическая атака (ТИА), также известная как микроинсульт. Этот тип инсульта вызван временной закупоркой или уменьшением притока крови к мозгу. Обычно симптомы исчезают сами по себе.
Специфические симптомы ишемического инсульта зависят от пораженной области головного мозга. Некоторые симптомы являются общими для большинства случаев ишемического инсульта, в том числе:
Некоторые симптомы являются общими для большинства случаев ишемического инсульта, в том числе:
- проблемы со зрением, такие как слепота на один глаз или двоение в глазах
- слабость или паралич конечностей, которые могут быть с одной или обеих сторон, в зависимости от пораженной артерии
- головокружение и головокружение
- спутанность сознания координация
- опущение лица на одну сторону
При появлении симптомов крайне важно как можно быстрее получить лечение. Это снижает вероятность того, что повреждение станет необратимым. Если вы считаете, что у кого-то инсульт, оцените его с помощью FAST:
- Лицо. Одна сторона лица опущена и с трудом двигается?
- Оружие. Если он поднимает руки, одна рука смещается вниз, или ему трудно поднять руку?
- Речь. Их речь невнятная или странная?
- Время. Если ответ на любой из этих вопросов положительный, пора звонить в местные службы экстренной помощи.

Несмотря на то, что ТИА длится непродолжительное время и обычно проходит сама по себе, она также требует обращения к врачу. Это может быть предупреждающим признаком полномасштабного ишемического инсульта.
Ишемический инсульт возникает, когда артерия, снабжающая кровью головной мозг, закупоривается тромбом или жировым отложением, называемым бляшкой. Эта закупорка может появиться на шее или в черепе.
Сгустки обычно образуются в сердце и проходят через систему кровообращения. Сгусток может разрушиться сам по себе или застрять в артерии. Когда он блокирует мозговую артерию, мозг не получает достаточно крови или кислорода, и клетки начинают умирать.
Ишемический инсульт, вызванный накоплением жира, происходит, когда бляшка отрывается от артерии и попадает в мозг. Бляшка также может накапливаться в артериях, которые снабжают кровью мозг, и сужать эти артерии настолько, чтобы вызвать ишемический инсульт.
Глобальная ишемия, представляющая собой более тяжелый тип ишемического инсульта, возникает, когда приток кислорода к мозгу значительно снижается или полностью прекращается. Обычно это вызвано сердечным приступом, но также может быть вызвано другими состояниями или событиями, такими как отравление угарным газом.
Обычно это вызвано сердечным приступом, но также может быть вызвано другими состояниями или событиями, такими как отравление угарным газом.
Нарушения кровообращения являются основным фактором риска ишемического инсульта. Это потому, что они увеличивают риск образования сгустков или жировых отложений. Эти условия включают:
- высокое кровяное давление
- Атеросклероз
- Высокий холестерин
- ПИБРИЛЛОВАЯ НЕДВИЖИМОСТИ
- Предварительный сердечный приступ
- Серьечные клеточные анемия
- Слот -расстройства
- В сородильных сердечных дефектах
- В сородильных сердечных дефектах. особенно если у вас много брюшного жира
- злоупотребление алкоголем
- употребление некоторых наркотиков, таких как кокаин или метамфетамины
Ишемический инсульт также чаще встречается у людей с семейной историей инсульта или у тех, кто перенес инсульт в прошлом. Мужчины чаще, чем женщины, страдают от ишемического инсульта, в то время как у чернокожих риск выше, чем у представителей других рас или этнических групп.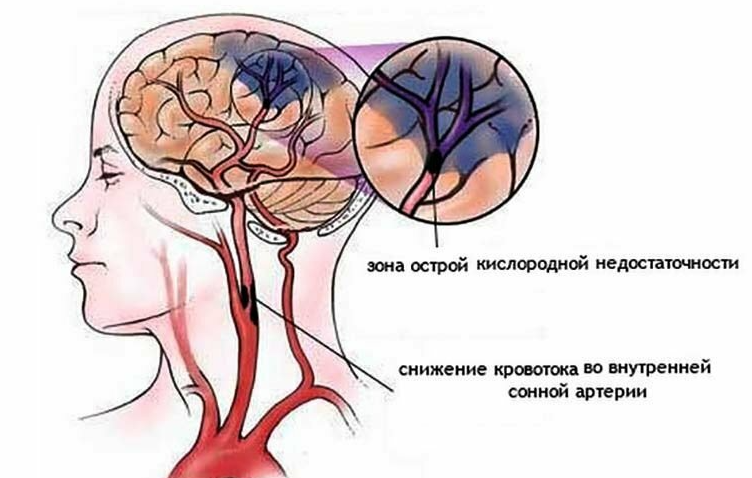 Риск также увеличивается с возрастом.
Риск также увеличивается с возрастом.
Обычно для диагностики ишемического инсульта врач может использовать медицинский осмотр и семейный анамнез. Основываясь на ваших симптомах, они также могут получить представление о том, где находится закупорка.
Если у вас есть такие симптомы, как спутанность сознания и невнятная речь, врач может провести анализ сахара в крови. Это потому, что спутанность сознания и невнятная речь также являются симптомами серьезного низкого уровня сахара в крови. Узнайте больше о влиянии низкого уровня сахара в крови на организм.
КТ черепа также может помочь отличить ишемический инсульт от других состояний, вызывающих гибель ткани головного мозга, таких как кровоизлияние или опухоль головного мозга.
После того, как ваш врач диагностирует ишемический инсульт, он попытается выяснить, когда он начался и какова основная причина. МРТ – лучший способ определить, когда начался ишемический инсульт. Тесты, используемые для определения первопричины, могут включать:
- электрокардиограмму (ЭКГ или ЭКГ) для проверки нарушений сердечного ритма
- эхокардиография для проверки сердца на наличие тромбов или аномалий
- ангиография для определения того, какие артерии заблокированы и насколько серьезна закупорка
- анализы крови на холестерин и проблемы со свертываемостью крови к поражению головного мозга или смерти.

Первой целью лечения является восстановление нормального дыхания, частоты сердечных сокращений и артериального давления. При необходимости врач попытается снизить давление в головном мозге с помощью лекарств.
Основным методом лечения ишемического инсульта является внутривенное введение тканевого активатора плазминогена (tPA), который разрушает тромбы. В рекомендациях 2018 года Американской кардиологической ассоциации (AHA) и Американской ассоциации инсульта (ASA) говорится, что tPA наиболее эффективен, если его вводят в течение четырех с половиной часов после начала инсульта. Его нельзя давать более чем через пять часов после начала инсульта. Поскольку tPA может вызвать кровотечение, его нельзя принимать, если у вас в анамнезе:
- геморрагический инсульт
- кровоизлияние в мозг
- недавняя серьезная операция или травма головы
Его также нельзя использовать тем, кто принимает антикоагулянты.
Если tPA не работает, сгустки можно удалить хирургическим путем.
 Механическое удаление тромба может быть выполнено в течение 24 часов после появления симптомов инсульта.
Механическое удаление тромба может быть выполнено в течение 24 часов после появления симптомов инсульта.Длительное лечение включает аспирин (Bayer) или антикоагулянт для предотвращения дальнейшего образования тромбов.
Если ишемический инсульт вызван таким состоянием, как высокое кровяное давление или атеросклероз, вам необходимо пройти курс лечения этих состояний. Например, ваш врач может порекомендовать стент, чтобы открыть артерию, суженную бляшками, или статины для снижения артериального давления.
После ишемического инсульта вам придется оставаться в больнице под наблюдением как минимум несколько дней. Если инсульт вызвал паралич или сильную слабость, вам также может потребоваться реабилитация впоследствии, чтобы восстановить функции.
Реабилитация часто необходима для восстановления двигательных навыков и координации. Трудовая, физическая и логопедическая терапия также могут быть полезны для восстановления других утраченных функций. Молодые люди и люди, которые быстро начинают улучшаться, скорее всего, восстановят больше функций.

Если какие-либо проблемы не исчезнут через год, скорее всего, они останутся навсегда.
Наличие одного ишемического инсульта увеличивает риск повторного инсульта. Принятие мер по снижению риска, например отказ от курения, является важной частью долгосрочного выздоровления. Узнайте больше о восстановлении после инсульта.
Ишемический инсульт является серьезным заболеванием и требует немедленного лечения. Однако при правильном лечении большинство людей с ишемическим инсультом могут восстановиться или сохранить достаточную функцию, чтобы удовлетворить свои основные потребности. Знание признаков ишемического инсульта может помочь спасти вашу жизнь или жизнь кого-то еще.
Симптомы, лечение, восстановление и прочее
Что такое ишемический инсульт?
Ишемический инсульт — один из трех типов инсульта. Это также называют ишемией головного мозга и церебральной ишемией.
Этот тип инсульта вызывается закупоркой артерии, которая снабжает кровью головной мозг.
 Закупорка уменьшает приток крови и кислорода к мозгу, что приводит к повреждению или гибели клеток головного мозга. Если кровообращение не восстановить быстро, повреждение головного мозга может быть необратимым.
Закупорка уменьшает приток крови и кислорода к мозгу, что приводит к повреждению или гибели клеток головного мозга. Если кровообращение не восстановить быстро, повреждение головного мозга может быть необратимым.Приблизительно 87% всех инсультов являются ишемическими.
Другим типом серьезного инсульта является геморрагический инсульт, при котором происходит разрыв кровеносного сосуда в головном мозге и кровотечение. Кровотечение сдавливает мозговую ткань, повреждая или убивая ее.
Третий тип инсульта — транзиторная ишемическая атака (ТИА), также известная как микроинсульт. Этот тип инсульта вызван временной закупоркой или уменьшением притока крови к мозгу. Обычно симптомы исчезают сами по себе.
Конкретные симптомы ишемического инсульта зависят от того, какая область мозга поражена. Некоторые симптомы являются общими для большинства ишемических инсультов, в том числе:
- проблемы со зрением, такие как слепота на один глаз или двоение в глазах
- слабость или паралич конечностей, которые могут быть с одной или обеих сторон, в зависимости от пораженной артерии
- головокружение и головокружение
- спутанность сознания
- потеря координации
- опущение лица на одну сторону
При появлении симптомов крайне важно как можно быстрее получить лечение.
 Это снижает вероятность того, что повреждение станет необратимым. Если вы считаете, что у кого-то инсульт, оцените его с помощью FAST:
Это снижает вероятность того, что повреждение станет необратимым. Если вы считаете, что у кого-то инсульт, оцените его с помощью FAST:- Лицо. Одна сторона лица опущена и с трудом двигается?
- Оружие. Если он поднимает руки, одна рука смещается вниз, или ему трудно поднять руку?
- Речь. Их речь невнятная или странная?
- Время. Если ответ на любой из этих вопросов положительный, пора звонить в местные службы экстренной помощи.
Несмотря на то, что ТИА длится непродолжительное время и обычно проходит сама по себе, она также требует обращения к врачу. Это может быть предупреждающим признаком полномасштабного ишемического инсульта.
Ишемический инсульт возникает, когда артерия, снабжающая кровью головной мозг, закупоривается тромбом или жировым отложением, называемым бляшкой. Эта закупорка может появиться на шее или в черепе.
Сгустки обычно образуются в сердце и проходят через кровеносную систему.
 Сгусток может разрушиться сам по себе или застрять в артерии. Когда он блокирует мозговую артерию, мозг не получает достаточно крови или кислорода, и клетки начинают умирать.
Сгусток может разрушиться сам по себе или застрять в артерии. Когда он блокирует мозговую артерию, мозг не получает достаточно крови или кислорода, и клетки начинают умирать.Ишемический инсульт, вызванный накоплением жира, происходит, когда бляшка отрывается от артерии и попадает в мозг. Бляшка также может накапливаться в артериях, которые снабжают кровью мозг, и сужать эти артерии настолько, чтобы вызвать ишемический инсульт.
Глобальная ишемия, представляющая собой более тяжелый тип ишемического инсульта, возникает, когда приток кислорода к мозгу значительно снижается или полностью прекращается. Обычно это вызвано сердечным приступом, но также может быть вызвано другими состояниями или событиями, такими как отравление угарным газом.
Нарушения кровообращения являются основным фактором риска ишемического инсульта. Это потому, что они увеличивают риск образования сгустков или жировых отложений. Эти условия включают:
- высокое кровяное давление
- Атеросклероз
- Высокий холестерин
- ПИБРИЛЛОВАЯ НЕДВИЖИМОСТИ
- Предварительный сердечный приступ
- Серьечные клеточные анемия
- Слот -расстройства
- В сородильных сердечных дефектах
- В сородильных сердечных дефектах.
 особенно если у вас много брюшного жира
особенно если у вас много брюшного жира - злоупотребление алкоголем
- употребление некоторых наркотиков, таких как кокаин или метамфетамины
Ишемический инсульт также чаще встречается у людей с семейной историей инсульта или у тех, кто перенес инсульт в прошлом. Мужчины чаще, чем женщины, страдают от ишемического инсульта, в то время как у чернокожих риск выше, чем у представителей других рас или этнических групп. Риск также увеличивается с возрастом.
Обычно для диагностики ишемического инсульта врач может использовать медицинский осмотр и семейный анамнез. Основываясь на ваших симптомах, они также могут получить представление о том, где находится закупорка.
Если у вас есть такие симптомы, как спутанность сознания и невнятная речь, врач может провести анализ сахара в крови. Это потому, что спутанность сознания и невнятная речь также являются симптомами серьезного низкого уровня сахара в крови. Узнайте больше о влиянии низкого уровня сахара в крови на организм.

КТ черепа также может помочь отличить ишемический инсульт от других состояний, вызывающих гибель ткани головного мозга, таких как кровоизлияние или опухоль головного мозга.
После того, как ваш врач диагностирует ишемический инсульт, он попытается выяснить, когда он начался и какова основная причина. МРТ – лучший способ определить, когда начался ишемический инсульт. Тесты, используемые для определения первопричины, могут включать:
- электрокардиограмму (ЭКГ или ЭКГ) для проверки нарушений сердечного ритма
- эхокардиография для проверки сердца на наличие тромбов или аномалий
- ангиография для определения того, какие артерии заблокированы и насколько серьезна закупорка
- анализы крови на холестерин и проблемы со свертываемостью крови к поражению головного мозга или смерти.
Первой целью лечения является восстановление нормального дыхания, частоты сердечных сокращений и артериального давления. При необходимости врач попытается снизить давление в головном мозге с помощью лекарств.

Основным методом лечения ишемического инсульта является внутривенное введение тканевого активатора плазминогена (tPA), который разрушает тромбы. В рекомендациях 2018 года Американской кардиологической ассоциации (AHA) и Американской ассоциации инсульта (ASA) говорится, что tPA наиболее эффективен, если его вводят в течение четырех с половиной часов после начала инсульта. Его нельзя давать более чем через пять часов после начала инсульта. Поскольку tPA может вызвать кровотечение, его нельзя принимать, если у вас в анамнезе:
- геморрагический инсульт
- кровоизлияние в мозг
- недавняя серьезная операция или травма головы
Его также нельзя использовать тем, кто принимает антикоагулянты.
Если tPA не работает, сгустки можно удалить хирургическим путем. Механическое удаление тромба может быть выполнено в течение 24 часов после появления симптомов инсульта.
Длительное лечение включает аспирин (Bayer) или антикоагулянт для предотвращения дальнейшего образования тромбов.

Если ишемический инсульт вызван таким состоянием, как высокое кровяное давление или атеросклероз, вам необходимо пройти курс лечения этих состояний. Например, ваш врач может порекомендовать стент, чтобы открыть артерию, суженную бляшками, или статины для снижения артериального давления.
После ишемического инсульта вам придется оставаться в больнице под наблюдением как минимум несколько дней. Если инсульт вызвал паралич или сильную слабость, вам также может потребоваться реабилитация впоследствии, чтобы восстановить функции.
Реабилитация часто необходима для восстановления двигательных навыков и координации. Трудовая, физическая и логопедическая терапия также могут быть полезны для восстановления других утраченных функций. Молодые люди и люди, которые быстро начинают улучшаться, скорее всего, восстановят больше функций.
Если какие-либо проблемы не исчезнут через год, скорее всего, они останутся навсегда.
Наличие одного ишемического инсульта увеличивает риск повторного инсульта.



 Асоціюються з хорошим функціональним результатом і зниженням смертності. Деякі тромби в просвіті артерії можна розчинити, якщо вони не великі, мають певну структуру і з моменту захворювання до початку введення тромболітика пройшло не більше 4,5 годин. Майже будь який ембол (старий або свіжий тромб, фрагмент клапану серця, атеросклеротичної бляшки) можна вилучити за допомогою спеціальних інструментів (стент – ретриверів, аспіраційних катетерів) лише через невеличкий прокол стегнової артерії або артерії на руці протягом 24 годин від появи симптомів інсульту.
Асоціюються з хорошим функціональним результатом і зниженням смертності. Деякі тромби в просвіті артерії можна розчинити, якщо вони не великі, мають певну структуру і з моменту захворювання до початку введення тромболітика пройшло не більше 4,5 годин. Майже будь який ембол (старий або свіжий тромб, фрагмент клапану серця, атеросклеротичної бляшки) можна вилучити за допомогою спеціальних інструментів (стент – ретриверів, аспіраційних катетерів) лише через невеличкий прокол стегнової артерії або артерії на руці протягом 24 годин від появи симптомів інсульту.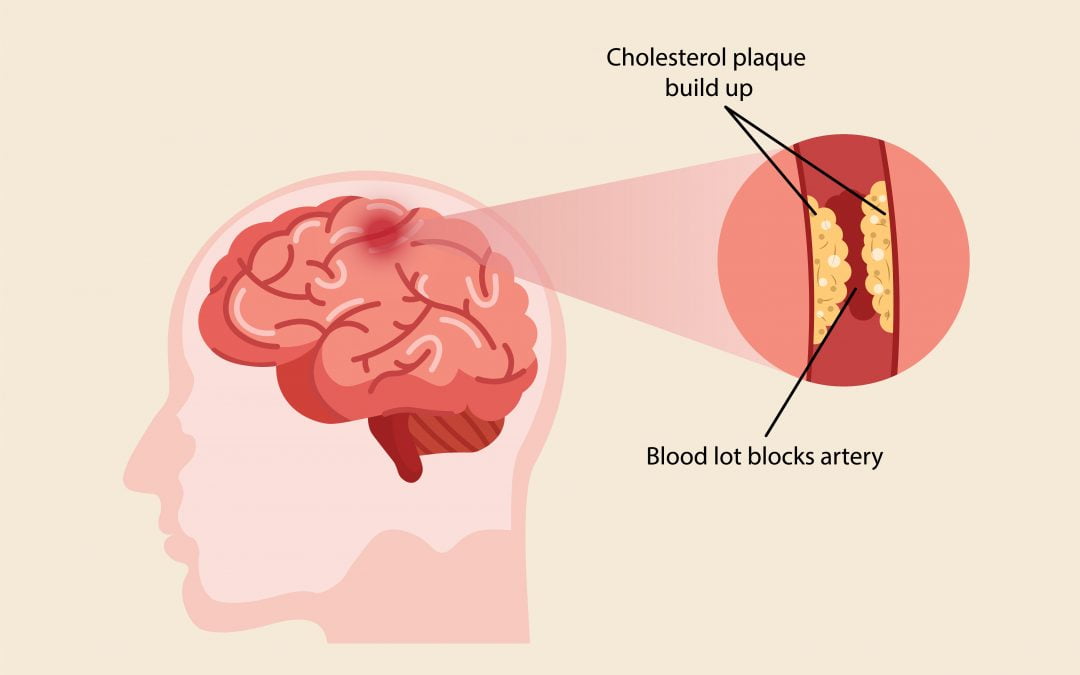
 Мініатюрний апарат чіпляють на пацієнта разом з електродами і він постійно реєструє серцеву діяльність).
Мініатюрний апарат чіпляють на пацієнта разом з електродами і він постійно реєструє серцеву діяльність).
 5. Пацієнтам з групи ризику ми радимо отримати консультацію лікаря кардіолога, який, виходячи з факторів ризику, може призначити проведення ЕХО – КГ (УЗД серця), холтер ЕКГ (24-72 годинний моніторинг ЕКГ), холтер артеріального тиску. Після обстеження ви отримаєте рекомендації що до гіпотензивної терапії, у разі виявлення фібриляції передсердь – поради що до вибору аникоагулянта (препарат, який запобігає утворенню тромбів), при діагностиці клапанних вад серця – призначить консервативну терапію чи спрямує на консультацію до кардіохірурга. Важливо пам’ятати, що мінімум 20% інсультів кардіогенні і більшість з них можна попередити!6. Багато рухайтесь. Якщо дозволяє стан здоров’я щоденно проходьте 8000 – 10000 кроків на день, скиньте надмірну вагу.7. Припиніть тютюнопаління, зловживання алкоголем.
5. Пацієнтам з групи ризику ми радимо отримати консультацію лікаря кардіолога, який, виходячи з факторів ризику, може призначити проведення ЕХО – КГ (УЗД серця), холтер ЕКГ (24-72 годинний моніторинг ЕКГ), холтер артеріального тиску. Після обстеження ви отримаєте рекомендації що до гіпотензивної терапії, у разі виявлення фібриляції передсердь – поради що до вибору аникоагулянта (препарат, який запобігає утворенню тромбів), при діагностиці клапанних вад серця – призначить консервативну терапію чи спрямує на консультацію до кардіохірурга. Важливо пам’ятати, що мінімум 20% інсультів кардіогенні і більшість з них можна попередити!6. Багато рухайтесь. Якщо дозволяє стан здоров’я щоденно проходьте 8000 – 10000 кроків на день, скиньте надмірну вагу.7. Припиніть тютюнопаління, зловживання алкоголем. 2. При цукровому діабеті – контролювати рівень цукру крові (поради щодо кратності проведення контролю Вам дасть лікар-ендокринолог). Регулярно консультації лікаря-ендокринолога. Загрози які несе цукровий діабет не варто недооцінювати!3. Отримати консультацію судинного невролога, який проведе детальну оцінку факторів ризику та призначить необхідні обстеження. Перелік обстежень та їх кратність будуть залежати від виявлених факторів ризику (ультразвукове дослідження судин голови та шиї, ЕКГ, МРТ чи МСКТ головного мозку, загальний аналіз крові, ліпідограма, коагулограма, цукор крові і т і.). Пам’ятайте – інсульт набагато легше і головне дешевше попередити, ніж лікувати та відновлюватись після нього. Огляди спеціалістом повинні стати регулярними.4. У разі підвищення рівня холестерину крові – прийом статинів (вибір препарату та дози погодити з сімейним лікарем, терапевтом, неврологом або кардіологом).5. Пацієнтам з групи ризику ми радимо отримати консультацію лікаря кардіолога, який, виходячи з факторів ризику, може призначити проведення ЕХО – КГ (УЗД серця), холтер ЕКГ (24-72 годинний моніторинг ЕКГ), холтер артеріального тиску.
2. При цукровому діабеті – контролювати рівень цукру крові (поради щодо кратності проведення контролю Вам дасть лікар-ендокринолог). Регулярно консультації лікаря-ендокринолога. Загрози які несе цукровий діабет не варто недооцінювати!3. Отримати консультацію судинного невролога, який проведе детальну оцінку факторів ризику та призначить необхідні обстеження. Перелік обстежень та їх кратність будуть залежати від виявлених факторів ризику (ультразвукове дослідження судин голови та шиї, ЕКГ, МРТ чи МСКТ головного мозку, загальний аналіз крові, ліпідограма, коагулограма, цукор крові і т і.). Пам’ятайте – інсульт набагато легше і головне дешевше попередити, ніж лікувати та відновлюватись після нього. Огляди спеціалістом повинні стати регулярними.4. У разі підвищення рівня холестерину крові – прийом статинів (вибір препарату та дози погодити з сімейним лікарем, терапевтом, неврологом або кардіологом).5. Пацієнтам з групи ризику ми радимо отримати консультацію лікаря кардіолога, який, виходячи з факторів ризику, може призначити проведення ЕХО – КГ (УЗД серця), холтер ЕКГ (24-72 годинний моніторинг ЕКГ), холтер артеріального тиску. Після обстеження ви отримаєте рекомендації що до гіпотензивної терапії, у разі виявлення фібриляції передсердь – поради що до вибору аникоагулянта (препарат, який запобігає утворенню тромбів), при діагностиці клапанних вад серця – призначить консервативну терапію чи спрямує на консультацію до кардіохірурга. Важливо пам’ятати, що мінімум 20% інсультів кардіогенні і більшість з них можна попередити!6. Багато рухайтесь. Якщо дозволяє стан здоров’я щоденно проходьте 8000 – 10000 кроків на день, скиньте надмірну вагу.7. Припиніть тютюнопаління, зловживання алкоголем.
Після обстеження ви отримаєте рекомендації що до гіпотензивної терапії, у разі виявлення фібриляції передсердь – поради що до вибору аникоагулянта (препарат, який запобігає утворенню тромбів), при діагностиці клапанних вад серця – призначить консервативну терапію чи спрямує на консультацію до кардіохірурга. Важливо пам’ятати, що мінімум 20% інсультів кардіогенні і більшість з них можна попередити!6. Багато рухайтесь. Якщо дозволяє стан здоров’я щоденно проходьте 8000 – 10000 кроків на день, скиньте надмірну вагу.7. Припиніть тютюнопаління, зловживання алкоголем.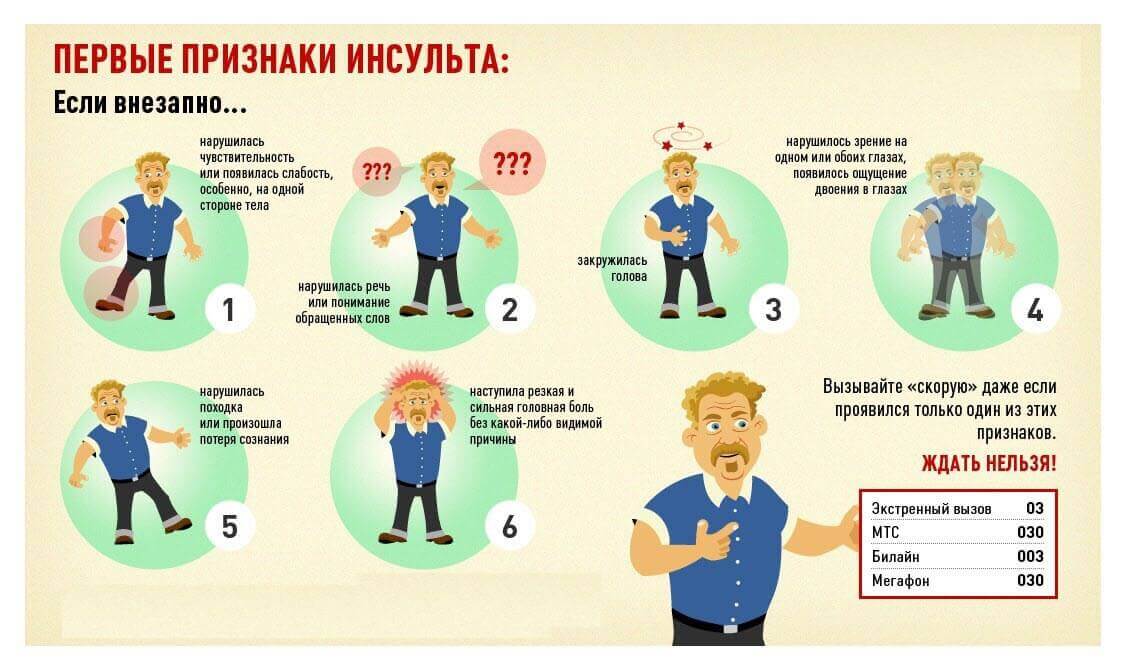 Тривалість консультації в середньому становить близько півгодини
Тривалість консультації в середньому становить близько півгодини При перекритті артерії на 75% відбувається мікроінсульт. Якщо перекриття 100%, різко з’являються симптоми інсульту мозку. Як правило, за кілька годин.
При перекритті артерії на 75% відбувається мікроінсульт. Якщо перекриття 100%, різко з’являються симптоми інсульту мозку. Як правило, за кілька годин.
 Якщо ви гіпертонік, завжди контролюйте тиск і при необхідності приймайте антигіпертензивні препарати для його зниження.
Якщо ви гіпертонік, завжди контролюйте тиск і при необхідності приймайте антигіпертензивні препарати для його зниження.
