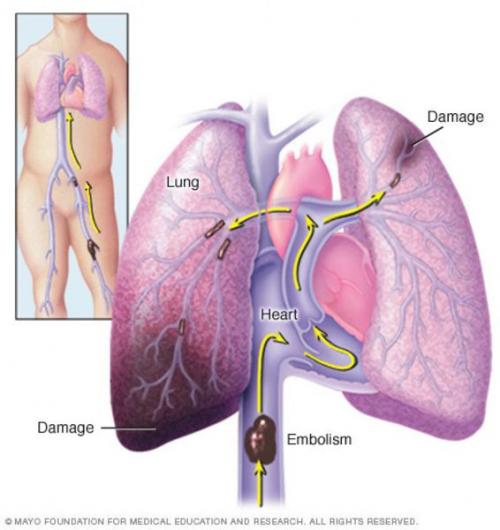
Инфаркт смерть: Обширный инфаркт последствия шансы выжить реабилитация
можно ли было спасти Юрия Шатунова
| Обновлено: |
Алиса СтаржевскаяАлиса Старжевская Журналист Точка зрения Эксклюзив28 481
Кардиолог Жито: два-три часа — оптимальный период для помощи пациенту при обширном инфаркте
Эксклюзив
Фото, видео: © РИА Новости / Екатерина Чеснокова; 5-tv.
Читайте нас в: Дзен Новости
Певец и солист группы «Ласковый май» Юрий Шатунов умер в 48 лет. Предварительной причиной смерти звезды назвали острую сердечную недостаточность при обширном инфаркте.
Незадолго до смерти Юра Шатунов жаловался на спазмы и боль в груди. Приятели артиста незамедлительно обратились за помощью в клинику, но врачам осталось лишь констатировать смерть звезды. Врач-терапевт, эндокринолог и кардиолог Алексей Жито рассказал в беседе с 5-tv.ru, можно ли было спасти Юрия Шатунова и что делать при инфаркте миокарда.
Что такое инфаркт миокарда
Инфаркт миокарда — это состояние, когда к сердечной мышце уменьшается кровоток до такой степени, что он умирает. При этом инфаркт миокарда может быть очень маленький. Это называют микроинфарктом, и он может никак не ощущаться пациентом. Обширный инфаркт, в отличие от микроинфаркта, более опасен, предупреждает специалист.
Самородок из детдома: Чем запомнился Юра Шатунов
«Чем больше площадь повреждения миокарда, тем больше вероятность летального исхода. К сожалению, инфаркт миокарда является одним из ведущих убийц населения», — заявил врач.
Как спасти пациента при обширном инфаркте
Кардиолог Жито назвал определенные меры, как спасти пациента даже при обширном инфаркте. По словам специалиста, существует коридор времени, когда можно помочь пациенту.
«Чем меньше тем лучше, но хотя бы два-три часа — оптимальный период. Если пациенту стало плохо, то вызывают скорую, его госпитализируют, проводят исследования и даже оперативное вмешательство: коронографию, стентирование или шунтирование», — пояснил специалист.
Важно знать меры первой помощи, при которых человека можно спасти. Вызовите скорую и сообщите все необходимые характеристики пациента. До приезда врача сделайте следующее:
- откройте форточку для максимального притока кислорода;
- измерьте давление человека. Посоветуйтесь с врачом по телефону: если вы знаете, какие препараты принимает пациент, то дайте ему необходимое лекарство;
- расстегните пояса, снимите с него одежду и уложите;
- в случае потери сознания переверните человека на бок. Так он не задохнется в случае рвоты;
- проконтролируйте, чтобы язык пациента не западал;
- измерьте пульс с помощью пульсоксиметра.
В случае остановки врач советует перейти к сердечно-легочной реанимации. Но прежде обязательно проконсультируйтесь со специалистом, чтобы не навредить пациенту, а лучше — дождитесь врачебной помощи.
Умер Юра Шатунов Юрий Шатунов Смерть Видео новости
-6°
770 мм рт.
53%
62.91
0.73
66.11
0.59
Мечты сбываются у самых усердных. Китайский совет дня на среду, 7 декабря
Почему инфаркт происходит у молодых людей? Как его предотвратить? Рассказывает кардиолог
Здоровье
Смерть Юрия Шатунова не только расстроила и шокировала россиян, но и сильно напугала: неужели молодой и крепкий мужчина в 48 лет может вот так внезапно умереть от инфаркта? Кардиолог и главный врач ID-Clinic Сергей Бортулев говорит, что ничего необычного нет: инфаркт активно «молодеет». Узнали, почему это происходит и как этого не допустить.
Что такое инфаркт и почему он возникает
Инфаркт миокарда — это отмирание (некроз) участка сердечной мышцы из-за резкого нарушения кровоснабжения в коронарных артериях. Это основная причина смерти в России и большинстве стран мира.
Большинство случаев инфаркта — это осложнение атеросклероза коронарных артерий, кровоснабжающих сердечную мышцу. Сосуды сужаются из-за образования липидных бляшек, и на фоне этого повышается риск формирования тромбов, которые полностью прекращают кровоток на определенном участке артериального русла.
Сосуды сужаются из-за образования липидных бляшек, и на фоне этого повышается риск формирования тромбов, которые полностью прекращают кровоток на определенном участке артериального русла.
Почему он поражает молодых людей?
«Чаще всего инфаркт происходит у мужчин от 45 лет и старше, у женщин — в 50-55 лет. В последнее десятилетие прослеживается четкая тенденция к омоложению инфарктов. В моей практике есть 22-летние и 28-летние пациенты. А молодые люди от 30 до 40 лет с инфарктом — вообще не редкость, таких случаев в моей практике десятки», — говорит кардиолог, терапевт Сергей Бортулев.
По его словам, во многом это связано с курением — если раньше молодые люди начинали курить ближе к 20, то сейчас — в 10-14 лет. К другим факторам риска инфаркта миокарда относят гипертоническую болезнь, сахарный диабет, ожирение, стрессы, вредные привычки. Свою лепту внес коронавирус, но не напрямую: он влияет на свертываемость крови, повышает риск образования тромбов в сосудах, а это один из механизмов инфарктов или инсультов.
Кроме того, влияет и стресс: в момент психоэмоционального потрясения происходит выброс гормона адреналина. Он учащает пульс, повышает давление и сахар в крови. В момент колебания давления и пульса может, к примеру, треснуть бляшка и образоваться тромб.
Сколько людей умирают?
По данным ВОЗ, болезни сердца остаются лидирующей причиной смертности во всем мире уже 20 лет. С 2000 года число случаев смерти от сердечно-сосудистых заболеваний возросло более чем на 2 миллиона и в 2019 году достигло почти 9 миллионов.
Но по словам доктора Бортулева, сейчас ситуация постепенно улучшается. «На современном этапе диагностики и лечения смертность от инфаркта довольно низкая. Мировая статистика говорит, что на острый коронарный синдром (он объединяет инфаркт и нестабильную стенокардию) приходится 48% смертности на планете. То есть от всех остальных причин, включая инфекции, онкологические заболевания, несчастные случаи приходится почти столько же. Но ситуация улучшается. Во-первых, помогла борьба с курением — это уже не модно, люди стали меньше курить. Кроме того, сейчас оперативно реагируют на типичные симптомы инфаркта, скорая приезжает быстро, по крайней мере, в больших городах. Все машины скорой оборудованы тест-полосками, которые ищут маркер повреждения миокарда — сердечный тропонин. Также врачи скорой выполняют электрокардиограмму, проводят тромболитическую терапию».
Во-первых, помогла борьба с курением — это уже не модно, люди стали меньше курить. Кроме того, сейчас оперативно реагируют на типичные симптомы инфаркта, скорая приезжает быстро, по крайней мере, в больших городах. Все машины скорой оборудованы тест-полосками, которые ищут маркер повреждения миокарда — сердечный тропонин. Также врачи скорой выполняют электрокардиограмму, проводят тромболитическую терапию».
Как спасают людей с инфарктом?
«Тут действует правило 24 часов: пациента доставляют в больницу, выполняют интервенцию в организм: через крупную артерию (чаще всего на ноге или руке) в сердце вводится тонкий проводник (как рыболовная леска). По нему подается контраст в главную коронарную артерию сердца, оценивается, в какой веточке произошла закупорка и туда ставится стент, который возобновляет кровоток». — рассказывает Сергей Бортулев.
Если помощь оказана в первые сутки, то за это время не успевают произойти грубые повреждения: «Если пациент находится не в труднодоступной местности, быстро вызывает скорую и медики оказывают ему помощь в соответствии с инструкцией, то он не только остается жив, но и сохраняет высокое качестве жизни — может заниматься спортом, работать, в общем, жить, как обычно».
Как вовремя распознать инфаркт
Типичными симптомами считаются:
● внезапно возникшая боль в грудной клетке слева, которая по силе напоминает «удар кинжала»;
● боли отдают в левую руку, под лопатку, в шею и нижнюю челюсть;
● резкая слабость, чувство нехватки воздуха;
● кожа бледная, холодная на ощупь, покрыта холодным потом;
● сильное возбуждение, тревожность, страх смерти.
Как помочь прохожему с инфарктом?
Человеку с инфарктом миокарда требуется экстренная госпитализация, поэтому нужно сразу вызывать скорую помощь. До приезда врачей можно снять тесную одежду, посадить человека, для доступа воздуха — открыть окна. Если под рукой есть нитроглицерин, разрешено принять таблетку «под язык». До приезда скорой нельзя принимать более 3-х таблеток.
Профилактика
Проверить состояние сердца можно с помощью электрокардиографии (ЭКГ) — это самый популярный метод оценки электрической активности сердечной мышцы. Для профилактики сердечно-сосудистых болезней здоровым людям рекомендуют делать ЭКГ 1 раз в год, особенно есть в семье были случаи кардиологических патологий или есть факторы риска (малоподвижный образ жизни, вредные привычки, частые стрессы).
Советы по профилактике сердечно-сосудистых заболеваний довольно банальные, но их мало кто соблюдает. В первую очередь, это здоровый образ жизни, спорт, ограничение количества жиров и поваренной соли, отказ от курения и минимизация алкоголя. А людям с хроническими сердечно-сосудистыми заболеваниями важно вовремя посещать врача и контролировать свое здоровье.
Следите за нашими новостями в Telegram
Автор:
Дарья Сидельникова,
инсультов, сердечных приступов, внезапная смерть: понимает ли Америка долгосрочные риски заражения COVID?
35-летний знакомый падает замертво от геморрагического инсульта. Друг в возрасте 40 лет и еще один в возрасте 70 лет испытывают повторяющиеся приступы сильного головокружения, их сердца колотятся в груди, когда они встают. 21-летний студент без предшествующей истории болезни госпитализирован в отделение интенсивной терапии с сердечной недостаточностью, а у 48-летнего заядлого теннисиста, ранее здорового, внезапно случился сердечный приступ. У родственника диагностирован перикардит, воспаление защитной оболочки, окружающей сердце.
21-летний студент без предшествующей истории болезни госпитализирован в отделение интенсивной терапии с сердечной недостаточностью, а у 48-летнего заядлого теннисиста, ранее здорового, внезапно случился сердечный приступ. У родственника диагностирован перикардит, воспаление защитной оболочки, окружающей сердце.
Я не могу подтвердить точную этиологию всех этих случаев. Но у каждого из людей, которых я упомянул, была история COVID либо за несколько дней, либо за месяцы до этого, и все они в то время имели только легкие случаи инфекции.
Возможно ли, что, несмотря на все, что мы знаем, мы все еще недооцениваем охват и опасность COVID? Для меня ненормально знать так много людей с тяжелыми заболеваниями. Совсем не нормально.
Длинные потоки в социальных сетях начали составлять списки людей, очень похожих на упомянутых выше, и хотя существует множество возможных причин их несчастий со здоровьем, само количество случаев говорит о чем-то более тревожном, чем просто феномен Твиттера.
Крупное международное исследование, в котором приняли участие 136 исследовательских институтов в 32 странах, зафиксировало увеличение частоты ишемических инсультов у молодых пациентов по сравнению с уровнями до пандемии. Более трети были моложе 55 лет, и у многих отсутствовали типичные факторы риска, такие как курение, диабет и высокое кровяное давление.
Причина в COVID?В ходе исследования, в которое были включены пациенты начальной волны пандемии, ученые из Университета Флориды обнаружили, что выжившие после тяжелой формы COVID-19имели в два с половиной раза больший риск умереть в течение года после болезни по сравнению с людьми, которые никогда не были инфицированы. Следует отметить, что почти 80% последующих смертей не были связаны с типичными осложнениями COVID, такими как острый респираторный дистресс или сердечные заболевания.
«Результаты показывают, что серьезное воздействие COVID-19 существует помимо затрат и страданий, связанных с первоначальной госпитализацией», — говорит Арч Майноус, один из авторов исследования.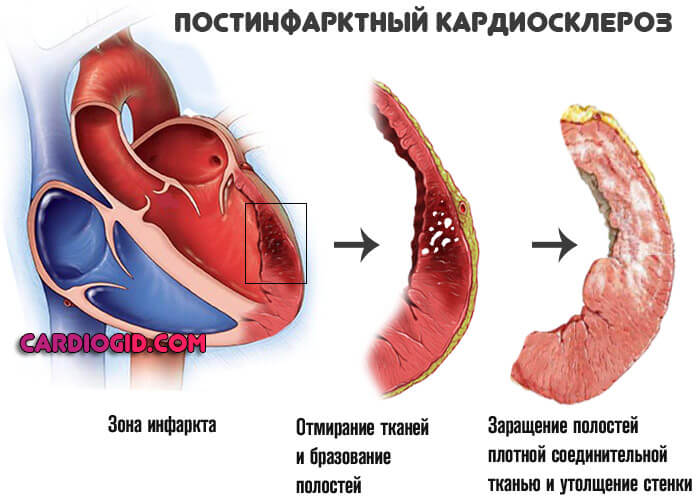
В ходе масштабного анализа более 30 000 вакцинированных пациентов, перенесших прорывные инфекции COVID (до Омикрона), ученые обнаружили, что шесть месяцев спустя даже вакцинированные подвергались более высокому риску смерти и изнурительных длительных симптомов COVID, затрагивающих несколько органов ( легкие, сердце, почки, мозг и другие) по сравнению с контрольной группой без признаков инфекции SARS-CoV-2.
Даже сильнейшие не застрахованы. Исследователи отметили тревожную картину внезапной сердечной смерти у спортсменов после пандемии, возможно, из-за сердечных осложнений, связанных с COVID, — миокардита и перикардита. Нападающий футбольного клуба Arizona Cardinals Дж.Дж. Ватт недавно сообщил, что у него был эпизод фибрилляции предсердий, и, хотя существует множество возможных причин мерцательной аритмии, примечательно, что у Ватта был диагностирован COVID-19.примерно за шесть недель до этого. Мерцательная аритмия уже давно связана с COVID.
В не рецензируемом исследовании Зияд Аль-Али из Медицинской школы Вашингтонского университета и его команда проанализировали медицинские записи 38 000 человек с повторным заражением COVID. Исследователи обнаружили, что по сравнению с людьми с единичной инфекцией у этих повторно инфицированных людей был более высокий риск смертности, госпитализации и неблагоприятных последствий для здоровья во многих органах.
Эти риски присутствовали независимо от статуса вакцинации. Каждая инфекция добавляла повышенный риск как острых, так и долгосрочных осложнений.
Мы все еще изучаем, насколько все это распространено. Анализ более 150 000 выживших после COVID-19, опубликованный в Nature Medicine , показал, что люди с коронавирусом подвержены повышенному риску развития неврологических последствий, включая инсульты, проблемы с когнитивной функцией и памятью, судороги, двигательные расстройства и многие другие проблемы.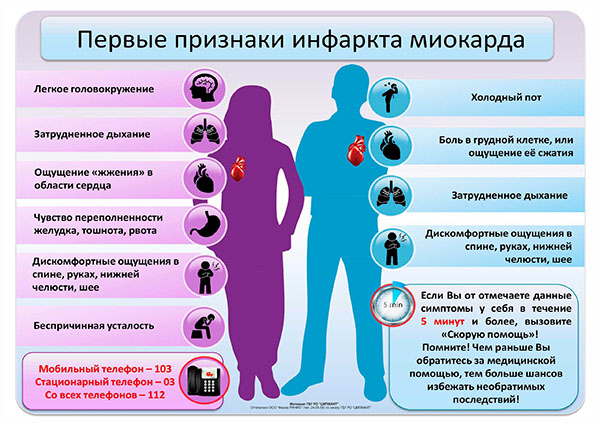 первый год после заражения. Риск развития этих долгосрочных осложнений был очевиден даже у людей, которые не нуждались в госпитализации во время первоначального заражения.
первый год после заражения. Риск развития этих долгосрочных осложнений был очевиден даже у людей, которые не нуждались в госпитализации во время первоначального заражения.
«Результаты показывают глубокие долгосрочные последствия COVID-19», — сказал мне Аль-Али. «Некоторые из них оставляют шрамы на всю жизнь».
По оценке исследователя, COVID стал причиной более 40 миллионов новых неврологических случаев. Ключевое предостережение: период исследования в основном предшествовал вакцинам. Однако Аль-Али говорит: «Мы знаем, что вакцины минимально снижают и не устраняют длительный риск COVID». Действительно, крупное исследование показало, что вакцины лишь на 15% эффективнее предотвращают затяжной COVID.
Ни одна возрастная группа не является надежно безопасной Примечательно, что риск некоторых из этих осложнений выше у молодых людей. С другой стороны, масштабное исследование показало, что COVID-19 увеличивает риск развития болезни Альцгеймера у людей в возрасте 65 лет и старше на 50-80%, причем у людей, у которых ранее не было диагноза.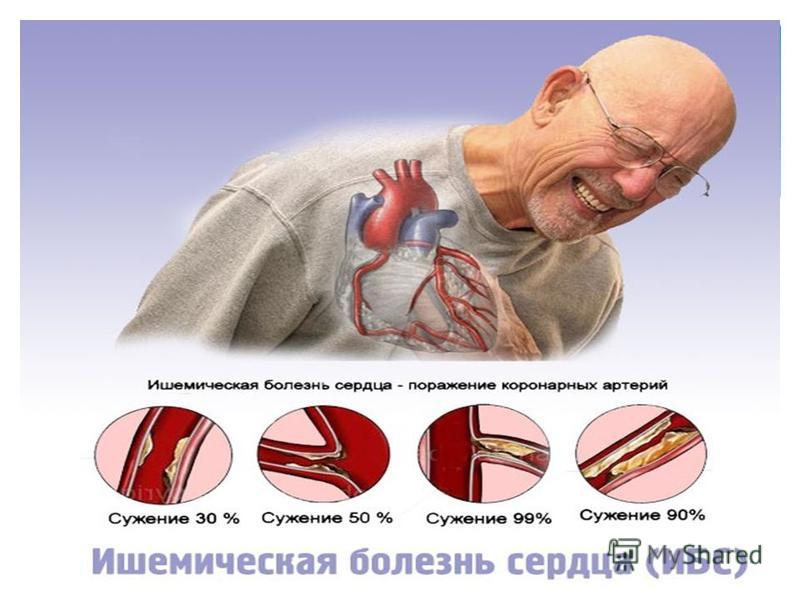
Исследователи полагают, что инфекция COVID-19 вызывает протромботическое и провоспалительное состояние, которое может увеличить риск образования тромбов. В недавно опубликованном когортном исследовании 48 миллионов взрослых в Англии и Уэльсе COVID-19был связан с резким увеличением как артериальных тромбов (они вызывают инсульты и сердечные приступы), так и венозных тромбоэмболий (это тромбы в легких и ногах, среди прочего).
Ясно, что мы все еще в тисках вируса, и некоторые результаты пугают. Исследование, в которое были включены данные более миллиона педиатрических пациентов, показало, что подростки в возрасте 18 лет и младше имеют повышенный на 72% риск развития диабета 1 типа в течение шести месяцев после инфицирования COVID. Этот риск не ограничивается детьми; это наблюдается и у взрослых.
Кошмарный сценарий? Легкий случай COVID, который приводит к пожизненному диабету. Но вместо того, чтобы продолжать бить в барабан об осторожности, большинство городов, правительств и даже CDC ослабляют ограничения, когда речь идет о мерах предосторожности COVID.
Америка должна проснуться – немедленно. Недавний опрос Kaiser Family Foundation показывает, что две трети взрослого населения США не собираются в ближайшее время получать обновленные повторные прививки, однако на горизонте маячат безудержные прорывные инфекции и другие варианты, уклоняющиеся от иммунитета.
«Сейчас степень ускользания и уклонения от иммунитета поразительна, сумасшедшая», — сказал Юньлун Ричард Цао, иммунолог из Пекинского университета в Пекине Nature несколько дней назад. В препринте, не прошедшем рецензирования, Cao et al. обнаружили, что новые подварианты, такие как BQ.1.1, CA.1 и особенно XBB, на сегодняшний день являются наиболее уклоняющимися от антител штаммами. «Эти результаты показывают, что текущий коллективный иммунитет и бустеры вакцины BA.5 могут не обеспечивать достаточно широкую защиту от инфекции», — написали они.
В нашей стране от 300 до 400 смертей от COVID уже происходит каждый день. Заболеваемость растет в некоторых европейских странах, таких как Франция, Германия, Италия и Бельгия. «Мы явно находимся в начале зимней волны [COVID-19]», — сказал Карл Лаутербах, федеральный министр здравоохранения Германии, на брифинге для прессы. Германия только что ввела новые правила, требующие ношения масок в поездах, местных автобусах, а также в больницах, домах престарелых и врачебных кабинетах.
«Мы явно находимся в начале зимней волны [COVID-19]», — сказал Карл Лаутербах, федеральный министр здравоохранения Германии, на брифинге для прессы. Германия только что ввела новые правила, требующие ношения масок в поездах, местных автобусах, а также в больницах, домах престарелых и врачебных кабинетах.
Предстоящий путь будет трудным, пока мы не сможем разработать противовариантную вакцину, одобрить назальные вакцины, помогающие блокировать инфекцию в порту ввоза и снизить передачу инфекции, а также разработать более эффективные методы лечения. По мере того, как вирус становится все более уклончивым от иммунитета, наш арсенал сокращается, а не расширяется, несмотря на то, что могут заявлять CDC и политические лидеры. Стратегия моноклональных антител, например, оказалась неэффективной, поскольку вирус перехитрил нас и продолжал развиваться, быстро делая многие моноклональные методы лечения устаревшими вскоре после их утверждения.
Нам еще многое предстоит понять о длительном COVID, особенно среди вакцинированного населения, но, по оценкам Аль-Али, от 8% до 12% вакцинированных людей с прорывными инфекциями могут заболеть длительным COVID. По оценкам, 145 миллионов человек во всем мире страдают этим заболеванием, число случаев которого в 2021 году увеличилось более чем на 300%. для жертв и разработки скоординированных ответных мер как на национальном, так и на международном уровне. Производство универсальных коронавирусных и назальных вакцин и препаратов для минимизации длительного риска заражения COVID-19 является первоочередной задачей. Как говорит Аль-Али, «нам нужна амбициозная политика, чтобы опередить этот вирус и пандемию».
По оценкам, 145 миллионов человек во всем мире страдают этим заболеванием, число случаев которого в 2021 году увеличилось более чем на 300%. для жертв и разработки скоординированных ответных мер как на национальном, так и на международном уровне. Производство универсальных коронавирусных и назальных вакцин и препаратов для минимизации длительного риска заражения COVID-19 является первоочередной задачей. Как говорит Аль-Али, «нам нужна амбициозная политика, чтобы опередить этот вирус и пандемию».
Мы как страна явно устали от маскировки, усиления и COVID в целом. Но каким бы утомительным ни был этот марш, мы далеки от финишной черты. Мы должны перестать притворяться, что это не так.
Исправление: из-за недопонимания в более ранней версии этого эссе говорилось, что от 8 до 12% прорывных инфекций могут умереть от длительного COVID — это неверно. По оценкам исследователя, у 8-12% вакцинированных людей с прорывными инфекциями может развиться затяжной COVID.
Кэролин Барбер, доктор медицины, работает врачом отделения неотложной помощи уже 25 лет.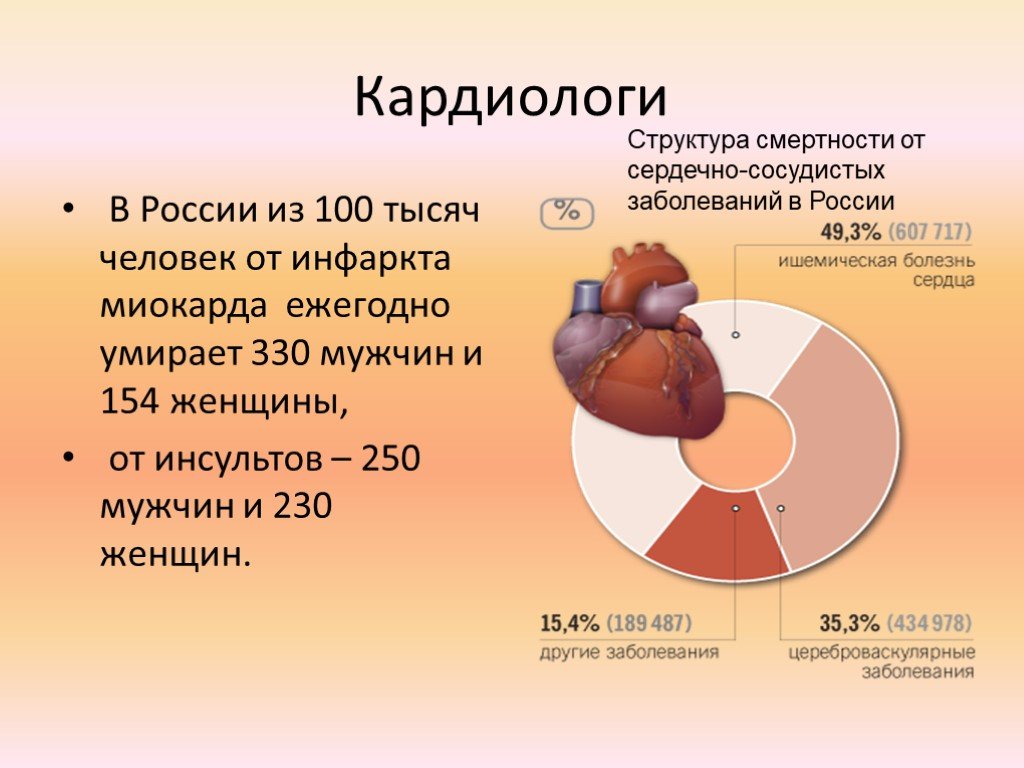 Автор книги «Медицина беглецов: то, чего вы не знаете, может вас убить» , она много писала о COVID-19 для национальных изданий, в том числе Fortune . Барбер является соучредителем калифорнийской программы помощи бездомным Wheels of Change.
Автор книги «Медицина беглецов: то, чего вы не знаете, может вас убить» , она много писала о COVID-19 для национальных изданий, в том числе Fortune . Барбер является соучредителем калифорнийской программы помощи бездомным Wheels of Change.
Мнения, выраженные в комментариях Fortune.com, являются исключительно взглядами их авторов и не обязательно отражают мнения и убеждения Фортуна .
Еще один обязательный к прочтению комментарий, опубликованный
Fortune :- ФРС переусердствует с инфляцией — каждый сигнал говорит о том, что она уже остывает
- Патагония: «Мы переворачиваем капитализм с ног на голову, делая Землю нашим единственным акционером»
- «Сотрудники-бумеранги» могут быть неиспользованными талантами, которые искали боссы
- Я разбогател, ставя на то, что неравенство разрушит США и Великобританию. Мне очень жаль
Подпишитесь на рассылку Fortune Features , чтобы не пропустить наши самые важные новости, эксклюзивные интервью и расследования.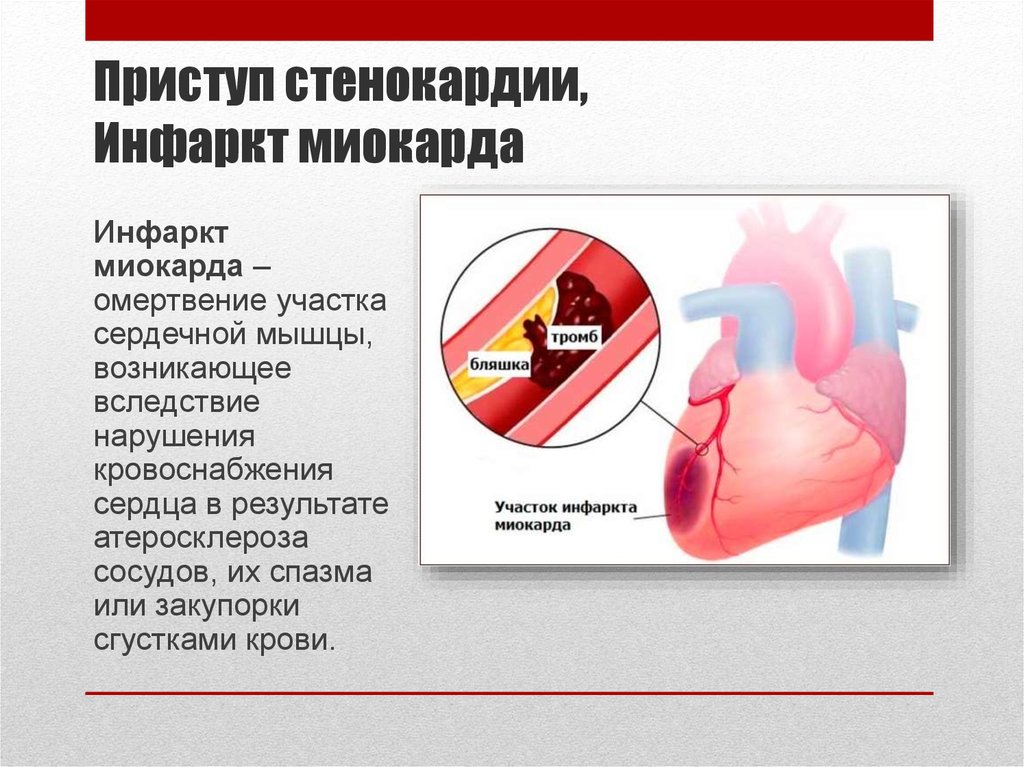
Внезапная сердечная смерть — StatPearls
Эллисон Г. Йоу; Венкат Раджасурья; Сандип Шарма.
Информация об авторе
Последнее обновление: 8 августа 2022 г.
Непрерывное обучение
Внезапная сердечная смерть (ВСС) — это смерть, вызванная сердечно-сосудистыми причинами, которая наступает в течение одного часа после появления симптомов. Внезапная остановка сердца происходит, когда сердце перестает биться или бьется недостаточно для поддержания перфузии и жизни. В этом упражнении изучается оценка, диагностика и лечение внезапной сердечной смерти, а также роль коллективной межпрофессиональной помощи пострадавшим пациентам.
Цели:
Обзор причин внезапной сердечной смерти.
Опишите оценку выжившего после остановки сердца.
Обобщите варианты лечения остановки сердца.
Объясните, как улучшенная координация межпрофессиональной бригады может привести к более быстрому выявлению сердечных аномалий и, как следствие, улучшить выявление потенциально летальных патологий и обеспечить лечение при наличии показаний.

Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Внезапная сердечная смерть (ВСС) — это смерть от сердечно-сосудистых причин, которая происходит в течение 1 часа после появления симптомов. Внезапная остановка сердца происходит, когда сердце перестает биться или бьется недостаточно для поддержания перфузии и жизни.
Этиология
Ишемическая болезнь сердца — наиболее частая причина внезапной сердечной смерти, на которую приходится до 80% всех случаев. Остальные причины составляют кардиомиопатии и генетические каналопатии. Наиболее частыми причинами неишемической внезапной сердечной смерти являются кардиомиопатия, связанная с ожирением, алкоголизмом и фиброзом.
У пациентов моложе 35 лет наиболее частой причиной внезапной сердечной смерти является фатальная аритмия, обычно при структурно нормальном сердце. У пациентов от рождения до 13 лет первопричиной является врожденная аномалия. У пациентов в возрасте от 14 до 24 лет причина внезапной сердечной смерти связана с гипертрофической кардиомиопатией (ГКМП), аритмогенной кардиомиопатией правого желудочка (АКПЖ), врожденными коронарными аномалиями, генетическими каналопатиями, миокардитом, синдромом Вольфа-Паркинсона-Уайта и синдромом Марфана. .
У пациентов в возрасте от 14 до 24 лет причина внезапной сердечной смерти связана с гипертрофической кардиомиопатией (ГКМП), аритмогенной кардиомиопатией правого желудочка (АКПЖ), врожденными коронарными аномалиями, генетическими каналопатиями, миокардитом, синдромом Вольфа-Паркинсона-Уайта и синдромом Марфана. .
Общие причины внезапной остановки сердца[1], [2], [3]
Ишемическая болезнь сердца
Инфаркт миокарда
Аномальное коронарное происхождение
Наследственные каналопатии
Синдром удлиненного интервала QT (LQTS)
Синдром короткого интервала QT (SQTS)
Синдром Бругада
Синдром ранней реполяризации
Катехоламинергическая полиморфная желудочковая тахикардия (CPVT)
Кардиомиопатии
Сердечная недостаточность
Заболевание клапана
Аортальный стеноз
Врожденные болезни
Эпидемиология
Ежегодно примерно 0,1% населения США переживает внебольничную остановку сердца, по оценке медицинских служб.
 Европейские исследования показывают аналогичную заболеваемость в диапазоне от 0,04% до 0,1% населения. Средний возраст в США составляет от 66 до 68 лет. Мужчины чаще страдают от внезапной остановки сердца.
Европейские исследования показывают аналогичную заболеваемость в диапазоне от 0,04% до 0,1% населения. Средний возраст в США составляет от 66 до 68 лет. Мужчины чаще страдают от внезапной остановки сердца.Внезапная сердечная смерть встречается редко, но является основной причиной нетравматической смерти среди молодых спортсменов. Среди населения в целом внезапная смерть по любой причине, связанная со спортом, составляет от 0,5 до 2,1 на 100 000 человек в год. Связанные со спортом внезапные смерти чаще встречаются у элитных спортсменов с частотой 1: 8 253 в год по данным Национальной студенческой спортивной ассоциации (NCAA). У баскетболистов мужского пола NCAA Division I частота внезапной смерти составляет 1:5200.
Циркадный пик внезапной сердечной смерти происходит между 6:00 и 12:00, а меньший пик приходится на конец дня. Общая частота внезапной сердечной смерти выше по понедельникам. [1]
Патофизиология
После инфаркта миокарда риск внезапной сердечной смерти наиболее высок в течение первых месяцев из-за фатальных тахиаритмий, повторного инфаркта или разрыва миокарда.
 [2]
[2]Фибрилляция желудочков (ФЖ) и желудочковая тахикардия (ЖТ) изначально считались наиболее распространенными причинами внебольничной остановки сердца. Более поздние исследования показывают, что отсутствие пульса, электрическая активность (PEA) и асистолия встречаются чаще. Приблизительно у 50% пациентов изначально имеется асистолия, а у 19от % до 23% имеют ПЭА в качестве первого идентифицируемого ритма.
Сразу после ВГОК приток крови к мозгу замедляется практически до нуля, что в конечном итоге приводит к смерти.
Анамнез и физикальное исследование
У некоторых пациентов перед внезапной остановкой сердца возникают учащенное сердцебиение, головокружение или состояние, близкое к обмороку. Почти половина пациентов с внезапной остановкой сердца не сообщают о каких-либо симптомах до коллапса.
Американская кардиологическая ассоциация рекомендует школьникам и спортсменам вузов проходить скрининг сердечно-сосудистых заболеваний. Это включает в себя оценку личного и семейного анамнеза спортсмена и медицинский осмотр.
 [4] Скрининг должен соответствовать рекомендациям AHA:
[4] Скрининг должен соответствовать рекомендациям AHA:Личная история
боль в груди/дискомфорт/стеснение/давление, связанное с усилием
необъяснимый обморок или вблизи синкопа
Чрезмерный просечение и необъяснимую Дисплею/Установленную Пальтику шум
Повышенное системное артериальное давление
Предварительное ограничение занятий спортом
Предварительное обследование сердца по назначению врача
Семейная история
Преждевременная смерть (внезапная и неожиданная) в возрасте до 50 лет, связанная с болезнью сердца у > 1 родственника , или другие ионные каналопатии, синдром Марфана или клинически значимая аритмия специфические знания об определенных сердечных заболеваниях у членов семьи
Физикальное обследование
Сердечный мусор должен быть оценен с помощью пациента как на спине, так и с постоянным или с помощью валсалвы
бедренных импульсов, чтобы исключить коарктацию аорты
Физические стигматы (синдром Marfan Syndrome
98- 97
.
 , предпочитаю обе руки
, предпочитаю обе руки
Студентам-спортсменам не рекомендуется рутинное исследование ЭКГ. Студенты, у которых обнаружены отклонения от нормы при обследовании, или те, у кого положительный личный или семейный анамнез, могут быть направлены на кардиологическое обследование, включая ЭКГ и эхокардиограмму.
У пациентов с внезапной остановкой сердца может наблюдаться кратковременная миоклоническая или судорожная активность.
Оценка
Перед транспортировкой в больницу службы неотложной медицинской помощи (EMS) или неспециалисты могут использовать автоматический внешний дефибриллятор (AED). По прибытии скорой помощи следует провести кардиомониторинг с помощью ЭКГ.
Для выживших после остановки сердца требуется полная кардиологическая оценка. Для установления причины необходимо выполнить следующие тесты [2]:
ECG
Echocardiogram
Coronary angiography
Exercise test
Electrophysiology testing
Cardiac MRI
Genetic testing if ARVC, Brugada syndrome, CPVT, or LQTS are found
Биопсия сердца может быть рассмотрена, если не обнаружена другая причина.
 Эхокардиограммы оценивают наличие признаков сердечной недостаточности, кардиомиопатии, клапанных пороков сердца и врожденных пороков сердца. Коронарная ангиография дополнительно оценивает ишемическую болезнь сердца, врожденные коронарные аномалии и коронарные спазмы. Тесты с физической нагрузкой полезны для диагностики ишемической болезни сердца, LQTS и CPVT. Электрофизиологические исследования могут выявить подозрение на аритмию. Прокаинамид может спровоцировать синдром Бругада независимо от результатов первоначальной ЭКГ. МРТ сердца может выявить АДПЖ, саркоидоз (фиброзную кардиомиопатию), миокардит и повреждение миокарда из-за спазмов коронарных артерий.
Эхокардиограммы оценивают наличие признаков сердечной недостаточности, кардиомиопатии, клапанных пороков сердца и врожденных пороков сердца. Коронарная ангиография дополнительно оценивает ишемическую болезнь сердца, врожденные коронарные аномалии и коронарные спазмы. Тесты с физической нагрузкой полезны для диагностики ишемической болезни сердца, LQTS и CPVT. Электрофизиологические исследования могут выявить подозрение на аритмию. Прокаинамид может спровоцировать синдром Бругада независимо от результатов первоначальной ЭКГ. МРТ сердца может выявить АДПЖ, саркоидоз (фиброзную кардиомиопатию), миокардит и повреждение миокарда из-за спазмов коронарных артерий.Лечение/управление
Лечение внезапной остановки сердца должно быть начато немедленно неспециалистами и бригадой скорой помощи. Лечение включает использование автоматического внешнего дефибриллятора и сердечно-легочную реанимацию (СЛР). СЛР обеспечивает мозг достаточным количеством кислорода до тех пор, пока не установится стабильный электрический ритм.

После перевода в больницу можно вызвать терапевтическую гипотермию, чтобы ограничить неврологические повреждения и реперфузионные повреждения. Терапевтическая гипотермия более эффективна для лечения желудочковой тахикардии и фибрилляции желудочков, но также может использоваться при ПЭА и асистолии. Ограничения терапевтической гипотермии включают температуру барабанной перепонки ниже 30 градусов при поступлении, коматозное состояние перед внезапной остановкой сердца, беременность, наследственное нарушение свертывания крови и неизлечимое заболевание пациента.
Если пациент выживает после внебольничной остановки сердца, долгосрочное лечение направлено на устранение основной причины.
Имплантируемый кардиовертер-дефибриллятор (ИКД) используется для вторичной профилактики внезапной сердечной смерти у любого человека, который перенес обморок, связанный с аритмией, или пережил внезапную остановку сердца.
Лекарства нацелены на основную причину внезапной остановки сердца.

Дифференциальная диагностика
Стенокардия
Стеноз аорты
Эбштейн Аномалия
MI
PRONSOSIS
MI
PRONSOSIS
MI
PRONSOSIS
MI
.
Повышение эффективности медицинских работников
Чтобы снизить риск внезапной смерти, медицинские работники должны информировать членов семей молодых жертв внезапной сердечной смерти о том, что они также могут подвергаться повышенному риску ишемической болезни сердца и желудочковых аритмий. Родственники первой степени родства, особенно моложе 35 лет, должны пройти обследование. При наличии кардиомиопатии или генетической каналопатии следует также провести обследование других членов семьи. По большей части оценку должен проводить кардиолог или терапевт.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Ссылки
- 1.
Хаяси М., Симидзу В., Альберт СМ. Спектр эпидемиологии, лежащей в основе внезапной сердечной смерти. Цирк рез. 2015 05 июня; 116 (12): 1887-906. [Бесплатная статья PMC: PMC4929621] [PubMed: 26044246]
- 2.
Katritsis DG, Gersh BJ, Camm AJ. Клиническая перспектива внезапной сердечной смерти. Аритмия Электрофизиология Ред. 2016;5(3):177-182. [Бесплатная статья PMC: PMC5248660] [PubMed: 28116082]
- 3.
Behere SP, Weindling SN. Наследственные аритмии: сердечные каналопатии. Энн Педиатр Кардиол. 2015 сен-декабрь;8(3):210-20. [Бесплатная статья PMC: PMC4608198] [PubMed: 26556967]
- 4.
Casa DJ, Almquist J, Anderson SA, Baker L, Bergeron MF, Biagioli B, Boden B, Brenner JS, Carroll M, Colgate B, Купер Л., Курсон Р., Ксиллан Д., Демартини Дж.К., Дрезнер Дж.А., Эриксон Т., Феррара М.С., Флек С.Дж., Фрэнкс Р.



 Европейские исследования показывают аналогичную заболеваемость в диапазоне от 0,04% до 0,1% населения. Средний возраст в США составляет от 66 до 68 лет. Мужчины чаще страдают от внезапной остановки сердца.
Европейские исследования показывают аналогичную заболеваемость в диапазоне от 0,04% до 0,1% населения. Средний возраст в США составляет от 66 до 68 лет. Мужчины чаще страдают от внезапной остановки сердца. [2]
[2] [4] Скрининг должен соответствовать рекомендациям AHA:
[4] Скрининг должен соответствовать рекомендациям AHA: , предпочитаю обе руки
, предпочитаю обе руки Эхокардиограммы оценивают наличие признаков сердечной недостаточности, кардиомиопатии, клапанных пороков сердца и врожденных пороков сердца. Коронарная ангиография дополнительно оценивает ишемическую болезнь сердца, врожденные коронарные аномалии и коронарные спазмы. Тесты с физической нагрузкой полезны для диагностики ишемической болезни сердца, LQTS и CPVT. Электрофизиологические исследования могут выявить подозрение на аритмию. Прокаинамид может спровоцировать синдром Бругада независимо от результатов первоначальной ЭКГ. МРТ сердца может выявить АДПЖ, саркоидоз (фиброзную кардиомиопатию), миокардит и повреждение миокарда из-за спазмов коронарных артерий.
Эхокардиограммы оценивают наличие признаков сердечной недостаточности, кардиомиопатии, клапанных пороков сердца и врожденных пороков сердца. Коронарная ангиография дополнительно оценивает ишемическую болезнь сердца, врожденные коронарные аномалии и коронарные спазмы. Тесты с физической нагрузкой полезны для диагностики ишемической болезни сердца, LQTS и CPVT. Электрофизиологические исследования могут выявить подозрение на аритмию. Прокаинамид может спровоцировать синдром Бругада независимо от результатов первоначальной ЭКГ. МРТ сердца может выявить АДПЖ, саркоидоз (фиброзную кардиомиопатию), миокардит и повреждение миокарда из-за спазмов коронарных артерий.