И за чего отрывается тромб: Отрыв тромба: причины, симптомы и последствия. Почему наступает смерть от тромба | e1.ru
Тромбоз вен – виды, факторы риска, диагностика и лечение болезни
Тромб – это сгусток крови, физиологически образуется при ранении для предотвращения кровопотери. Каждый сталкивался с тромбом при порезах или царапинах – кровяная «корка», которая препятствует продолжению кровотечения. То есть тромб – это естественная защитная реакция организма от кровопотери. Но тромбы могут образовываться и при патологических состояниях, такая ситуация называется тромбоз. В этом случае сгусток крови образуется в кровяном русле – сосуде и полости сердца и может быть крайне опасным для жизни и здоровья человека.
Сердечно-сосудистая система состоит из сердца, артерий и вен. Следовательно, тромбы могут образовываться, как в полости сердца, так в артериях и венах. В зависимости от локализации тромбов развивается соответствующая клиническая картина, требующая определенного лечения.
Внутрисердечные тромбы обычно развиваются при аритмиях или после перенесенного инфаркта миокарда.
Артериальный тромбоз ведет к развитию острой ишемии соответствующего органа. Чаще всего это рука или нога. Конечность бледнеет, холодеет, синеет, пропадают движения и чувствительность, развивается выраженный болевой синдром, в худшем случае происходит гангрена. Артериальный тромбоз лечится с помощью операции – тромбэктомии: специальным устройством – тромбэкстрактором хирург удаляет тромбы из артерий и восстанавливает кровоток в конечность.
Наибольшая эффективность лечения при артериальном тромбозе через 4-6 часов. Поэтому, при проявлении вышеуказанных симптомов следует незамедлительно обратиться к врачу или вызвать скорую помощь.
Венозный тромбоз – достаточно серьезное и опасное заболевание. Самое страшное и грозное осложнение венозного тромбоза называется ТЭЛА (ТромбоЭмболия Легочной Артерии). ТЭЛА развивается если тромбы «отрываются» и с тором крови попадают в сердце, а от туда – в легочную артерию. Это крайне опасное для жизни состояние требует незамедлительной госпитализации и лечения.
Венозный тромбоз может быть в глубоких и поверхностных венах. Тромбоз глубоких вен называется флеботромбоз, при этом нога отекает, становится багровой, мышцы болезненными. Флеботромбоз обычно требует госпитализации и лечится консервативно – лекарственная терапия. В среднем, лечение в стационаре занимает около 1-2 недель, далее амбулаторное лечении может занимать полгода и более.
Тромбоз поверхностных вен называется тромбофлебит, чаще всего развиваются в результате варикозной болезни. Проявляется это болью, уплотнением, покраснением по ходу вены – по внутренней стороне бедра и/или голени. Ситуация требует экстренной операции – кроссэктомия – пересечение большой подкожной вены, чтобы тромб не мог попасть в сердце.
Важно помнить, что своевременное обращение к врачу может спасти Вашу жизнь и сохранить здоровье.
врач о рисках развития, симптомах и лечении
Правда ли, что коронавирус провоцирует тромбоз, по каким симптомам можно распознать риск образования тромбов, и в каких случаях нужны кроверазжижающие препараты, рассказал российский кардиолог, аспирант Сеченовского университета Руслан Рудь.Специалист озвучил рекомендации в подкасте на радио Sputnik. В частности, по его словам, опасения людей, связанные с тромбами, вполне оправданы, поскольку «последствия тромбоза ― это очень опасная ситуация».
«Если говорить о новой коронавирусной инфекции, нужно понимать, что это для человечества новое заболевание. Научное сообщество пока мало знает о каких-то отдаленных последствиях. Не будет такого, что коронавирус вызывает тромбоз. Должны быть какие-то сопутствующие патологии и заболевания, их на самом деле целая куча множеств», ― рассказал Рудь.
Сам по себе коронавирус не вызовет тромбоз, но может стать катализатором, который ускорит образование тромбов, добавил врач. Это может произойти, к примеру, если у больного коронавирусом пациента есть проблемы со свертываемостью крови либо другие факторы риска:
- перенесенные инфаркты
- сердечная недостаточность
- недавние травмы
- ортопедические операции на суставах или костях
Как распознать тромбоз после COVID-19
Cециалист уточнил, что необходимо различать артериальные и венозные тромбозы. В первом случае речь идет о пациентах с нарушениями ритма сердца, например, с мерцательной аритмией. Такие пациенты «обязаны продолжительно принимать кроверазжижающие антикоагулянты, чтобы в сердце из-за нарушений ритма не образовались тромбы, в противном случае тромб отрывается, идет по артериальному руслу крови и может прилететь в головной мозг», рассказал врач.
Такие пациенты «обязаны продолжительно принимать кроверазжижающие антикоагулянты, чтобы в сердце из-за нарушений ритма не образовались тромбы, в противном случае тромб отрывается, идет по артериальному руслу крови и может прилететь в головной мозг», рассказал врач.
Если артериальные тромбы, как правило, «улетают в голову», то венозные тромбы «улетают в легкие», сказал Рудь.
«Тромбоз глубоких вен ― также серьезная ситуация, которую можно распознать. Есть какая-то патология, которая лежит в основе, и из-за которой в венах нижних конечностей развивается тромб, и есть провоцирующие факторы, которые этот тромб отрывают», ― пояснил он.
В числе таких патологий, по словам врача, могут быть серьезные травмы, хирургические вмешательства на костях или суставах, злокачественные новообразования, прием различных химиопрепаратов, факторами риска могут также стать беременность или использование оральных контрацептивов у женщин.
Кроме того, забеспокоиться можно, если у кого-то из родственников был тромбоз, в таких случаях не лишним будет сделать УЗИ как глубоких, так и поверхностных вен в нижних конечностях, посоветовал Рудь. А также «красным флажком» может стать так называемый «синдром усталых ног» при нормальном сердцебиении и отсутствии одышки во время ходьбы, добавил врач.
А также «красным флажком» может стать так называемый «синдром усталых ног» при нормальном сердцебиении и отсутствии одышки во время ходьбы, добавил врач.
Читайте также:
Внутрисердечные тромбы. Диагностика и лечение
Тромбы могут образовываться не только в венах, но и в полостях сердца, артериях.
Образование тромбов – естественная реакция организма. Они способствуют восстановлению поврежденных сосудов. Тромб – это сгусток крови, содержащий фибрин (белок, необходимый для свертывания крови). А вот тромбы в полостях сердца – совсем другое дело.
Самое опасное – нет никаких симптомов, по которым можно заподозрить наличие внутрисердечных тромбов. Обнаружить тромб в полостях сердца можно только при диагностике (эхокардиографии и др.). А какие-либо симптомы (одышку или удушье) человек может ощущать разве что при тромбоэмболии легочной артерии.
Тромбы могут быть в левых или в правых полостях сердца, находиться в предсердиях либо желудочках (чаще это пристеночные тромбы).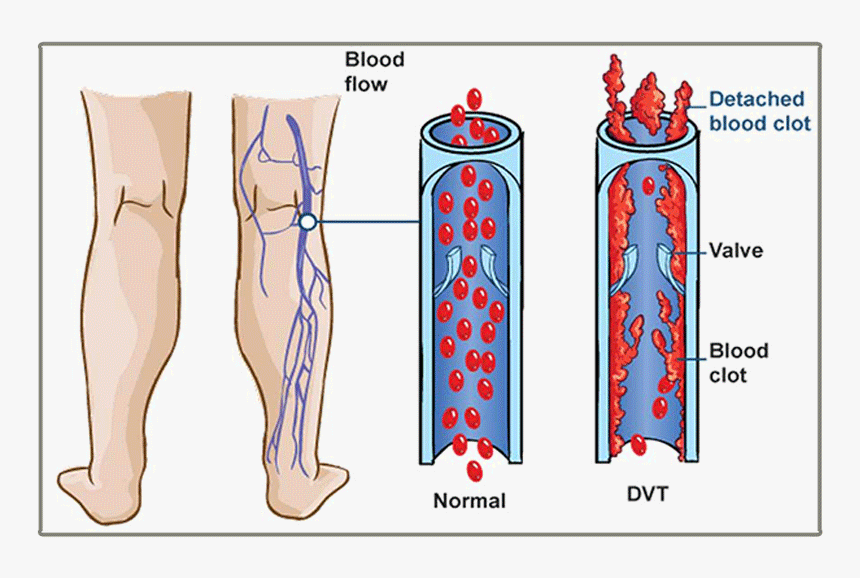
Какими бывают тромбы:
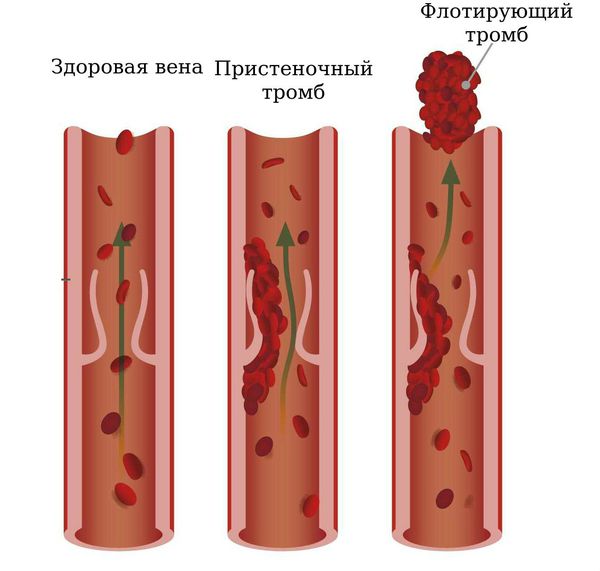
- Флотирующими. Это частично прикрепленные тромбы. Опасность в том, что флотирующая часть тромба может оторваться;
- Пристеночными, когда сгусток полностью прикрепляется к стенке камеры сердца;
- Закупоривающими (окклюзирующими). Самые опасные! Эти тромбы перекрывают кровоток.
Тромбы в левых отделах сердца
Чаще всего тромбы в левых полостях сердца встречаются на фоне трех заболеваний.
В зоне риска находятся люди:
Тромбы в левых отделах сердца – риск возникновения артериальных тромбоэмболий, ишемических атак или инфарктов мозга! При локализации тромбов в левых полостях сердца также могут поражаться артерии почек, верхних и нижних конечностей, артерии кишечника.
Инфаркты и инсульты
При атеросклерозе артерий и разрыве бляшки тромб образуется в артерии. В результате может произойти инфаркт миокарда (некроз ткани органа). Если тромб, расположенный в полости левого желудочка, отрывается, то, распространяясь по току крови, он может закупорить артерии мозга (в результате наступает инфаркт мозга — ишемический инсульт), почки (инфаркт почки), кишечника (инфаркт кишечника, мезентериальный тромбоз), конечности (гангрена).
Если тромб отрывается, он может распространиться с током крови и закрыть просвет сосуда! При перекрытии сосуда нарушается кровообращение, что приводит к кислородному голоданию и некрозу тканей. Это может вызвать такие осложнения, как инфаркт миокарда, ТЭЛА и даже смерть.
При наличии открытого овального окна в межсердечной перегородке тромбы из вен нижних конечностей, таза могут переместиться из правого предсердия в левое и далее с током крови попасть в мозг. В результате также наступает инсульт.
Тромбы, образующиеся при аневризме сердца
После перенесенного инфаркта в левом желудочке могут образоваться пристеночные тромбы. Их видят специалисты с помощью эхокардиографии. Это основной вид диагностики для обнаружения тромбов в полостях сердца. В случае их обнаружения специалист может назначить антикоагулянты (при отсутствии противопоказаний).
Тромбы, образующиеся при стенозе митрального клапана
Бывает особая разновидность — шаровидный тромб в левом предсердии. Такой тромб образуется при стенозе митрального клапана, при котором нарушается отток из левого предсердия в левый желудочек.
Такой тромб образуется при стенозе митрального клапана, при котором нарушается отток из левого предсердия в левый желудочек.
Тромбы, образующиеся при мерцательной аритмии (фибрилляции предсердий)
При мерцательной аритмии тромбы обычно локализуются в ушках левых предсердий. Ушко представляет собой выпячивание предсердия (оно похоже на мешочек). Тромбы ушка левого предсердия можно выявить чаще всего только при чреспищеводной Эхо-КГ. С помощью эхокардиографии их обнаружить очень трудно.
Тромбы в правых отделах сердца
Наличие тромба в правых отделах сердца чревато осложнениями в виде тромбоэмболии ветвей легочной артерии (заболевание, при котором поражаются артерии легких). ТЭЛА – одно из самых опасных осложнений.
Тромб может сначала образоваться в глубоких венах нижних конечностей. Если флотирующий тромб отрывается, то с током крови попадает сначала в правые отделы сердца, а потом в легочную артерию. Это может привести к внезапной смерти!
Диагностика
Основной способ диагностики внутрисердечных тромбов в «МедикСити» – эхокардиография.
Если нужно диагностировать тромбы в венах, проводится дуплексное сканирование вен нижних конечностей и др.
Лечение
Для предупреждения тромбообразования специалист может назначить вам антикоагулянты или антиагреганты (при отсутствии противопоказаний).
Пациентам со стенозом митрального клапана, мерцательной аритмией или постинфарктной аневризмой необходим регулярный эхокардиографический контроль! Особенно при наличии протезированных клапанов. В этом случае ЭХО-КГ нужно делать каждый год.
После инфаркта миокарда нужно проверять, не образовался ли тромб в полости сердца.
В зоне риска также находятся те, кто принимает гормональную контрацепцию. Они повышают риск возникновения тромбоза, а также инфаркта миокарда. Вы можете найти предупреждение в инструкции среди побочных эффектов.
Внутрисердечные тромбы могут привести к серьезным осложнениям! В случае необходимости обращайтесь к врачу и соблюдайте все рекомендации.
Материал подготовлен при участии специалиста:
Тромбоз глубоких вен нижних конечностей
Добавлен: 07. 03.2016
03.2016
История из жизни: По дороге с работы домой женщина споткнулась и упала. В больнице у нее диагностировали перелом, наложили гипс и через пару дней отправили домой восстанавливаться. В течение недели все шло хорошо…Внезапная смерть заставила содрогнуться всех, знавших ее, и, в первую очередь родственников и близких. Вскрытие показало, что причиной всему был оторвавшийся тромб, который перекрыл легочную артерию. Просто у женщины был тромбоз глубоких вен ног, который не доставлял ей больших неудобств и потому остался без внимания. Очень жаль. А ведь женщина до сих пор могла жить и радовать своих родственников и близких.
Таких историй миллион. Очень немногие люди серьезно относятся к здоровью вен и впервые обращаются к врачу-флебологу, лишь когда появляются сосудистые звездочки и «виноградные гроздья» нездоровых вен. Немногие обращают внимание на такие признаки тромбоза, как редкие боли, скованность, чувство тяжести и неприятного ощущения в мышцах ног. Такое несерьезное отношение к собственному здоровью приводит к нехорошим последствиям.
Такое несерьезное отношение к собственному здоровью приводит к нехорошим последствиям.
К сожалению, часто невозможно вовремя определить начальные симптомы тромбоза сосудов ног и многие не знают, что данный вид тромбоза протекает почти бессимптомно, и поэтому очень опасен, однако если кожа меняет цвет, а там, где расположен сгусток крови, возникает отечность – это признаки сосудистого заболевания. У здорового человека венозная кровь движется снизу вверх: от ног – к органам, расположенным выше: легким, сердцу и т. д. Если тромб перекроет просвет вены, то кровь с трудом будет течь от нижних конечностей, и появляется отек. Так как тромб может располагаться в разных местах, то и отек может возникать на голени, лодыжке, бедре. Иногда отекает и вся нога.  В результате полного закрытия просвета вены нарастает отек, нарушается метаболизм в мягких тканях. Это может привести к возникновению гангрены. Отечность и болевые ощущения в ногах могут быть не только признаками недостаточности сосудистой системы, но и многих других заболеваний. Иногда возникает острый тромбоз. Человек, который сегодня двигался нормально, завтра из-за огромных отеков может не подняться с постели. Чрезвычайно серьезно, если из-за скрытой формы течения тромбоза, у больного внезапно происходит тромбоэмболия легочной артерии. Она возникает потому, что отрывается тромб и мигрирует из пораженных сосудов ног в артерию легких, где и происходит ее закупорка. Это только кажется, что ноги далеко от сердца и легких. Но фактически вена – прямая дорога для тромба. Если он отрывается, то буквально за секунды «улетает» вверх и попадает в легочную артерию, а это очень опасно. Спасти при этом удается не всех… Поэтому – не рискуйте. Для успешного лечения тромбоза глубоких вен необходимо его своевременное диагностирование.
В результате полного закрытия просвета вены нарастает отек, нарушается метаболизм в мягких тканях. Это может привести к возникновению гангрены. Отечность и болевые ощущения в ногах могут быть не только признаками недостаточности сосудистой системы, но и многих других заболеваний. Иногда возникает острый тромбоз. Человек, который сегодня двигался нормально, завтра из-за огромных отеков может не подняться с постели. Чрезвычайно серьезно, если из-за скрытой формы течения тромбоза, у больного внезапно происходит тромбоэмболия легочной артерии. Она возникает потому, что отрывается тромб и мигрирует из пораженных сосудов ног в артерию легких, где и происходит ее закупорка. Это только кажется, что ноги далеко от сердца и легких. Но фактически вена – прямая дорога для тромба. Если он отрывается, то буквально за секунды «улетает» вверх и попадает в легочную артерию, а это очень опасно. Спасти при этом удается не всех… Поэтому – не рискуйте. Для успешного лечения тромбоза глубоких вен необходимо его своевременное диагностирование. Cегодня есть точный способ диагностики состояния вен – УЗИ. Если у вас что-то не в порядке с ногами, появилось варикозное расширение вен, сходите к специалисту. В Латгальском медицинском центре принимает опытный хирург со специализацией в флебологии Владимир Сорокин, который осуществит диагностику сосудов ног и даст ценные рекомендации, а в случае необходимости назначит лечение. Чтобы назначить правильный курс лечения, будь то медикаментозная терапия или оперативное вмешательство, необходимо точно диагностировать заболевание и всесторонне изучить параметры тромба (размер, локализация и возможность отрыва). Если во время УЗИ доктор выявит тромб в глубоких венах, он может направить вас в больницу для дальнейшего лечения. Не стоит отказываться от госпитализации или откладывать ее на потом: тромб может оторваться в любой момент. Итак, если вы наблюдаете у себя отечность конечностей, чувство тяжести в нижних конечностях, резкие боли, посинение кожного покрова, повышение температуры и озноб, то незамедлительно обратитесь к специалисту.
Cегодня есть точный способ диагностики состояния вен – УЗИ. Если у вас что-то не в порядке с ногами, появилось варикозное расширение вен, сходите к специалисту. В Латгальском медицинском центре принимает опытный хирург со специализацией в флебологии Владимир Сорокин, который осуществит диагностику сосудов ног и даст ценные рекомендации, а в случае необходимости назначит лечение. Чтобы назначить правильный курс лечения, будь то медикаментозная терапия или оперативное вмешательство, необходимо точно диагностировать заболевание и всесторонне изучить параметры тромба (размер, локализация и возможность отрыва). Если во время УЗИ доктор выявит тромб в глубоких венах, он может направить вас в больницу для дальнейшего лечения. Не стоит отказываться от госпитализации или откладывать ее на потом: тромб может оторваться в любой момент. Итак, если вы наблюдаете у себя отечность конечностей, чувство тяжести в нижних конечностях, резкие боли, посинение кожного покрова, повышение температуры и озноб, то незамедлительно обратитесь к специалисту.
Кроме того, стоит помнить, что риск серьезных проблем усугубляют:
- Курение.
- Травма способствует развитию острого тромбоза. Она приводит к тому, что поражается сосудистая стенка и активируется процесс гемостаза. В итоге формируется тромб.
- Избыточный вес.
- Беременность способствует сдавливанию подвздошных вен, а иногда — нижней полой вены. Это приводит к повышению сосудистого давления в венах, которые находятся ниже.
- При родах плод, который двигается по родовым путям, имеет много возможностей для сдавливания подвздошных вен.
- Очень высокий риск закупорки вен после проведения кесарева сечения.
- Инфекция обусловливает закупорку сосудов у мужчин. Это происходит вследствие активации факторов свертывания крови в ответ на то, что поражаются стенки сосудов.
- Длительные поездки и перелеты.
- Преклонный возраст.
- Прием медикаментов, повышающих свертываемость крови.
- Операции на суставах, полостные операции.
 Большая распространенность тромбоза вен связана с тем, что с каждым годом возрастает количество операций с применением общего наркоза, а также — увеличением количества оперируемых лиц преклонного возраста с тяжелыми сопутствующими заболеваниями.
Большая распространенность тромбоза вен связана с тем, что с каждым годом возрастает количество операций с применением общего наркоза, а также — увеличением количества оперируемых лиц преклонного возраста с тяжелыми сопутствующими заболеваниями. - Сложные переломы костей.
- Онкологические заболевания.
- Возникновению тромбоза сосудов способствует постельный режим (в течение длительного времени). Причина — отсутствие сокращения мышц, замедление течения крови и венозный застой.
- Заболевают и здоровые люди, если они долго сидят или стоят (поездки на автомашинах, работа за компьютером).
Рекомендации хирурга Владимира Сорокина:
- Периодическое посещение специалиста поможет вам вовремя обнаружить тромбоз и начать своевременное и эффективное лечение.
- Гели, крема, мази, доступные в аптеках, улучшают венозный кровоток и снимают усталость и тяжесть в ногах. Но такие средства хороши только как вспомогательное средство, они приносят временное облегчение, но не решают проблему.

- Действенными являются методы эластичной компрессии, которые назначаются на длительный срок. Эластичные чулки воздействуют на поверхностные вены нижних конечностей, усиливая кровоток в глубоких венах.
- При сидячей работе надо чаще гулять, ходить хотя бы в пределах своего кабинета каждые 15–20 минут.
- Идете спать – подложите подушечку под ноги, чтобы у них было приподнятое положение и не было бы отеков.
- Делайте специальную гимнастику и придерживайтесь диеты. Не бойтесь поменять привычный образ жизни! Это пойдет на пользу не только венам, но и всему организму.
Записаться на прием к Владимиру Сорокину можно в Латгальском медицинском центре (ул.Ригас 20, Даугавпилс) или по телефону 25251010. Стоимость консультации флеболога 35EUR.
В Латгальском медицинском центре консультация флеболога включает в себя:
— доплерография вен и артерий нижних конечностей;
— консультация флеболога, составление плана лечения и рекомендации специалиста;
— заключение флеболога;
— помощь в выборе компрессионных изделий.
Будем рады помочь Вам быстро, качественно и конфиденциально!
симптомы, лечение, профилактика в домашних условиях
Антикоагулянтные препараты. В большинстве случаев лечение состоит из антикоагулянтных препаратов (также называемых разжижителей крови). Антикоагулянты снижают способность крови к свертыванию и предотвращают образование тромбов в будущем. Антикоагулянтные препараты включают Варфарин, Гепарин, низкомолекулярный Гепарин и Фондапаринукс.Варфарин выпускается в форме таблеток и принимается внутрь (перорально).
Гепарин является жидким лекарственным средством и вводится либо внутривенно, либо подкожно, чтобы медленнее высвобождаться в кровь.
Низкомолекулярный гепарин вводится подкожно. Его применяют один или два раза в день даже дома.
Фондапаринукс – это новое лекарство, которое вводится подкожно, один раз в день.
Как и в случае с любыми лекарствами, важно, чтобы вы понимали, как и когда принимать антикоагулянты, и следовали рекомендациям врача. Тип назначенного вам лекарства, продолжительность приема и последующий мониторинг зависят от диагноза. Обязательно соблюдайте все рекомендации, приходите на запланированные последующие посещения врача и сдавайте анализы, чтобы можно было внимательно следить за реакцией на лекарство.
На фоне приема антикоагулянтов, врач будет часто проводить анализы крови, такие как:
- оценка протромбинового времени – он поможет врачу определить, как быстро сворачивается ваша кровь и нужно ли менять дозу лекарства: этот тест используется для контроля вашего состояния, если вы принимаете антикоагулянты дома;
- активированный частичный тромбопластин (АЧТВ) – измеряет время, необходимое для свертывания крови: этот тест используется для контроля состояния, если вы принимаете Гепарин;
- анализ анти-Ха или уровень гепарина – измеряет уровень низкомолекулярного гепарина в крови – обычно нет необходимости использовать этот тест, если у вас нет лишнего веса, заболеваний почек или беременности.

Предотвратить образование тромбов | CDC
Сгусток крови может затронуть любого, независимо от возраста, пола или расы. Узнайте о признаках и симптомах тромба и о том, что вы можете сделать, чтобы его предотвратить.
Узнайте, как защитить себя и своих близких от тромба.
Сгустки крови можно предотвратить, но, по оценкам, ежегодно от них страдают около 900 000 американцев, что приводит почти к 100 000 смертельных исходов. Сгусток крови в глубокой вене (также известный как тромбоз глубоких вен [ТГВ]) обычно возникает в голени, бедре, тазу или руке. Если ТГВ не лечить, часть сгустка может оторваться и отправиться в легкие, вызывая закупорку, называемую тромбоэмболией легочной артерии (ТЭЛА). ПЭ может быть смертельным, поскольку не позволяет крови попасть в легкие.
Если ТГВ не лечить, часть сгустка может оторваться и отправиться в легкие, вызывая закупорку, называемую тромбоэмболией легочной артерии (ТЭЛА). ПЭ может быть смертельным, поскольку не позволяет крови попасть в легкие.
Хотя сгусток крови может затронуть любого человека, определенные факторы риска, такие как госпитализация, беременность, рак и некоторые виды лечения рака, могут увеличить вероятность его развития. Другие факторы риска, такие как ограниченное движение из-за продолжительных путешествий или постельного режима, личный или семейный анамнез сгустков крови или повреждение вены, могут увеличить вероятность развития сгустка крови у человека.Узнайте больше о факторах риска.
Каковы признаки и симптомы?
Знание признаков и симптомов может помочь вам получить лечение при самых первых признаках тромба.
ТГВ может протекать без каких-либо симптомов, но наиболее частыми признаками и симптомами ТГВ являются следующие:
- Отек пораженной конечности
- Боль или болезненность, не вызванные травмой
- Кожа, теплая на ощупь, красная или обесцвеченная
Если вы испытываете какие-либо из этих признаков или симптомов, как можно скорее сообщите об этом своему врачу.
Наиболее частые признаки и симптомы ПЭ:
- Затрудненное дыхание
- Боль в груди, усиливающаяся при глубоком вдохе или кашле
- Кашель с кровью
- Более быстрое или нерегулярное сердцебиение
Немедленно обратитесь за медицинской помощью при появлении любого из этих признаков и симптомов.
Важно помнить о признаках и симптомах сгустка крови, чтобы сразу же предупредить врача или обратиться за медицинской помощью.При раннем обнаружении тромб поддается лечению.
Как предотвратить образование тромба?
- Улучшение кровотока в ногах при длительном сидении, после постельного режима или во время путешествий более 4 часов, максимально двигая ногами и тренируя икроножные мышцы.
- Вставайте и ходите каждые 2–3 часа, если можете и если позволяет место
- Делайте растяжку ног сидя
- Поднимать и опускать пятки, удерживая пальцы ног на полу
- Поднимать и опускать пальцы ног, удерживая пятки на полу
- Напрягите и расслабьте мышцы ног
- Если вы подвержены риску ТГВ, поговорите со своим врачом о приеме лекарств или ношении компрессионных чулок с градуированной шкалой.
 Узнайте больше о диагностике и лечении тромба.
Узнайте больше о диагностике и лечении тромба.
История Коллин
«… Коллин приходилось останавливаться каждые 2 минуты, потому что у нее были приступы кашля и затрудненное дыхание. Она подумала, что у нее может быть бронхит, поэтому она пошла к врачу, который немедленно направил ее в отделение неотложной помощи, где ей сделали компьютерную томографию грудной клетки. Сканирование показало, что у нее седловидная тромбоэмболия легочной артерии. Это происходит, когда один или несколько сгустков крови охватывают соединение, где основная легочная артерия, которая снабжает кровью легкие, разветвляется на правую и левую легочные артерии, вызывая напряжение правого сердца и, возможно, внезапную смерть.Врачи называют это «мертвой зоной», потому что большинство людей не выживают при таком сгустке крови ».
Прочтите всю историю Коллин.
Сколько времени нужно на восстановление после PE?
Меня часто спрашивают, сколько времени нужно, чтобы оправиться от PE? Большинство людей, с которыми я разговаривал о выздоровлении от тромбоэмболии легочной артерии, хотят знать, как долго они могут ожидать выздоровления. Короткий и незамысловатый ответ — выздоровление у всех разное. Запомни.Степень повреждения вашего тела и других органов, основные проблемы со здоровьем, дополнительный диагноз и потенциальные или обнаруженные нарушения свертывания крови могут повлиять на то, сколько времени нужно для восстановления после ПЭ?
Короткий и незамысловатый ответ — выздоровление у всех разное. Запомни.Степень повреждения вашего тела и других органов, основные проблемы со здоровьем, дополнительный диагноз и потенциальные или обнаруженные нарушения свертывания крови могут повлиять на то, сколько времени нужно для восстановления после ПЭ?
Более длинный, но все же менее сложный ответ на вопрос, сколько времени потребуется для восстановления после ПЭ, зависит от того, как выздоравливает ваше тело. Вопреки распространенному мнению, препараты для разжижения крови на самом деле не растворяют тромба. Только организм может растворить сгусток крови, а в некоторых случаях сгусток крови не растворяется и не растворяется.По мере того, как кровь разжижается (например, на разбавителе крови) и перемещается по венам, она фактически попадает в сгусток и в некоторых случаях может оторваться достаточно, чтобы течь по нему. Организм также может приспособиться к поврежденной области, создавая рубцовую ткань и перенаправляя кровоток через сгусток или вокруг него. Хотя сгусток крови может больше не подвергаться риску отрыва и причинения дополнительных повреждений после того, как превратился в рубцовую ткань, он все еще существует, и это важно учитывать, когда речь идет о выздоровлении. Ваш сгусток крови может никогда не раствориться. Знание этого на раннем этапе избавило меня от многих беспокойств и недоверия в дальнейшем в моем лечении. Когда мой ТГВ полностью не рассосался, я не переставал кричать или плакать, гадая: «Что ты имеешь в виду ?! Мне этого никто не сказал! »
Хотя сгусток крови может больше не подвергаться риску отрыва и причинения дополнительных повреждений после того, как превратился в рубцовую ткань, он все еще существует, и это важно учитывать, когда речь идет о выздоровлении. Ваш сгусток крови может никогда не раствориться. Знание этого на раннем этапе избавило меня от многих беспокойств и недоверия в дальнейшем в моем лечении. Когда мой ТГВ полностью не рассосался, я не переставал кричать или плакать, гадая: «Что ты имеешь в виду ?! Мне этого никто не сказал! »
В июне 2012 года мне поставили диагноз — ТГВ в левой ноге. Сгусток вырвался из голени сразу за коленом, прошел через сердце и застрял в левом легком. Я был в кардиологическом отделении интенсивной терапии шесть дней и в больнице всего десять дней. Это возникло из ниоткуда и чуть не закончило мою жизнь, прежде чем мне исполнилось 30 лет.Мой первый сознательный, не связанный с лекарствами, рациональный вопрос (мой самый первый вопрос был «Могу ли я бегать в эту субботу?») Моему врачу после выписки из больницы был: «Сколько времени нужно, чтобы оправиться от ПЭ?» Затем быстро следует: «Как долго я должен носить эти компрессионные чулки?»
Он быстро ответил на последнее «около шести месяцев или пока я не скажу вам прекратить».
Тогда я не был готов ответить на свой первый вопрос, сколько времени нужно, чтобы оправиться от PE? «Восстановление после ЧП обычно занимает от одного до двух лет.”
Восстановление после PE занимает от одного до двух лет.
Чтобы не сообщать плохие новости (хотя, честно говоря, я настроен пессимистично), я думаю, что об этом нужно говорить большему количеству пациентов — и большему количеству врачей необходимо это осознавать.
Продолжительность лечения может варьироваться от нескольких месяцев до длительного в течение многих лет и определяется факторами, которые врач должен обсудить с вами. Если он или она не обсуждают с вами продолжительность лечения или не удовлетворяют вас, просите разъяснений, пока не получите удовлетворительный ответ!
Обычно рекомендуется принимать антикоагулянты не менее 3-6 месяцев с предпочтением долгосрочного или часто пожизненного лечения пациентам с неспровоцированным (возникает неожиданно, без каких-либо явных триггерных факторов, таких как операция, беременность, травма и т. Д. .) сгустки, возникающие в тазу, бедре и / или под коленом (ТГВ), или ТЭЛА.
Д. .) сгустки, возникающие в тазу, бедре и / или под коленом (ТГВ), или ТЭЛА.
Потенциальные факторы повышенного риска образования тромбов в будущем (ClotConnect.org)
- Пол (у мужчин риск рецидива выше, чем у женщин)
- Наличие сильного нарушения свертывания крови
- Ожирение
- Значительный хронический отек ног (посттромботический синдром)
- Положительный результат анализа крови на D-димер при приеме разжижителей крови
- Положительный анализ крови на D-димер, полученный через 4 недели после прекращения приема антикоагулянтов
- Большое количество оставшегося (остаточного) сгустка при контрольном ультразвуковом допплеровском исследовании ноги.
- Сильный семейный анамнез неспровоцированного ТГВ или ПЭ.
- Кроме того, пациенты, у которых была ТЭЛА, с большей вероятностью имеют рецидив ЛЭ и имеют более высокий риск смерти от рецидивирующего сгустка, по сравнению с пациентами, у которых «только» был ТГВ.

PE наносит вред организму на сосудистом уровне и создает микроповреждения, которые мы даже не всегда видим, не говоря уже о том, что мы можем и видим. В моем случае сгусток прошел через мои вены, правое легкое и сердце, прежде чем застрять в доле моего нижнего левого легкого — это создает большой потенциал для повреждения артериальных путей, которое просто требует времени, чтобы зажить.Даже через 14 месяцев после госпитализации у меня все еще бывают дни, когда крайняя усталость, беспокойство, боль, депрессия и вялость поглощают меня до такой степени, что это мешает нормальной жизни. Я полагаю, что это все еще часть выздоровления, и мне, возможно, в конечном итоге придется предпринять шаги, чтобы научиться управлять этими чувствами в повседневной жизни. Эмоциональные и психологические эффекты ПЭ слишком реальны, слишком изнурительны и слишком игнорируются.
И хотя вам может потребоваться год или больше, чтобы начать чувствовать себя физически нормально и снова участвовать в деятельности, у многих людей, включая меня, диагностированы состояния свертывания крови (такие как антифосфолипидный синдром, как в моем случае), которые требуют пожизненного наблюдение и прием лекарств, чтобы попытаться предотвратить повторение тромбов. Хотя я считаю, что выздоравливаю через год или больше, у меня всегда будет возможность получить еще один тромб и пожизненное лечение, связанное с этим. Лично для меня ПЭ была не просто чем-то, что я получил, вылечился, и теперь я могу заниматься своей жизнью, не беспокоясь об этом каждый день, хотя это относится к некоторым пациентам.
Хотя я считаю, что выздоравливаю через год или больше, у меня всегда будет возможность получить еще один тромб и пожизненное лечение, связанное с этим. Лично для меня ПЭ была не просто чем-то, что я получил, вылечился, и теперь я могу заниматься своей жизнью, не беспокоясь об этом каждый день, хотя это относится к некоторым пациентам.
Итак, в ответ на вопрос, сколько времени нужно для восстановления после PE? От одного до двух лет, в зависимости от вашей конкретной ситуации. Обязательно обсудите выздоровление и возможные неудачи со своим врачом, чтобы быть готовым к тому, что может быть долгим и, казалось бы, ошеломляющим прогнозом.
Поделитесь своей историей . Ваш врач ответил, сколько времени нужно, чтобы оправиться от ПЭ? Как долго ты поправляешься? Вас пугает возможность длительного выздоровления? Ваше выздоровление было короче или дольше 1-2 лет?
Есть надежда на исцеление, и вы не одиноки,
Могут ли тромбы растворяться сами по себе?
Процессы свертывания крови в организме естественны. Организм производит ряд компонентов, участвующих в образовании тромбов, чтобы начать процесс свертывания.Это необходимо для остановки кровотечения, если кровеносный сосуд поврежден тупым предметом, порезом или другими типами травм.
Организм производит ряд компонентов, участвующих в образовании тромбов, чтобы начать процесс свертывания.Это необходимо для остановки кровотечения, если кровеносный сосуд поврежден тупым предметом, порезом или другими типами травм.
Процесс свертывания также инициирует восстановление и заживление такой травмы.
Сгустки крови, в зависимости от тяжести травмы, могут растворяться самостоятельно. Как это работает?
Образование и растворение тромбов
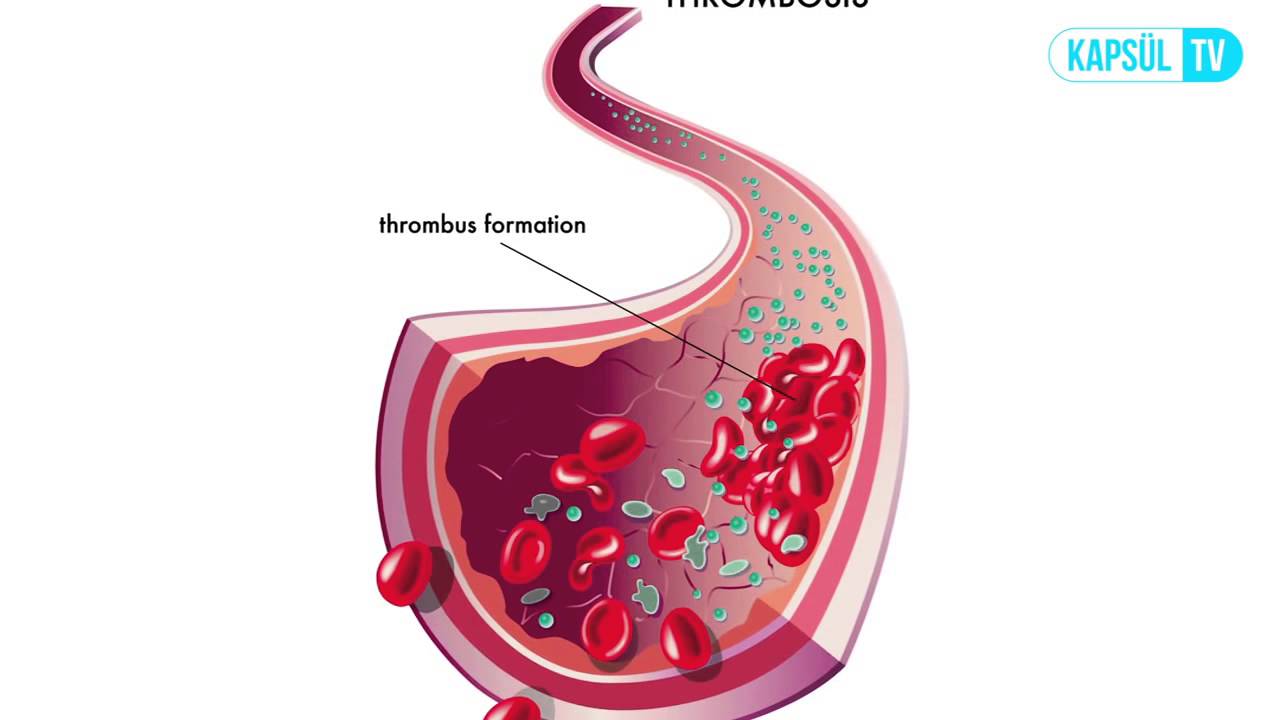
Сгустки крови образуются в результате процесса, в котором участвует ряд компонентов крови, включая белки и тромбоциты.В результате этого процесса над повреждением кровеносного сосуда образуется сгусток. Тот же самый процесс в обратном направлении может разрушить сгусток.
В сценариях, где образуется сгусток крови, он может растворяться сам по себе, когда белок, известный как плазмин (компонент самого сгустка), активируется другим веществом в организме, известным как активатор. Это запускает процесс, похожий на кнопку «самоуничтожения», которая разрушает сетчатую структуру сгустка.
Некоторые процессы свертывания крови видимы и происходят на внешней стороне тела, например, порез, царапина или, более конкретно, во время образования и растворения струпа.
Сгусток крови, который образует внутри кровеносного сосуда и не обязательно вызван травмой, но вялым кровотоком, сужением артерий или другими факторами, часто связанными с плохим образом жизни, может потребоваться искусственное вмешательство, такое как антикоагулянтная терапия или препараты, известные как разрушители тромбов.
Разжижающие кровь или антикоагулянты являются обычным средством борьбы с тромбозом глубоких вен или ТГВ, иначе известными как тромбы, которые образуются в крупных венах, чаще всего в ногах.Опасность ТГВ заключается в том, что сгусток крови может оторваться от стенки артерии и пройти через кровоток, пока не достигнет легкого, что приведет к тромбоэмболии легочной артерии (ТЭЛА), которая прерывает кровоснабжение легких. Это предотвращает насыщение легких кислородом крови, возвращающейся к сердцу. Этот сценарий потенциально опасен для жизни.
Этот сценарий потенциально опасен для жизни.
Препараты, известные как разжижители крови, сами по себе не растворяют сгустки крови, но предотвращают их увеличение, а также предотвращают образование новых тромбов.Это дает организму время для естественного разрушения сгустка.
Препараты, разрушающие сгустки крови, разработанные специально для лечения тромбоэмболии легочной артерии, способны разрушать сгусток крови, инициируя высвобождение плазмиды, что, как и в сценариях естественного растворения сгустка крови, дает организму преимущество в разрушении тромбоэмболии легочной артерии.
Восстановление здоровья
Некоторые сгустки крови относительно безвредны, а другие могут быть опасными для жизни.ТГВ и тромбоэмболии легочной артерии не следует недооценивать. Для растворения таких сгустков и выздоровления могут потребоваться недели. Однако при надлежащем медицинском уходе эти сгустки крови в конечном итоге растворятся, но люди, которые испытали такие сгустки, должны знать, что у них есть возможность вернуться, когда речь идет о таких привычках образа жизни, как плохое питание, курение или неподвижность.
Типы сгустков крови и их значение
Большинство из нас знает сгусток крови как кусочек засохшей крови, который закрывает и лечит внешнюю рану, такую как порез или царапина.Сгустки крови содержат длинные нити волокнистых белков, которые придают им прочность и позволяют им действовать как жесткие и прочные пробки.
Однако свойства, которые делают сгустки крови полезными для заживления внешних ран, делают их вредными, когда они препятствуют току крови в венах и артериях внутри нашего тела, что приводит к потенциально смертельным состояниям, таким как инсульт или сердечный приступ. Зная типы тромбов и симптомы, за которыми следует следить, вы можете предпринять шаги, чтобы снизить риск этих опасных осложнений.
Есть два разных типа сгустков:
Артериальные сгустки образуются в артериях. Как только образуются артериальные сгустки, они сразу же вызывают симптомы.
 Поскольку этот тип сгустка препятствует поступлению кислорода в жизненно важные органы, он может вызвать сильную боль и серьезные проблемы со здоровьем, такие как инсульт, сердечный приступ, сильная боль в животе и паралич.
Поскольку этот тип сгустка препятствует поступлению кислорода в жизненно важные органы, он может вызвать сильную боль и серьезные проблемы со здоровьем, такие как инсульт, сердечный приступ, сильная боль в животе и паралич.Венозные сгустки обычно медленно образуются в венах.Симптомы венозного сгустка, которые включают отек, покраснение, онемение и боль, становятся заметными постепенно.
Сгустки крови могут образовываться во многих различных частях тела, каждая из которых имеет уникальные симптомы:
Ноги и руки : Симптомы образования сгустков крови в конечностях различаются. Они могут включать боль, спазмы, отек, нежность, тепло на ощупь и покраснение кожи. Сгустки в более крупных венах называются тромбозом глубоких вен (ТГВ). Сгустки крови также могут образовываться в более мелких и более нежных венах, расположенных ближе к коже.
Сердце : Общие симптомы инфаркта миокарда включают боль в груди и левой руке, потливость и затрудненное дыхание.

Легкие : Наиболее частые симптомы тромбоэмболии легочной артерии включают одышку или затрудненное дыхание, боль в груди и кашель. Другие симптомы могут включать потливость, обесцвечивание кожи, отеки ног, нерегулярное сердцебиение и головокружение.
Мозг : при ишемическом инсульте пациенты могут испытывать внезапные трудности при разговоре или понимании речи; внезапное помутнение, двоение в глазах или снижение зрения; судороги; и общая слабость.
Живот : Симптомы могут включать сильную боль в животе, тошноту, рвоту, диарею и кровавый стул.
Серьезные проблемы со сгустками крови
Сгустки крови могут потребовать медицинского вмешательства, когда они развиваются в критических областях вашего тела или перемещаются в них. Они могут вызвать серьезные проблемы со здоровьем, такие как:
Легочная эмболия : если тромб отрывается от тромбоза глубоких вен и попадает в легкие, он может вызвать там более крупное и потенциально опасное для жизни состояние.

Сердечный приступ : Если в артериях сердца образуются сгустки крови, они могут блокировать кровоток и привести к сердечному приступу.
Инсульт : Сгустки крови, образующиеся в сердце или в сонных артериях шеи, могут попасть в мозг и вызвать инсульт.
Факторы риска образования тромбов
Если у вас есть одно из следующих состояний, у вас повышенная вероятность образования тромбов:
Профилактика и лечение тромбов
Чтобы снизить вероятность образования тромба, следуйте этим рекомендациям:
Не сидите длительное время .Если вы работаете за столом, каждые час или около того совершайте небольшую прогулку по офисному зданию. Если вы путешествуете по воздуху, периодически проходите по проходу. В автомобильных поездках посетите остановки для отдыха и прогуляйтесь.

Получите мобильный . Если вам сделали операцию или вы были в постельном режиме, вставайте и двигайтесь, как только врач разрешит это.
Измени свой образ жизни . Если у вас избыточный вес, высокое кровяное давление, вы курите сигареты или ведете малоподвижный образ жизни, риск образования тромбов у вас высок.Внося здоровые изменения в свой рацион и распорядок дня, вы резко уменьшаете свои шансы на образование тромба.
Если у вас образовался блот-тромб, ваш врач может выбрать несколько вариантов лечения.
Для артериальных сгустков . Ваш врач может порекомендовать катетерный тромболизис — процедуру, при которой препараты, разжижающие кровь, доставляются к месту образования сгустка. В экстренных случаях может потребоваться операция по удалению сгустка.Эти методы лечения агрессивны, поскольку артериальные сгустки могут блокировать приток крови к жизненно важным органам.
Для венозных сгустков .
 Если у вас диагностирован тромб из глубоких вен, врач пропишет вам препараты, разжижающие кровь.
Если у вас диагностирован тромб из глубоких вен, врач пропишет вам препараты, разжижающие кровь.
Знайте признаки и симптомы
В среднем 274 человека умирают каждый день от сгустков крови, то есть по одному каждые шесть минут. Но, возможно, более тревожным является то, что менее 25% населения знает признаки тромбов.
Понимая факторы риска и симптомы образования тромбов, вы с большей вероятностью прислушаетесь к предупреждающим знакам, при необходимости получите соответствующее лечение и измените свой образ жизни, чтобы значительно снизить вероятность развития опасного для жизни тромба.
Тромбоз глубоких вен (ТГВ) | Симптомы и лечение
Что такое тромбоз глубоких вен?
Что такое тромбоз глубоких вен?
Dr Sarah Jarvis MBE
Тромбоз глубоких вен (ТГВ) — это сгусток крови, который образуется в одной из ваших глубоких вен. Обычно это происходит в вашей ноге, из-за чего она становится очень болезненной и опухшей. Сгусток может попасть в легкие и вызвать тромбоэмболию легочной артерии.
Обычно это происходит в вашей ноге, из-за чего она становится очень болезненной и опухшей. Сгусток может попасть в легкие и вызвать тромбоэмболию легочной артерии.
Глубокие вены ног — это более крупные вены, которые проходят через мышцы голени и бедер. Это не вены, которые можно увидеть чуть ниже кожи; они не такие же, как варикозное расширение вен. Когда у вас ТГВ, кровоток в вене частично или полностью блокируется сгустком крови.
Вена голени — частое место ТГВ.Реже поражается бедренная вена. В редких случаях сгустки крови могут заблокировать другие глубокие вены тела.
ТГВ является частью группы проблем, вместе известных как венозная тромбоэмболия.
Что такое венозная тромбоэмболия?
Венозный означает связанный с венами. Тромбоз — это закупорка кровеносного сосуда сгустком крови (тромб ). Эмболия возникает, когда тромб выходит из того места, где он образовался, и перемещается по крови. Затем он застревает в более узком кровеносном сосуде в другом месте тела. Тогда тромб называется эмболом .
Затем он застревает в более узком кровеносном сосуде в другом месте тела. Тогда тромб называется эмболом .
Легочная эмбол возникает, когда тромб оторвался от ТГВ и застрял в одном из кровеносных сосудов легкого. Легочная эмболия (множественное число от «эмбол») также является частью венозной тромбоэмболии. Дополнительную информацию см. В отдельной брошюре «Тромбоэмболия легочной артерии».
Почему в венах ног образуются тромбы?
Кровь обычно быстро течет по венам и обычно не становится твердой (сгусток).Кровотоку в венах ног помогают движения ног, потому что действие мышц сжимает вены. Иногда ТГВ возникает без видимой причины. Однако следующие факторы повышают риск возникновения ТГВ:
- Неподвижность , которая вызывает замедление кровотока в венах. Медленно текущая кровь с большей вероятностью свернется, чем нормальная кровь:
- Хирургическая операция во время сна (под общим наркозом) является наиболее частой причиной ТГВ.
 Ваши ноги все еще находятся под наркозом, потому что мышцы вашего тела временно парализованы. Кровоток в венах ног может стать очень медленным, что повысит вероятность образования тромба. Некоторые виды хирургических вмешательств (особенно операции на тазу или ногах) еще больше увеличивают риск ТГВ.
Ваши ноги все еще находятся под наркозом, потому что мышцы вашего тела временно парализованы. Кровоток в венах ног может стать очень медленным, что повысит вероятность образования тромба. Некоторые виды хирургических вмешательств (особенно операции на тазу или ногах) еще больше увеличивают риск ТГВ. - Любая болезнь или травма, вызывающая неподвижность , увеличивает риск. Это включает в себя наложение твердой гипсовой повязки на ногу после перелома. Люди, поступающие в отделения интенсивной терапии, подвергаются повышенному риску ТГВ.Это связано с рядом причин, но отчасти потому, что они очень больны, а также потому, что они неподвижны (они даже могут спать с помощью анестезирующих препаратов).
- Длительные поездки на самолете, поезде или автобусе / автомобиле могут вызвать несколько повышенный риск. Это потому, что вы в основном сидите на месте и мало двигаетесь.
- Хирургическая операция во время сна (под общим наркозом) является наиболее частой причиной ТГВ.
- Повреждение внутренней оболочки вены увеличивает риск образования тромба.
 Например, ТГВ может повредить выстилку вены.Итак, если у вас есть ТГВ, у вас повышенный риск иметь еще один в будущем. Некоторые состояния, такие как воспаление стенки вены (васкулит) и некоторые лекарства (например, некоторые химиотерапевтические препараты), могут повредить вену и увеличить риск ТГВ. Повреждение вены также может произойти при повреждении вены иглой. Это может произойти после лечения капельницей в больнице (когда в вену вводят трубку, чтобы в вас попадала жидкость). Потребители инъекционных наркотиков, таких как героин, также могут повредить свои вены, что делает ТГВ более распространенным явлением.Это особенно актуально, если они вводят запрещенные наркотики себе в ногу или пах.
Например, ТГВ может повредить выстилку вены.Итак, если у вас есть ТГВ, у вас повышенный риск иметь еще один в будущем. Некоторые состояния, такие как воспаление стенки вены (васкулит) и некоторые лекарства (например, некоторые химиотерапевтические препараты), могут повредить вену и увеличить риск ТГВ. Повреждение вены также может произойти при повреждении вены иглой. Это может произойти после лечения капельницей в больнице (когда в вену вводят трубку, чтобы в вас попадала жидкость). Потребители инъекционных наркотиков, таких как героин, также могут повредить свои вены, что делает ТГВ более распространенным явлением.Это особенно актуально, если они вводят запрещенные наркотики себе в ногу или пах. - Состояния, при которых кровь сгущается быстрее, чем обычно (тромбофилия) может повысить риск. Некоторые условия могут вызвать более легкое свертывание крови, чем обычно. Примеры включают нефротический синдром и антифосфолипидный синдром. См. Отдельные брошюры «Нефротический синдром, Антифосфолипидный синдром и Тромбофилия» для получения более подробной информации.
 Некоторые редкие наследственные состояния также могут вызывать более быстрое свертывание крови, чем обычно.Примером наследственного заболевания крови, которое может вызвать ТГВ, является лейденская мутация фактора V. Вы более подвержены риску ТГВ, если у вас есть семейный анамнез ТГВ, то есть у близкого родственника, у которого он был.
Некоторые редкие наследственные состояния также могут вызывать более быстрое свертывание крови, чем обычно.Примером наследственного заболевания крови, которое может вызвать ТГВ, является лейденская мутация фактора V. Вы более подвержены риску ТГВ, если у вас есть семейный анамнез ТГВ, то есть у близкого родственника, у которого он был. - Противозачаточные таблетки, пластыри, кольца и заместительная гормональная терапия (ЗГТ) , которые содержат эстроген, могут вызвать более легкое свертывание крови. Женщины, принимающие комбинированные оральные контрацептивы (КОК) или ЗГТ, имеют небольшой повышенный риск ТГВ.
- Люди с раком или сердечной недостаточностью имеют повышенный риск.Иногда ТГВ случается у человека, у которого еще не был диагностирован рак. Исследования, направленные на поиск причины ТГВ, могут показать, что основной причиной является рак.
- Пожилые люди (старше 60 лет) чаще болеют ТГВ, особенно если они плохо передвигаются или страдают серьезными заболеваниями, такими как рак.

- Беременность увеличивает риск. Примерно у 1 из 1000 беременных женщин наблюдается ТГВ во время беременности или в течение примерно шести месяцев после родов.
- Ожирение также увеличивает риск. Если ваш индекс массы тела (ИМТ) превышает 30 кг / м 2 , вы больше подвержены риску ТГВ.
- Недостаток жидкости в организме (обезвоживание) может повысить вероятность возникновения ТГВ. Фактически кровь становится более липкой и склонной к свертыванию.
Насколько распространен тромбоз глубоких вен?
По оценкам, около 1 из 1000 человек ежегодно страдает ТГВ в Великобритании.
Каковы симптомы тромбоза глубоких вен?
ТГВ чаще всего развивается в глубокой вене ниже колена на икре.Типичные симптомы ТГВ включают:
- Боль и болезненность голени.
- Отек голени.
- Изменение цвета и температуры теленка. Кровь, которая обычно проходит через заблокированную вену, отводится к внешним венам.
 Тогда теленок может стать теплым и красным.
Тогда теленок может стать теплым и красным.
Иногда симптомы отсутствуют, и ТГВ диагностируется только при возникновении осложнения, такого как тромбоэмболия легочной артерии (ТЭЛА) — см. Ниже.
Нужны ли мне тесты?
Иногда врачу сложно определить диагноз только по вашим симптомам, так как есть и другие причины болезненности и опухания икр.Примерами состояний, которые могут вызывать подобных симптомов, являются растяжения мышц или кожные инфекции (целлюлит). Ваш врач может рассчитать так называемый балл Уэллса, чтобы определить вероятность наличия у вас ТГВ. Это включает в себя изучение ваших симптомов и факторов риска ТГВ.
Если у вас есть подозрение на ТГВ, вам обычно рекомендуется срочно сдать анализы, чтобы подтвердить или исключить диагноз. Два обычно используемых теста:
- Анализ крови на D-димер .Это обнаруживает фрагменты продуктов распада сгустка крови. Чем выше уровень, тем выше вероятность образования тромба в вене.
 К сожалению, тест может быть положительным в ряде других ситуаций, например, если вы недавно перенесли операцию или беременны. Таким образом, положительный тест не диагностирует ТГВ. Однако тест может указать, насколько вероятно, что у вас есть сгусток крови (сгусток может быть либо ТГВ, либо ТЭЛА), и может помочь решить, нужны ли дальнейшие тесты.
К сожалению, тест может быть положительным в ряде других ситуаций, например, если вы недавно перенесли операцию или беременны. Таким образом, положительный тест не диагностирует ТГВ. Однако тест может указать, насколько вероятно, что у вас есть сгусток крови (сгусток может быть либо ТГВ, либо ТЭЛА), и может помочь решить, нужны ли дальнейшие тесты. - Специальный тип ультразвука, называемый дуплексным допплером , используется для выявления кровотока в венах ног и любых препятствий кровотоку.Ультразвук полезен, потому что это простой неинвазивный тест.
Иногда эти тесты не являются окончательными и необходимы более подробные тесты. Контрастная венография — еще один тест, который можно сделать. В этом тесте краситель вводится в вены ног. Затем с помощью рентгеновских лучей можно обнаружить краситель, который не течет, если вена заблокирована сгустком. Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) также очень иногда необходимы.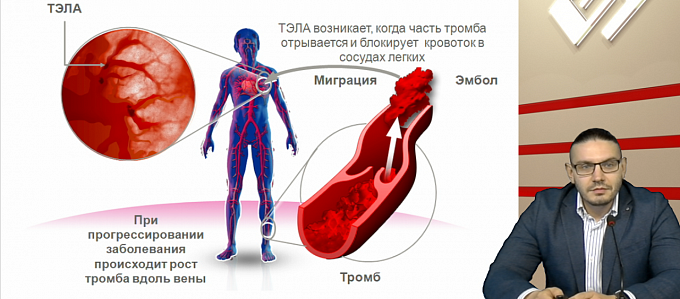
Иногда, особенно если сканирование проводится с опозданием, вам могут делать ежедневные инъекции для разжижения крови.По сути, это относится к вам так, как если бы у вас действительно был ТГВ, хотя это не было доказано. Это безопаснее, чем ничего не делать в ожидании сканирования.
Примечание редактора
Д-р Сара Джарвис, 3 февраля 2021 г.
Новое руководство по возможным осложнениям ТГВ
Когда вы обратитесь к врачу с симптомами возможного ТГВ, он проверит, есть ли какие-либо доказательства того, что вы есть сгусток в легком (тромбоэмболия легочной артерии, или ТЭЛА). Национальный институт здравоохранения и повышения квалификации (NICE) обновил свое руководство по лечению людей с подозрением на ТГВ или ТЭЛА.
Теперь он рекомендует, чтобы, если ваш врач подозревает, что у вас может быть ПЭ, и, вероятно, потребуется не менее четырех часов, чтобы проверить тесты, вам следует дать дозу антикоагулянта (см. Ниже), пока вы ждете сдачи анализов. .
.
Серьезен ли тромбоз глубоких вен?
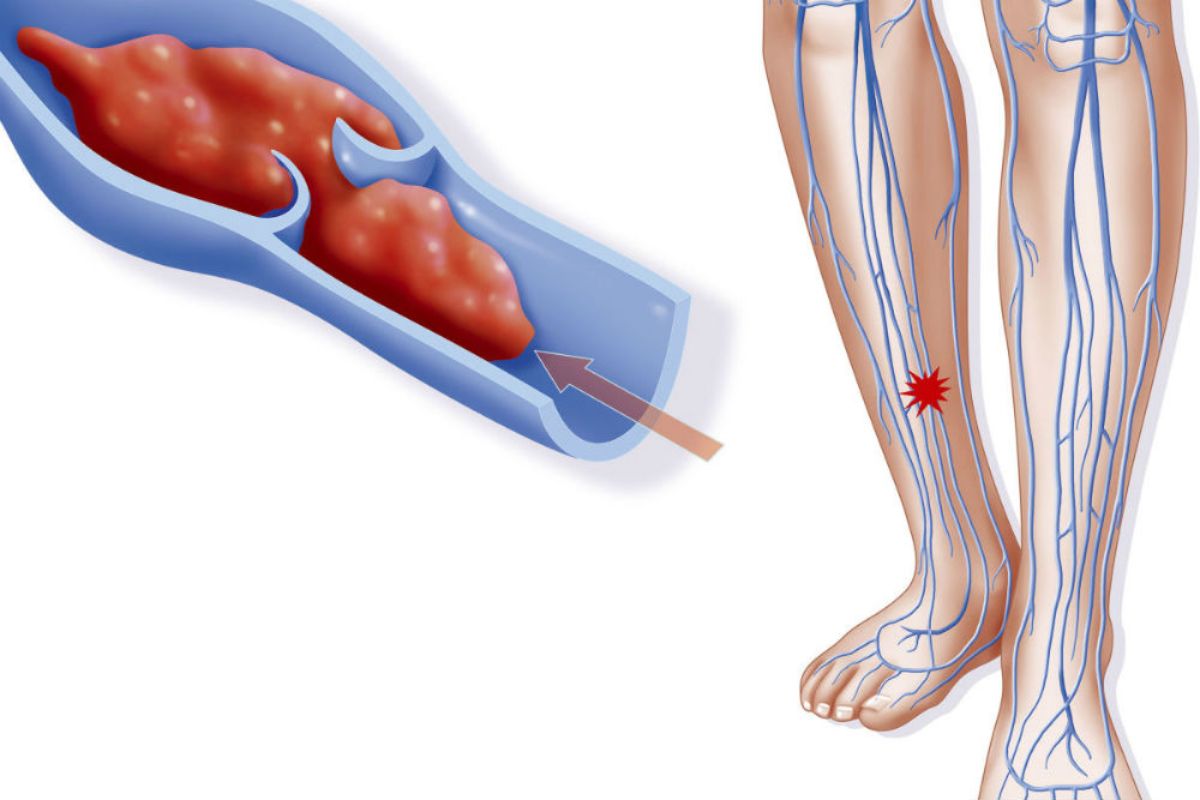
Может быть. Когда сгусток крови образуется в вене ноги, он обычно остается прилипшим к стенке вены. Симптомы проходят постепенно. Однако есть два основных возможных осложнения:
- Сгусток крови, который перемещается в легкие (тромбоэмболия легочной артерии).
- Стойкие симптомы у теленка (посттромботический синдром).
Тромбоэмболия легочной артерии (ТЭЛА)
У небольшого числа людей с ТГВ отрывается часть тромба. Он попадает в кровоток и называется эмболом. Эмбол будет перемещаться по кровотоку, пока не застрянет. Эмбол, образовавшийся из сгустка в вене ноги, будет перенесен по более крупным венам ноги и тела к сердцу через большие камеры сердца, но застрянет в кровеносном сосуде, идущем к легкому.Это называется легочной эмболой .
ТГВ и ТЭЛА известны под общим названием венозная тромбоэмболия
Легкая ТЭЛА может не вызывать никаких симптомов. ПЭ среднего размера может вызвать проблемы с дыханием и боль в груди. Большая ПЭ может вызвать коллапс и внезапную смерть. По оценкам, если людей с ТГВ не лечить, примерно у половины из них разовьется ПЭ, достаточно сильная, чтобы вызвать симптомы или смерть.
ПЭ среднего размера может вызвать проблемы с дыханием и боль в груди. Большая ПЭ может вызвать коллапс и внезапную смерть. По оценкам, если людей с ТГВ не лечить, примерно у половины из них разовьется ПЭ, достаточно сильная, чтобы вызвать симптомы или смерть.
Посттромботический синдром
Без лечения до 4 из 10 человек с ТГВ развивают долгосрочные симптомы у теленка.Это называется посттромботический синдром . Симптомы возникают из-за того, что усиленный поток и давление крови, отводимой в другие вены, могут повлиять на ткани теленка. Симптомы могут варьироваться от легких до тяжелых и включают боль в икроножных мышцах, дискомфорт, отек и сыпь. В тяжелых случаях может развиться язва на коже теленка.
Посттромботический синдром более вероятен, если ТГВ возникает в бедренной вене или распространяется вверх в бедренную вену из вены голени. Это также чаще встречается у людей с избыточным весом и у тех, у кого было более одного ТГВ в одной ноге.
Каковы цели лечения тромбоза глубоких вен?
Цели лечения:
- Предотвратить распространение сгустка по вене и его увеличение.
 Это может предотвратить отрыв большого эмбола и его перемещение в легкие (ПЭ).
Это может предотвратить отрыв большого эмбола и его перемещение в легкие (ПЭ). - Для снижения риска развития посттромботического синдрома.
- Для снижения риска возникновения венозных язв на ногах в будущем. Это может случиться с людьми, у которых развился посттромботический синдром.
- Чтобы снизить риск дальнейшего развития ТГВ в будущем.
Как лечить тромбоз глубоких вен?
Антикоагулянтная терапия — предотвращение увеличения сгустка
Антикоагулянтная терапия часто называется разжижением крови. Лекарства, которые действуют таким образом, называются антикоагулянтами. Однако на самом деле они не разжижают кровь. Они изменяют определенные химические вещества в крови, чтобы предотвратить легкое образование сгустков. Антикоагулянты не растворяют сгусток. Антикоагуляция предотвращает увеличение ТГВ и образование новых сгустков.Затем собственные механизмы исцеления организма могут начать работать, чтобы разрушить сгусток.
Если у вас ТГВ, вам обычно понадобится антикоагулянт на срок не менее трех месяцев.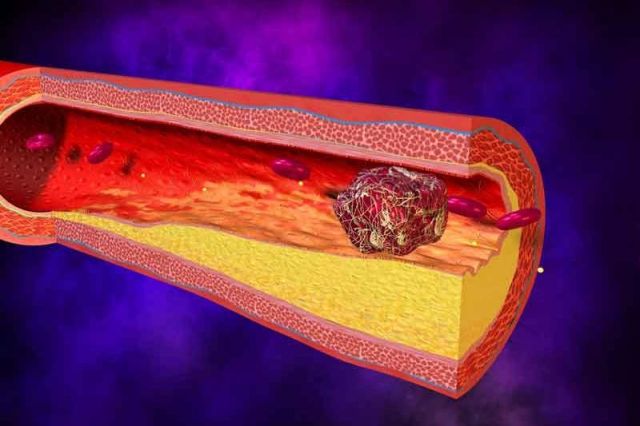 Есть несколько вариантов:
Есть несколько вариантов:
- Варфарин уже много лет является обычным антикоагулянтом. Цель состоит в том, чтобы получить правильную дозу варфарина, чтобы кровь не свертывалась легко, но не слишком много, что может вызвать проблемы с кровотечением. Пока вы принимаете варфарин, вам потребуются регулярные анализы крови (так называемые МНО).МНО (что означает международное нормализованное соотношение) — это анализ крови, который измеряет вашу способность к свертыванию крови. Сначала вам нужны анализы довольно часто, но затем, когда будет подобрана правильная доза, они будут реже. Если вы принимаете варфарин от ТГВ, целью является МНО 2,5, хотя допустимы любые значения в диапазоне 2-3. Если у вас были рецидивирующие ТГВ или ТЭЛА во время приема варфарина, вам может потребоваться более высокое МНО (даже «более жидкая» кровь). В последнее время стали доступны некоторые альтернативы варфарину, которые не требуют регулярных анализов крови.
- Ривароксабан, апиксабан, эдоксабан и дабигатран — новейшие антикоагулянты.
 Вам не нужно регулярно сдавать анализы крови, чтобы контролировать свертываемость крови. Это преимущество перед варфарином. Однако не существует противоядия (как у варфарина), которое могло бы слишком легко остановить кровотечение. Эти новые планшеты подходят не всем.
Вам не нужно регулярно сдавать анализы крови, чтобы контролировать свертываемость крови. Это преимущество перед варфарином. Однако не существует противоядия (как у варфарина), которое могло бы слишком легко остановить кровотечение. Эти новые планшеты подходят не всем.
NICE рекомендует:
- Апиксабан или ривароксабан при подтвержденном ТГВ или ПЭ.
- Если ни апиксабан, ни ривароксабан не подходят, то либо:
- Инъекции низкомолекулярного гепарина (НМГ) в течение не менее 5 дней с последующими дабигатраном или эдоксабаном, либо
- Инъекции НМГ с варфарином в течение не менее 5 дней с последующими Варфарин сам по себе.
Серьезный эмбол возникает редко, если вы начинаете антикоагулянтную терапию раньше после ТГВ.
Если вы беременны, можно использовать обычные инъекции гепарина, а не таблетки антикоагулянта. Это связано с тем, что антикоагулянтные препараты могут потенциально причинить вред (врожденные дефекты) будущему ребенку.
Продолжительность приема антикоагулянтов зависит от различных факторов. Если у вас есть ТГВ во время беременности или после операции, затем после родов или когда вы снова в хорошей форме, повышенный риск значительно снижается.Итак, антикоагулянт может быть всего на несколько месяцев. С другой стороны, у некоторых людей по-прежнему повышен риск ТГВ. В этом случае антикоагулянтная терапия может быть длительной.
Ориентировочно при ТГВ ниже колена вам потребуется не менее трех месяцев лечения антикоагулянтами. Некоторым людям с повышенным риском другого ТГВ может потребоваться больше времени. Продолжительность антикоагуляции варьируется от человека к человеку. Ваш врач или антикоагулянтная клиника сообщат вам, как долго будет продолжаться ваше лечение.
Компрессионные чулки
Большинству людей, у которых развивается ТГВ, рекомендуется носить компрессионные чулки. Компрессионные чулки также известны как компрессионные чулки или чулки для защиты от тромбоэмболии (TED).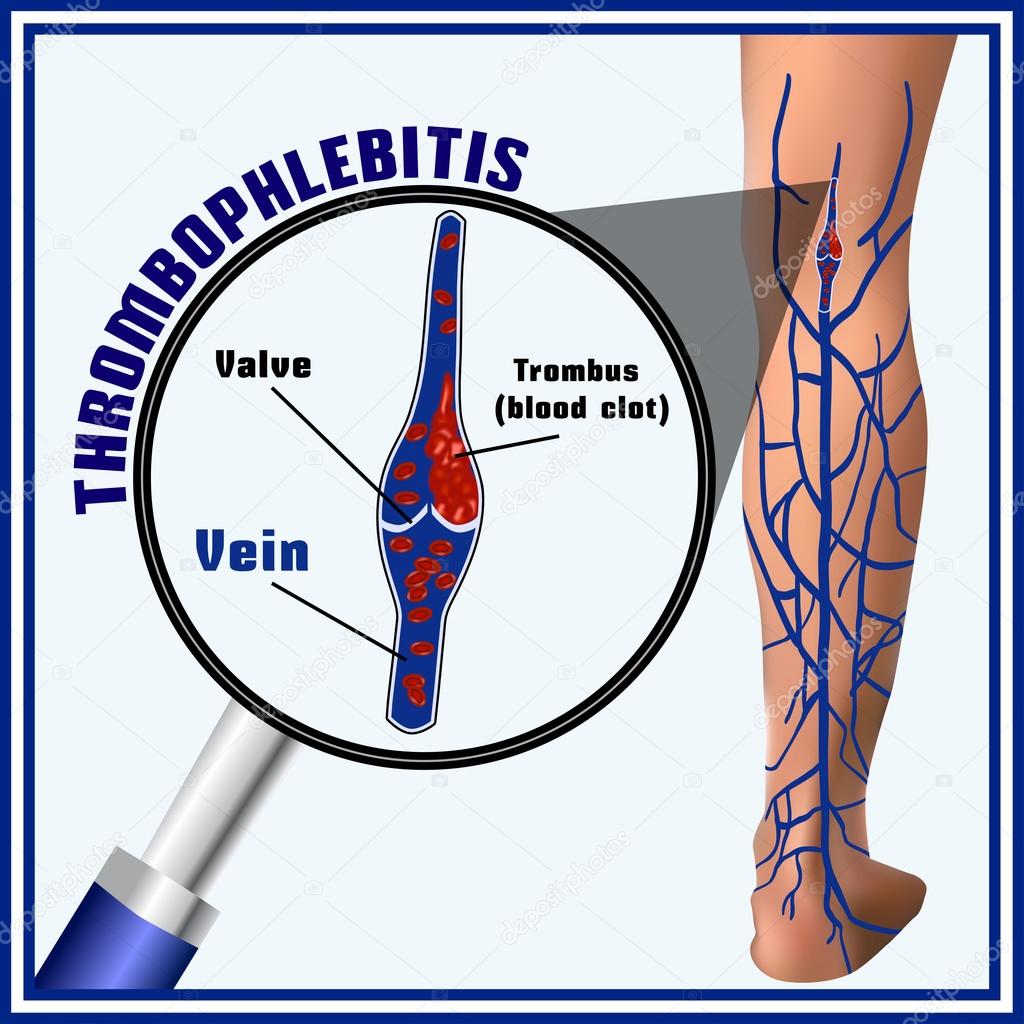 Было показано, что это лечение снижает риск развития другого ТГВ, а также может снизить риск развития посттромботического синдрома. Вы должны носить чулки каждый день в течение как минимум двух лет. Если у вас действительно развивается посттромботический синдром, вам могут посоветовать носить чулки более двух лет.
Было показано, что это лечение снижает риск развития другого ТГВ, а также может снизить риск развития посттромботического синдрома. Вы должны носить чулки каждый день в течение как минимум двух лет. Если у вас действительно развивается посттромботический синдром, вам могут посоветовать носить чулки более двух лет.
Чулки действуют за счет давления извне вен. Это помогает выдавливать кровь из вен вверх по ногам. Это снижает давление внутри вен. В свою очередь, это предотвращает попадание крови в окружающие ткани.
Перед тем, как рекомендовать компрессионные чулки, вам нужно будет пройти тест, чтобы убедиться, что кровообращение в артериях ваших ног в норме. Обычно это делает медсестра с помощью портативного аппарата, называемого допплером. Это измеряет давление в ваших артериях.
Компрессионные чулки из легкого, среднего или прочного материала (класс 1, 2 или 3) носятся ниже колена. Большинство людей переносят 2-й класс. Если 2-й класс слишком неудобен или труден, назначают 1-й класс. Если чулки класса 2 не работают, может потребоваться попробовать чулки класса 3, хотя многим людям трудно носить их в течение длительного времени. Их может прописать врач и получить в аптеке. Людям часто не нравится носить эти чулки, потому что они неудобны, их трудно надевать или они не очень красиво выглядят.Но они действительно улучшают кровообращение и могут предотвратить серьезные проблемы, такие как язвы.
Если чулки класса 2 не работают, может потребоваться попробовать чулки класса 3, хотя многим людям трудно носить их в течение длительного времени. Их может прописать врач и получить в аптеке. Людям часто не нравится носить эти чулки, потому что они неудобны, их трудно надевать или они не очень красиво выглядят.Но они действительно улучшают кровообращение и могут предотвратить серьезные проблемы, такие как язвы.
Дополнительные советы по поддерживающим чулкам
- Они доступны в разных цветах, поэтому просите выбрать тот, который вам больше всего подходит. Таким образом, вы с большей вероятностью будете их использовать.
- Их следует снимать перед сном и надевать утром. Важно надевать их до того, как ноги начнут опухать по утрам.
- Есть варианты с открытым или закрытым носком. Чулки с открытыми пальцами могут быть полезны, если:
- У вас болят пальцы ног из-за артрита или инфекции.
- У вас большие ступни.
- Вы хотите носить носки поверх поддерживающих чулок.

- Вы их предпочитаете.
- Чулки необходимо менять каждые 3-6 месяцев. Каждый раз вам придется измерять заново, на всякий случай, если нужно изменить размер.
- У вас всегда должно быть как минимум две пары, чтобы одну можно было стирать и сушить, а другую носить.
- Не сушите в барабане поддерживающие чулки, так как это может повредить резинку.
- Их можно изготовить на заказ, если вам не подходит ни один из стандартных размеров.Это все еще можно сделать по рецепту.
- Вспомогательные приспособления для аппликатора чулок доступны, если вы не можете их надеть. Вы можете обсудить это со своим фармацевтом или медсестрой.
Регулярно ходить, но поднимать ногу во время отдыха
- Если ваш врач не рекомендует этого, вам следует регулярно ходить после выписки из больницы. Считается, что ходьба улучшает кровообращение в пораженной ноге и может помочь снизить риск дальнейшего развития ТГВ.
- Когда отдыхаете, по возможности поднимайте ногу.
 Это снижает давление в венах теленка и помогает предотвратить скопление крови и жидкости в икрах. Поднятый означает, что ваша ступня выше бедра, поэтому сила тяжести помогает кровотоку, возвращающемуся от икры. Самый простой способ поднять ногу — это откинуться на диване, положив ногу на подушку. Сидя на диване или в кресле, поставив ступни на подставку для ног или пуф, не удерживает ноги вверх — в этом положении ступни находятся значительно ниже бедер.
Это снижает давление в венах теленка и помогает предотвратить скопление крови и жидкости в икрах. Поднятый означает, что ваша ступня выше бедра, поэтому сила тяжести помогает кровотоку, возвращающемуся от икры. Самый простой способ поднять ногу — это откинуться на диване, положив ногу на подушку. Сидя на диване или в кресле, поставив ступни на подставку для ног или пуф, не удерживает ноги вверх — в этом положении ступни находятся значительно ниже бедер. - Поднимите изножье кровати на несколько дюймов, если так удобно спать. Таким образом, когда вы спите, ваша ступня и икра будут немного выше бедра.
Другие методы лечения
Иногда могут быть рассмотрены другие методы лечения, например:
- Тромболитическая (тромболитическая) терапия такими лекарствами, как стрептокиназа или урокиназа. Они могут помочь растворить сгусток крови. Лекарство вводится непосредственно в вену, а иногда и непосредственно в сгусток через трубку (катетер).Исследования сообщают, что это лечение приводит к тому, что у меньшего количества людей развивается посттромботический синдром.
 Пока неизвестно, снижает ли это вероятность развития ПЭ или другого ТГВ.
Пока неизвестно, снижает ли это вероятность развития ПЭ или другого ТГВ. - Иногда проводится операция (называемая эмболэктомией) по удалению сгустка крови из вены ноги или легочной артерии. Эти операции не являются рутинными, и неясно, являются ли они в большинстве случаев эффективным лечением.
- Иногда проводят операцию по установке фильтра в крупную вену над заблокированной веной на ноге.Цель состоит в том, чтобы предотвратить попадание сгустков крови в легкие. Это может быть рассмотрено, если антикоагулянтная терапия не может быть назначена (по разным причинам) или если антикоагулянтная терапия не предотвращает отрыв сгустков и их перемещение в более крупные вены и в легкие.
Предотвращение первого или повторного тромбоза глубоких вен
ТГВ часто бывает разовым явлением после серьезной операции.
Однако у некоторых людей, у которых развивается ТГВ, существует постоянный риск дальнейшего развития ТГВ — например, если у вас проблемы со свертыванием крови или постоянная неподвижность.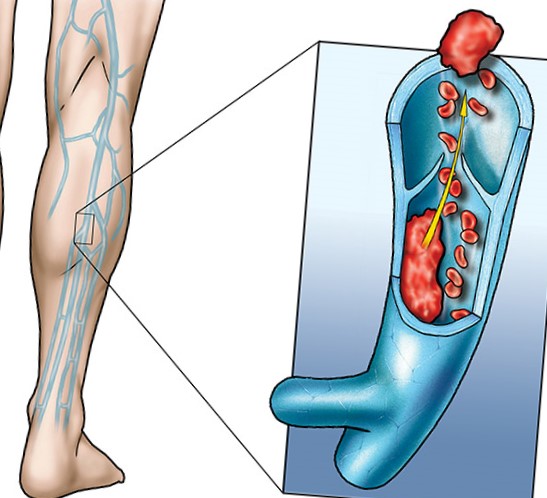 Как упоминалось выше, вам могут посоветовать длительный прием антикоагулянтов. Ваш врач посоветует вам об этом.
Как упоминалось выше, вам могут посоветовать длительный прием антикоагулянтов. Ваш врач посоветует вам об этом.
Другие меры, которые могут помочь предотвратить первый или рецидив DVT, включают следующее:
- По возможности избегайте длительных периодов неподвижности, например, многочасового сидения на стуле. Если вы можете, вставайте и ходите время от времени. Ежедневная быстрая прогулка в течение 30-60 минут будет даже лучше, если вы сможете это сделать. Цель состоит в том, чтобы остановить скопление крови и привести в движение кровообращение в ногах.Также помогает регулярная тренировка икроножных мышц. Вы можете делать упражнения для икр даже сидя.
- Серьезные операции представляют опасность для ТГВ, особенно операции на бедре, нижней части живота (брюшной полости) и ноге. Есть несколько методов, которые помогут снизить этот риск:
- Чтобы предотвратить ТГВ, вам могут назначить антикоагулянт, например, инъекцию гепарина непосредственно перед операцией.
 Это называется профилактикой. Эноксапарин и далтепарин — наиболее распространенные типы гепарина, назначаемые для профилактики образования тромбов.Новое лекарство, фондапаринукс натрия, также можно вводить в виде инъекций в некоторых случаях для предотвращения ТГВ у хирургических пациентов или неподвижных пациентов в больнице.
Это называется профилактикой. Эноксапарин и далтепарин — наиболее распространенные типы гепарина, назначаемые для профилактики образования тромбов.Новое лекарство, фондапаринукс натрия, также можно вводить в виде инъекций в некоторых случаях для предотвращения ТГВ у хирургических пациентов или неподвижных пациентов в больнице. - Новые антикоагулянты, рассмотренные выше, могут использоваться для предотвращения ТГВ или ТЭЛА после операции по замене тазобедренного или коленного сустава. В этих ситуациях используются ривароксабан, апиксабан и дабигатран, и их можно вводить перорально в виде таблеток, а не инъекций.
- Можно также использовать надувную гильзу, соединенную с насосом для сжатия ног во время длительной работы.
- Вам также могут дать компрессионные чулки для ношения в больнице.
- В настоящее время стало обычной практикой сразу же после операции вставать и ходить.
- Когда вы путешествуете на самолете, поезде, машине или автобусе, вам следует время от времени совершать небольшие прогулки по проходу.
 Попытайтесь тренировать икроножные мышцы, сидя на сиденье. (Вы можете сделать это, обогнув лодыжки, приняв позу «на цыпочках» и оторвав пальцы ног от пола, при этом удерживая пятки на земле.) Вам следует стремиться к тому, чтобы оставаться гидратированным и избегать употребления алкоголя и снотворных. См. Дополнительную информацию в отдельной брошюре «Предотвращение ТГВ во время путешествий». Если у вас ранее был ТГВ, вам следует проконсультироваться с врачом перед тем, как отправиться в длительное путешествие или полететь.
Попытайтесь тренировать икроножные мышцы, сидя на сиденье. (Вы можете сделать это, обогнув лодыжки, приняв позу «на цыпочках» и оторвав пальцы ног от пола, при этом удерживая пятки на земле.) Вам следует стремиться к тому, чтобы оставаться гидратированным и избегать употребления алкоголя и снотворных. См. Дополнительную информацию в отдельной брошюре «Предотвращение ТГВ во время путешествий». Если у вас ранее был ТГВ, вам следует проконсультироваться с врачом перед тем, как отправиться в длительное путешествие или полететь. - Люди с избыточным весом имеют повышенный риск ТГВ. Поэтому, чтобы снизить риск, вам следует попытаться похудеть.
Снижение риска ТГВ в больнице
В больницах повысилась осведомленность о пациентах, подверженных риску ТГВ.Это привело к рекомендациям Национального института здравоохранения и качества обслуживания (NICE) по снижению риска развития ТГВ в больнице — см. Дополнительную литературу ниже. Цель руководства — защитить людей в больнице от образования тромбов, убедившись, что:
- У каждого человека проверяется риск образования тромбов при поступлении в больницу (включая психиатрические отделения), независимо от типа лечения.
 .
. - Проверка риска каждого человека используется, чтобы решить, нужно ли ему лечение для предотвращения образования тромбов — например, лекарства для разжижения крови, компрессионные чулки или ножные насосы.
- Если людям нужны разжижающие кровь лекарства, чтобы остановить образование тромбов, они сначала проверяют риск кровотечения.
- Персонал объясняет, как важно, чтобы люди продолжали лечение после выписки из больницы, поскольку тромб может образоваться через несколько недель.
Резюме
- Основной причиной ТГВ является неподвижность, особенно во время или после операции.
- Если вам предстоит серьезная операция, вам обычно будут давать лекарства в виде инъекций и / или таблеток, чтобы предотвратить образование тромбов.Это называется тромбопрофилактикой.
- Наиболее серьезным осложнением ТГВ является ТЭЛА, при которой часть сгустка крови отрывается и попадает в легкие. ПЭ могут вызвать смерть.
- Устойчивые симптомы у теленка могут возникнуть после ТГВ.


 Большая распространенность тромбоза вен связана с тем, что с каждым годом возрастает количество операций с применением общего наркоза, а также — увеличением количества оперируемых лиц преклонного возраста с тяжелыми сопутствующими заболеваниями.
Большая распространенность тромбоза вен связана с тем, что с каждым годом возрастает количество операций с применением общего наркоза, а также — увеличением количества оперируемых лиц преклонного возраста с тяжелыми сопутствующими заболеваниями.

 Узнайте больше о диагностике и лечении тромба.
Узнайте больше о диагностике и лечении тромба.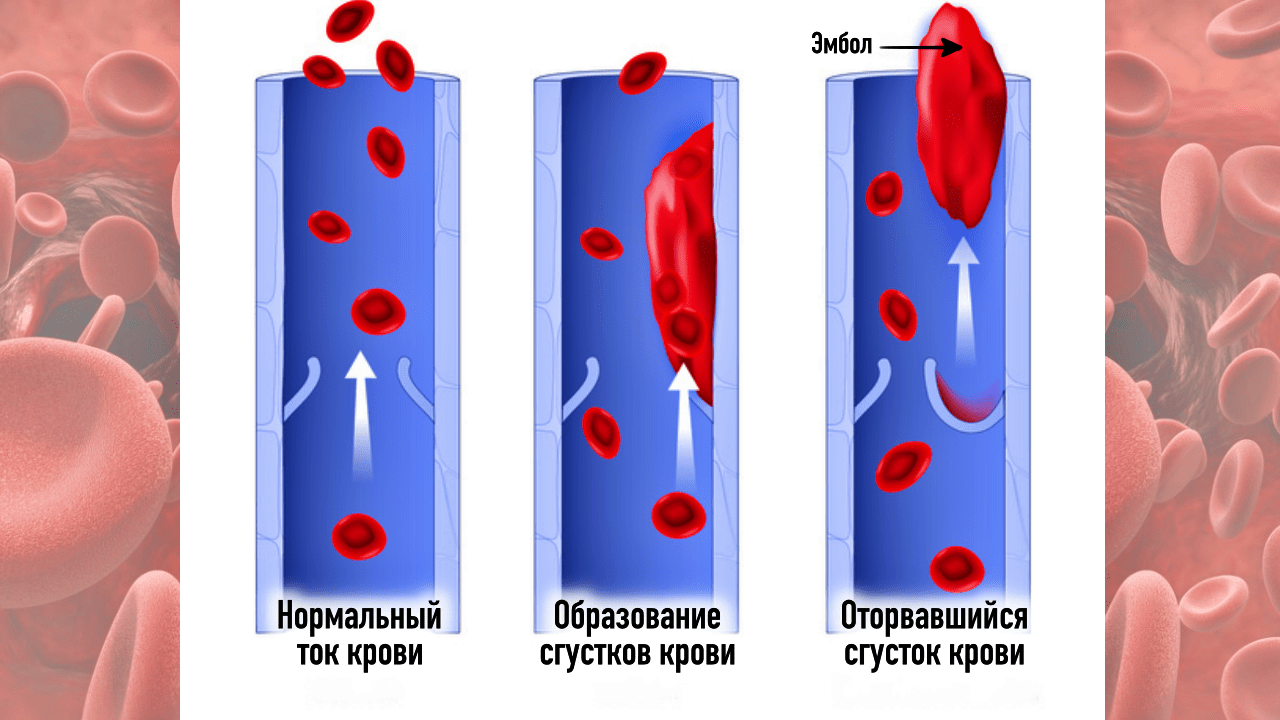
 Поскольку этот тип сгустка препятствует поступлению кислорода в жизненно важные органы, он может вызвать сильную боль и серьезные проблемы со здоровьем, такие как инсульт, сердечный приступ, сильная боль в животе и паралич.
Поскольку этот тип сгустка препятствует поступлению кислорода в жизненно важные органы, он может вызвать сильную боль и серьезные проблемы со здоровьем, такие как инсульт, сердечный приступ, сильная боль в животе и паралич.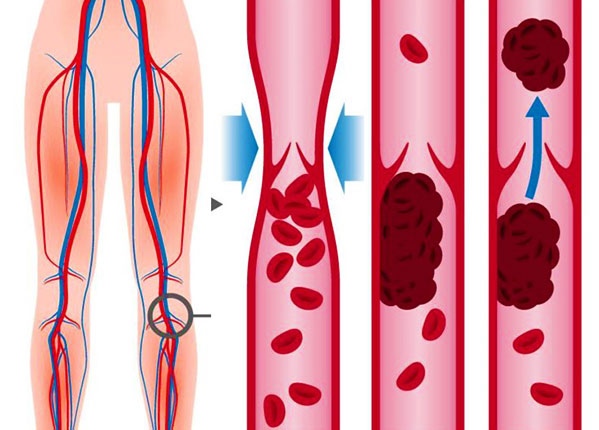


 Если у вас диагностирован тромб из глубоких вен, врач пропишет вам препараты, разжижающие кровь.
Если у вас диагностирован тромб из глубоких вен, врач пропишет вам препараты, разжижающие кровь. Ваши ноги все еще находятся под наркозом, потому что мышцы вашего тела временно парализованы. Кровоток в венах ног может стать очень медленным, что повысит вероятность образования тромба. Некоторые виды хирургических вмешательств (особенно операции на тазу или ногах) еще больше увеличивают риск ТГВ.
Ваши ноги все еще находятся под наркозом, потому что мышцы вашего тела временно парализованы. Кровоток в венах ног может стать очень медленным, что повысит вероятность образования тромба. Некоторые виды хирургических вмешательств (особенно операции на тазу или ногах) еще больше увеличивают риск ТГВ. Например, ТГВ может повредить выстилку вены.Итак, если у вас есть ТГВ, у вас повышенный риск иметь еще один в будущем. Некоторые состояния, такие как воспаление стенки вены (васкулит) и некоторые лекарства (например, некоторые химиотерапевтические препараты), могут повредить вену и увеличить риск ТГВ. Повреждение вены также может произойти при повреждении вены иглой. Это может произойти после лечения капельницей в больнице (когда в вену вводят трубку, чтобы в вас попадала жидкость). Потребители инъекционных наркотиков, таких как героин, также могут повредить свои вены, что делает ТГВ более распространенным явлением.Это особенно актуально, если они вводят запрещенные наркотики себе в ногу или пах.
Например, ТГВ может повредить выстилку вены.Итак, если у вас есть ТГВ, у вас повышенный риск иметь еще один в будущем. Некоторые состояния, такие как воспаление стенки вены (васкулит) и некоторые лекарства (например, некоторые химиотерапевтические препараты), могут повредить вену и увеличить риск ТГВ. Повреждение вены также может произойти при повреждении вены иглой. Это может произойти после лечения капельницей в больнице (когда в вену вводят трубку, чтобы в вас попадала жидкость). Потребители инъекционных наркотиков, таких как героин, также могут повредить свои вены, что делает ТГВ более распространенным явлением.Это особенно актуально, если они вводят запрещенные наркотики себе в ногу или пах. Некоторые редкие наследственные состояния также могут вызывать более быстрое свертывание крови, чем обычно.Примером наследственного заболевания крови, которое может вызвать ТГВ, является лейденская мутация фактора V. Вы более подвержены риску ТГВ, если у вас есть семейный анамнез ТГВ, то есть у близкого родственника, у которого он был.
Некоторые редкие наследственные состояния также могут вызывать более быстрое свертывание крови, чем обычно.Примером наследственного заболевания крови, которое может вызвать ТГВ, является лейденская мутация фактора V. Вы более подвержены риску ТГВ, если у вас есть семейный анамнез ТГВ, то есть у близкого родственника, у которого он был. К сожалению, тест может быть положительным в ряде других ситуаций, например, если вы недавно перенесли операцию или беременны. Таким образом, положительный тест не диагностирует ТГВ. Однако тест может указать, насколько вероятно, что у вас есть сгусток крови (сгусток может быть либо ТГВ, либо ТЭЛА), и может помочь решить, нужны ли дальнейшие тесты.
К сожалению, тест может быть положительным в ряде других ситуаций, например, если вы недавно перенесли операцию или беременны. Таким образом, положительный тест не диагностирует ТГВ. Однако тест может указать, насколько вероятно, что у вас есть сгусток крови (сгусток может быть либо ТГВ, либо ТЭЛА), и может помочь решить, нужны ли дальнейшие тесты.
 Это снижает давление в венах теленка и помогает предотвратить скопление крови и жидкости в икрах. Поднятый означает, что ваша ступня выше бедра, поэтому сила тяжести помогает кровотоку, возвращающемуся от икры. Самый простой способ поднять ногу — это откинуться на диване, положив ногу на подушку. Сидя на диване или в кресле, поставив ступни на подставку для ног или пуф, не удерживает ноги вверх — в этом положении ступни находятся значительно ниже бедер.
Это снижает давление в венах теленка и помогает предотвратить скопление крови и жидкости в икрах. Поднятый означает, что ваша ступня выше бедра, поэтому сила тяжести помогает кровотоку, возвращающемуся от икры. Самый простой способ поднять ногу — это откинуться на диване, положив ногу на подушку. Сидя на диване или в кресле, поставив ступни на подставку для ног или пуф, не удерживает ноги вверх — в этом положении ступни находятся значительно ниже бедер. Пока неизвестно, снижает ли это вероятность развития ПЭ или другого ТГВ.
Пока неизвестно, снижает ли это вероятность развития ПЭ или другого ТГВ. Это называется профилактикой. Эноксапарин и далтепарин — наиболее распространенные типы гепарина, назначаемые для профилактики образования тромбов.Новое лекарство, фондапаринукс натрия, также можно вводить в виде инъекций в некоторых случаях для предотвращения ТГВ у хирургических пациентов или неподвижных пациентов в больнице.
Это называется профилактикой. Эноксапарин и далтепарин — наиболее распространенные типы гепарина, назначаемые для профилактики образования тромбов.Новое лекарство, фондапаринукс натрия, также можно вводить в виде инъекций в некоторых случаях для предотвращения ТГВ у хирургических пациентов или неподвижных пациентов в больнице. Попытайтесь тренировать икроножные мышцы, сидя на сиденье. (Вы можете сделать это, обогнув лодыжки, приняв позу «на цыпочках» и оторвав пальцы ног от пола, при этом удерживая пятки на земле.) Вам следует стремиться к тому, чтобы оставаться гидратированным и избегать употребления алкоголя и снотворных. См. Дополнительную информацию в отдельной брошюре «Предотвращение ТГВ во время путешествий». Если у вас ранее был ТГВ, вам следует проконсультироваться с врачом перед тем, как отправиться в длительное путешествие или полететь.
Попытайтесь тренировать икроножные мышцы, сидя на сиденье. (Вы можете сделать это, обогнув лодыжки, приняв позу «на цыпочках» и оторвав пальцы ног от пола, при этом удерживая пятки на земле.) Вам следует стремиться к тому, чтобы оставаться гидратированным и избегать употребления алкоголя и снотворных. См. Дополнительную информацию в отдельной брошюре «Предотвращение ТГВ во время путешествий». Если у вас ранее был ТГВ, вам следует проконсультироваться с врачом перед тем, как отправиться в длительное путешествие или полететь. .
.