Если пульс повышен: Чем опасен высокий пульс и как снизить его в домашних условиях?
Научно-популярные статьи – полезная информация на сайте ЛИТЕХ
Анализ крови при тахикардии
Тахикардией называют увеличение числа сердечных сокращений. Само по себе это состояние не является отдельным заболеванием и при определенных условиях может наблюдаться у каждого человека. Однако в ряде случаев усиленное сердцебиение и частый пульс свидетельствуют о болезни сердечно-сосудистой и других систем организма. Анализ крови при тахикардии входит в число базовых исследований и позволяет установить возможную причину нарушений.
Патологическая тахикардия опасна для здоровья и развивается под воздействием:
• врожденных аномалий,
• инфекций,
• болезней сердца,
• травм и отравлений,
• шока,
• значительной кровопотери,
• поражении ядра блуждающего нерва,
• анемии,
• гипертиреоза,
• нейроциркуляторной астении,
• опухоли надпочечников — феохромоцитомы.
Чтобы выявить причину увеличения числа сердечных сокращений, следует обратиться к кардиологу или терапевту. В рамках стандартного обследования при тахикардии врачи назначают сдать анализ крови:
• на гормоны щитовидной железы — для диагностики эндокринных нарушений.
При подозрении на феохромоцитому пациента направляют на анализ мочи на наличие продуктов распада адреналина. Полученные данные помогут поставить верный диагноз и назначить эффективное лечение.
Диагностика в «Литех»
Сеть лабораторий «Литех» предлагает широкий спектр анализов крови и мочи при тахикардии. Доступы любые исследования:
• общеклинические — для оценки основных диагностических показателей,
• гормональные — включают определение уровня тироксина, трийодтиронина и других гормонов щитовидной железы.
Чтобы результаты лабораторных тестов оказались достоверными, соблюдайте определенные правила:
• непосредственно перед забором биоматериала избегайте физических нагрузок и волнения.

Результатов не придется долго ждать — большинство исследований занимают не более 1 рабочего дня.
Если в Вашей семье уже встречались заболевания сердечно-сосудистой и эндокринной систем, важно установить, есть ли наследственная предрасположенность к тем или иным болезным. Самый простой способ сделать это — заказать мужской или женский генетический паспорт здоровья. Оформление документа займет 28 рабочих дней. В стоимость услуги входят:
• забор крови на анализ,
• выделение молекул ДНК и изучение полиморфизмов генов,
• профессиональное заключение генетика, кандидата медицинских наук.
Повышенная частота сердечных сокращений с течением времени связана со значительным риском смерти
Повышенная частота сердечных сокращений в покое, которая развивается или сохраняется во время наблюдения, связана со значительно повышенным риском смерти, будь то от болезней сердца или других причин, считают исследователи из Института сердца Рональда О.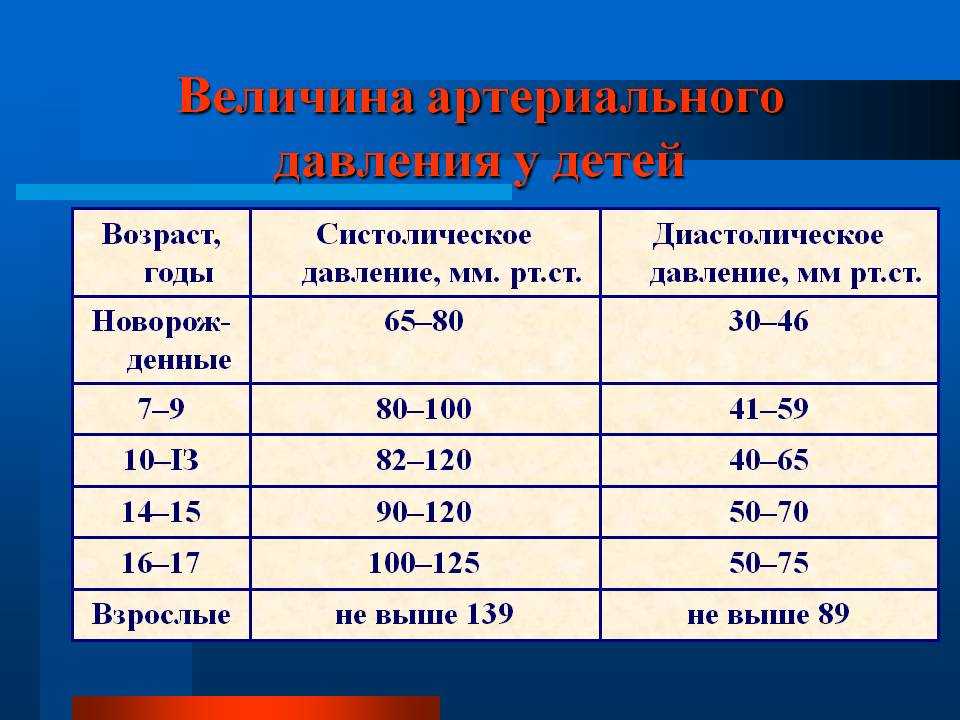 Перельмана в Нью-Йоркской пресвитерианской больнице / Медицинском центре Вейла Корнелла. обнаружили результаты изучения более чем 9000 пациентов.
Перельмана в Нью-Йоркской пресвитерианской больнице / Медицинском центре Вейла Корнелла. обнаружили результаты изучения более чем 9000 пациентов.
Выводы, опубликованные 2 июля в онлайн-журнале European Heart Journal, показывают, что отслеживание частоты сердечных сокращений с течением времени может обеспечить очень простой и важный маркер проблем со здоровьем, которые могут стать смертельными, но которые также можно предотвратить с помощью диагностики и лечения.
«Определить частоту сердечных сокращений легко и недорого, и на самом деле это обычно делается в кабинете врача. Но это исследование предполагает, что врачам необходимо отслеживать закономерности в течение нескольких лет, а не просто рассматривать отдельные показания», — говорит руководитель исследования. Исследователь, доктор Питер Окин, известный кардиолог из Института сердца имени Рональда О. Перельмана Нью-Йоркского пресвитерианского общества/Вейл Корнелл и профессор медицины отделения кардиологии Медицинского колледжа Вейл Корнелл.
«Основываясь на этом исследовании, мы считаем, что повышенная частота сердечных сокращений, наблюдаемая в течение ряда лет, вызывает беспокойство, а это означает, что эти пациенты нуждаются в дальнейшем обследовании, чтобы выяснить, что может быть причиной высокой частоты сердечных сокращений», — говорит он.
В своем исследовании исследователи обнаружили, что частота сердечных сокращений 84 удара в минуту или выше, которая либо развивалась, либо сохранялась у пациентов в течение среднего пятилетнего периода исследования, была связана с 55-процентным увеличением риска сердечно-сосудистой смерти и 79-процентным повышением риска смерти от сердечно-сосудистых заболеваний. повышенный риск смерти от всех причин. Хотя у участников была гипертония, ученые сделали поправку на этот факт, а также на другие факторы риска сердечно-сосудистых заболеваний. Здоровый пульс составляет от 60 до 80 ударов в минуту.
Даже постепенное увеличение частоты сердечных сокращений было связано с повышенным риском смерти. Например, каждые дополнительные 10 ударов в минуту выше нормального пульса в состоянии покоя были связаны с увеличением риска смерти от сердечно-сосудистых заболеваний на 16 процентов и повышением риска смерти от всех причин на 25 процентов.
Например, каждые дополнительные 10 ударов в минуту выше нормального пульса в состоянии покоя были связаны с увеличением риска смерти от сердечно-сосудистых заболеваний на 16 процентов и повышением риска смерти от всех причин на 25 процентов.
По словам доктора Окин, это одно из немногих исследований, в которых изучались изменения частоты сердечных сокращений с течением времени. Идея состоит в том, что, поскольку частота сердечных сокращений может увеличиваться или уменьшаться с течением времени в ответ на изменения в состоянии человека или реакцию на лечение, прогностическая ценность одного измерения частоты сердечных сокращений менее ценна, чем измерения с течением времени.
«Частоты сердечных сокращений могут меняться изо дня в день и из года в год», — говорит он. «Это похоже на повышенную температуру тела в один день, которая проходит на следующий. Что-то вызвало лихорадку, но она прошла, возможно, с помощью лечения. Частота сердечных сокращений остается неизменной в течение более длительного периода времени.
Например, высокая частота сердечных сокращений, среди прочего, является маркером повышенной активности симпатической нервной системы, что само по себе связано с усилением ишемии сердца, а также связано с развитием атеросклероза и предрасположенностью к аритмиям.
Это исследование является субанализом исследования LIFE (вмешательство лозартана для конечной точки), которое уже завершено. В нем приняли участие 9 193 пациента из Скандинавии и США для тестирования двух разных препаратов (лозартан и атенолол) для лечения гипертонии. Среди других переменных у этих пациентов регулярно измеряли частоту сердечных сокращений.
В этом исследовании ученые разделили 9 190 пациентов на две группы: тех, у кого частота сердечных сокращений была 84 или выше в минуту, и тех, у кого частота сердечных сокращений была меньше. Эта цифра была выбрана потому, что в других исследованиях предполагалось, что она связана с риском смертности.
Спустя в среднем почти пять лет умерло 814 пациентов (8,9%), из них 438 (4,8%) от сердечно-сосудистых заболеваний. После поправки на возможные эффекты рандомизированного лечения и на все другие факторы риска (такие как возраст, пол, раса, диабет, сердечно-сосудистые заболевания в анамнезе и т. смерть.
После поправки на возможные эффекты рандомизированного лечения и на все другие факторы риска (такие как возраст, пол, раса, диабет, сердечно-сосудистые заболевания в анамнезе и т. смерть.
Пациенты умерли по разным причинам, но, учитывая все факторы, «частота сердечных сокращений остается важным предиктором повышенной смертности», — говорит доктор Окин. «В дополнение к высокому кровяному давлению это исследование показало, что изменение частоты сердечных сокращений с течением времени является очень важным предиктором смертности».
На сегодняшний день в Соединенных Штатах не одобрено ни одно лекарство, которое могло бы снизить частоту сердечных сокращений без побочных эффектов, хотя препарат (ивабрадин) проходит испытания, говорит он. Также было показано, что упражнения и диета снижают частоту сердечных сокращений.
Старший автор исследования — доктор Ричард Б. Деверо, директор лаборатории эхокардиографии для взрослых в NewYork-Presbyterian/Weill Cornell и профессор медицины в Медицинском колледже Weill Cornell. Дополнительные соавторы включают Drs. Сверре Э. Кьелдсен из Университета Осло, Норвегия, и Медицинского центра Мичиганского университета, Анн-Арбор; Стево Джулиус из Медицинского центра Мичиганского университета, Анн-Арбор; Дарси А. Хилл из Merck Research Laboratories, Вест-Пойнт, Пенсильвания; Бьорн Далёф из Университетской больницы Сальгренска, Эстра Гетеборг, Швеция; и Джонатан М. Эдельман из Merck & Co., Inc., Северный Уэльс, Пенсильвания.
Дополнительные соавторы включают Drs. Сверре Э. Кьелдсен из Университета Осло, Норвегия, и Медицинского центра Мичиганского университета, Анн-Арбор; Стево Джулиус из Медицинского центра Мичиганского университета, Анн-Арбор; Дарси А. Хилл из Merck Research Laboratories, Вест-Пойнт, Пенсильвания; Бьорн Далёф из Университетской больницы Сальгренска, Эстра Гетеборг, Швеция; и Джонатан М. Эдельман из Merck & Co., Inc., Северный Уэльс, Пенсильвания.
Исследование финансировалось компанией Merck & Co., Inc. Медицинский колледж Вейла Корнелла, д-р Питер Окин и д-р Ричард Деверо получили грантовую поддержку от Merck, а д-р Деверо является платным консультантом компании. Кроме того, д-р Деверо работал консультантом в Novartis и Sanofi-Aventis.
Для получения дополнительной информации пациенты могут позвонить по телефону 866-NYP-NEWS.
Институт сердца имени Рональда О. Перельмана в Нью-Йорке, пресвитерианской церкви / Вейл Корнелл
Институт сердца имени Рональда О.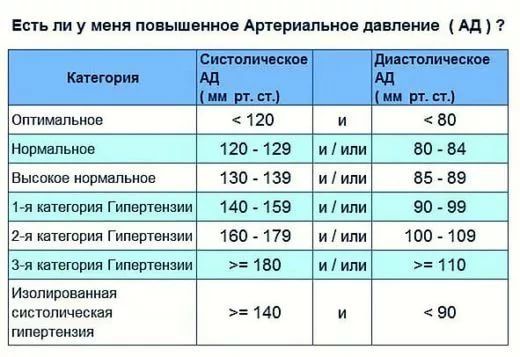 Перельмана Нью-Йоркской пресвитерианской больницы/Медицинский центр Вейла Корнелла функционирует как «медицинская городская площадь» с удобным для пациентов приемным центром и центром регистрации клинических испытаний. Институт расширяет опыт больницы в области кардиологической помощи и объединяет все кардиологические службы, от лечения опасных для жизни аритмий до сложных заболеваний коронарных артерий. Он также фокусируется на трансляционных и клинических исследованиях, направленных на новые способы диагностики и лечения пациентов с сердечными заболеваниями. Новые лаборатории интервенционной кардиологии позволяют врачам продолжать совершенствовать минимально инвазивные процедуры, которые обеспечивают более быстрое выздоровление и более короткое пребывание пациентов в больнице.
Перельмана Нью-Йоркской пресвитерианской больницы/Медицинский центр Вейла Корнелла функционирует как «медицинская городская площадь» с удобным для пациентов приемным центром и центром регистрации клинических испытаний. Институт расширяет опыт больницы в области кардиологической помощи и объединяет все кардиологические службы, от лечения опасных для жизни аритмий до сложных заболеваний коронарных артерий. Он также фокусируется на трансляционных и клинических исследованиях, направленных на новые способы диагностики и лечения пациентов с сердечными заболеваниями. Новые лаборатории интервенционной кардиологии позволяют врачам продолжать совершенствовать минимально инвазивные процедуры, которые обеспечивают более быстрое выздоровление и более короткое пребывание пациентов в больнице.
Пресвитерианская больница Нью-Йорка/Медицинский центр Weill Cornell
NewYork-Presbyterian Hospital/Weill Cornell Medical Center, расположенный в Нью-Йорке, является одним из ведущих академических медицинских центров в мире, в состав которого входят учебная больница NewYork-Presbyterian и Медицинский колледж Weill Cornell, медицинская школа Корнельского университета. NewYork-Presbyterian/Weill Cornell предоставляет самую современную стационарную, амбулаторную и профилактическую помощь во всех областях медицины и стремится к совершенству в уходе за пациентами, образовании, исследованиях и общественных работах. Врачи-ученые Weill Cornell добились многих достижений в области медицины, в том числе разработки теста Папаниколау для выявления рака шейки матки; синтез пенициллина; первая успешная беременность и роды с биопсией эмбриона в США; первое клиническое испытание генной терапии болезни Паркинсона; первое указание на критическую роль костного мозга в росте опухоли; и, совсем недавно, первое в мире успешное использование глубокой стимуляции мозга для лечения пациента с травмой головного мозга, находящегося в минимальном сознании. Нью-Йорк-Пресвитерианская больница также включает Нью-Йорк-Пресвитерианскую больницу / Медицинский центр Колумбийского университета, Нью-Йорк-Пресвитерианскую больницу / Детскую больницу Морган Стэнли, Нью-Йорк-Пресвитерианскую больницу / Вестчестерское отделение и Нью-Йорк-Пресвитерианскую больницу / Больницу Аллена.
NewYork-Presbyterian/Weill Cornell предоставляет самую современную стационарную, амбулаторную и профилактическую помощь во всех областях медицины и стремится к совершенству в уходе за пациентами, образовании, исследованиях и общественных работах. Врачи-ученые Weill Cornell добились многих достижений в области медицины, в том числе разработки теста Папаниколау для выявления рака шейки матки; синтез пенициллина; первая успешная беременность и роды с биопсией эмбриона в США; первое клиническое испытание генной терапии болезни Паркинсона; первое указание на критическую роль костного мозга в росте опухоли; и, совсем недавно, первое в мире успешное использование глубокой стимуляции мозга для лечения пациента с травмой головного мозга, находящегося в минимальном сознании. Нью-Йорк-Пресвитерианская больница также включает Нью-Йорк-Пресвитерианскую больницу / Медицинский центр Колумбийского университета, Нью-Йорк-Пресвитерианскую больницу / Детскую больницу Морган Стэнли, Нью-Йорк-Пресвитерианскую больницу / Вестчестерское отделение и Нью-Йорк-Пресвитерианскую больницу / Больницу Аллена. NewYork-Presbyterian — больница № 1 в столичном регионе Нью-Йорка, которая неизменно входит в число лучших академических медицинских учреждений страны, согласно данным US News & World Report. Медицинский колледж Weill Cornell является первым медицинским колледжем США, предлагающим медицинское образование за границей, и поддерживает сильное глобальное присутствие в Австрии, Бразилии, Гаити, Танзании, Турции и Катаре. Для получения дополнительной информации посетите сайты www.nyp.org и www.med.cornell.edu.
NewYork-Presbyterian — больница № 1 в столичном регионе Нью-Йорка, которая неизменно входит в число лучших академических медицинских учреждений страны, согласно данным US News & World Report. Медицинский колледж Weill Cornell является первым медицинским колледжем США, предлагающим медицинское образование за границей, и поддерживает сильное глобальное присутствие в Австрии, Бразилии, Гаити, Танзании, Турции и Катаре. Для получения дополнительной информации посетите сайты www.nyp.org и www.med.cornell.edu.
Тахикардия – Уход за сердцем для вас.
Аритмия — это изменение ритма сердцебиения. Когда сердце бьется слишком быстро, это называется тахикардией. Когда он бьется слишком медленно, это называется брадикардией. Аритмия также может означать, что ваше сердце бьется нерегулярно (пропускает удары или имеет дополнительный удар).
Тахикардия
Тахикардия — это аномально быстрое сердцебиение, определяемое как частота сердечных сокращений в состоянии покоя более 100 ударов в минуту.
Существует три типа тахикардии, каждый из которых имеет свои специфические симптомы/причины.
Синусовая тахикардия
Синусовая тахикардия возникает из-за быстрой активации синоатриального (синусового) узла, который является естественным водителем ритма сердца. У человека с синусовой тахикардией частота сердечных сокращений быстро увеличивается при минимальной физической нагрузке; учащенное сердцебиение может сопровождаться симптомами сердцебиения, утомляемости и непереносимости физической нагрузки. Синусовая тахикардия не связана с аномальной электрической картиной на электрокардиограмме. Синусовой тахикардией может страдать любой, но чаще всего она наблюдается у молодых женщин в возрасте от 20 до 30 лет. В дополнение к наиболее заметным симптомам сердцебиения, усталости и непереносимости физической нагрузки, синусовая тахикардия также может быть связана с падением артериального давления при вставании, нечеткостью зрения, головокружением, покалыванием, одышкой и потливостью.
Пароксизмальная предсердная тахикардия
Подобно синусовой тахикардии, пароксизмальная предсердная тахикардия проявляется приступами учащенного регулярного сердцебиения, но в случае пароксизмальной предсердной тахикардии (иногда называемой ПАТ) учащенное сердцебиение возникает в другом месте предсердия или верхней камере сердца, а не в синоатриальном (синусовом) узле. Пароксизмальная предсердная тахикардия возникает и заканчивается внезапно. Частота сердечных сокращений обычно составляет от 160 до 200 ударов в минуту. Это может произойти без каких-либо сердечных заболеваний. Обычно это больше раздражает, чем опасно, и вызывается преждевременным сокращением предсердий, которое посылает импульс по аномальному электрическому пути к желудочкам. Другие причины связаны с тревогой, приемом стимуляторов, повышенной активностью щитовидной железы, а у некоторых женщин — с началом менструации. Другие симптомы включают головокружение, боль в груди, сердцебиение, тревогу, потливость и одышку.
Желудочковая тахикардия
Желудочковая тахикардия представляет собой аномальный сердечный ритм, который является быстрым, регулярным и возникает в области желудочка, нижней камеры сердца. Желудочковые тахикардии чаще всего связаны с сердечными приступами или рубцеванием сердечной мышцы от предыдущих сердечных приступов и опасны для жизни. Может возникать при отсутствии явных заболеваний сердца, но чаще развивается как раннее или позднее осложнение инфаркта, на фоне общего ослабления слуха (так называемая кардиомиопатия), порока сердца с поражением сердечных клапанов, воспаления сердечной мышцы и после операций на сердце. Желудочковая тахикардия также может быть вызвана приемом антиаритмических препаратов (нежелательный эффект) или изменением химического состава крови (например, низким уровнем калия), изменением pH (кислотно-щелочного состояния) или недостаточной оксигенацией.
Опасность тахикардии
Тахикардия опасна по двум причинам. Во-первых, когда сердце бьется слишком быстро, оно работает неэффективно (поскольку желудочки не успевают полностью наполниться), вызывая снижение кровотока и артериального давления. Во-вторых, это увеличивает работу сердца, заставляя его требовать больше кислорода, а также уменьшая приток крови к сердечной мышечной ткани, увеличивая риск ишемии и, как следствие, инфаркта. Диагноз
Во-вторых, это увеличивает работу сердца, заставляя его требовать больше кислорода, а также уменьшая приток крови к сердечной мышечной ткани, увеличивая риск ишемии и, как следствие, инфаркта. Диагноз
Правильная диагностика очень важна, поскольку тяжесть тахикардии сильно варьируется. Тщательное описание эпизода поможет врачу.
Симптомы включают:
- Ощущение сердцебиения (сердцебиение)
- Предобморочное состояние или головокружение, Обморок, Одышка
- Дискомфорт в груди (стенокардия)
Примечание. Симптомы могут внезапно начаться и прекратиться. В некоторых случаях симптомы отсутствуют.
Диагностика не всегда проста, потому что к моменту обращения пациента к врачу заболевание обычно проходит.
В дополнение к вышеуказанным симптомам может возникнуть тахикардия, приводящая к потере сознания. Желудочковая тахикардия является потенциально летальной аритмией и может привести к отсутствию пульса. Если учащенное сердцебиение все еще происходит, электрокардиограф покажет это состояние. Если событие закончилось, врачи часто рекомендуют период амбулаторного электрокардиографического мониторинга (так называемый холтеровский мониторинг) для подтверждения диагноза. Также могут быть выполнены внутрисердечное электрофизиологическое исследование или биохимический анализ крови и другие тесты.
Если событие закончилось, врачи часто рекомендуют период амбулаторного электрокардиографического мониторинга (так называемый холтеровский мониторинг) для подтверждения диагноза. Также могут быть выполнены внутрисердечное электрофизиологическое исследование или биохимический анализ крови и другие тесты.
Лечение
Лечение зависит от симптомов, ситуации и основного заболевания сердца. В случаях тахикардии, не угрожающей жизни, лечение может не потребоваться.
Желудочковая тахикардия может стать неотложной ситуацией и может потребовать сердечно-легочной реанимации, электрической дефибрилляции или кардиоверсии (электрошок) или внутривенного введения антиаритмических препаратов.
Неэкстренная помощь может осуществляться несколькими путями. Электрофизиолог может порекомендовать один из трех вариантов:
Лекарства Иногда кардиолог или электрофизиолог могут назначить пероральные антиаритмические препараты. Однако такие лекарства могут иметь побочные эффекты, и их использование в настоящее время сокращается в пользу других методов лечения. Врач может по-прежнему назначать эти лекарства для использования в дополнение к другим процедурам.
Врач может по-прежнему назначать эти лекарства для использования в дополнение к другим процедурам.
Имплантируемый кардиовертер-дефибриллятор (ИКД) Имплантируемый кардиовертер-дефибриллятор представляет собой небольшое устройство размером с пейджер, которое имплантируется под кожу грудной клетки. Он контролирует сердце и, если обнаруживает аномальное биение, наносит небольшой разряд, который восстанавливает нормальный ритм, прерывая или прерывая учащенное сердцебиение.
Катетерная абляция После тестов электрофизиолог может определить, является ли тахикардия причиной тахикардии в определенной части сердца. Если это так, электрофизиолог может решить, что лучшим вариантом является использование тепла или холода для разрушения небольших участков сердечной мышцы, которые вызывают аномальные электрические сигналы, вызывающие учащенный или нерегулярный сердечный ритм. Тепло или холод доставляются через катетеры, которые проходят через вены или артерии к сердцу. Абляция может устранить или уменьшить частоту нарушений сердечного ритма.
