Что делать сердцебиение низкое: Брадикардия сердца – причины, симптомы и лечение в ФНКЦ ФМБА России
Предупреждающие признаки и симптомы — Healthy-Heart.org
Боль или ощущение дискомфорта в груди
Боль в груди — один из важнейших признаков инфаркта.
Боль в груди — один из главных предупреждающих признаков инфаркта. Боль может длиться всего несколько минут или дольше. Как правило, боль ощущается как тяжесть или сдавливание в груди, но также может проявляться как ощущение дискомфорта или жжения в груди. Боль преимущественно сосредоточена по центру грудной клетки. Она может сопровождаться холодным потом и тошнотой. Боль может распространяться на другие участки верхней части тела — например, руки (чаще левую, чем правую), спину и даже челюсть.
Если боль в груди длится более 10 минут, немедленно вызовите скорую помощь.
Не отправляйтесь в больницу самостоятельно, так как ближайшая больница может быть не оборудована для лечения инфаркта в любое время суток.
Предупреждающие признаки и симптомы учащенного сердцебиения и обморока
Что делать при учащенном сердцебиении или обмороке
Учащенное сердцебиение
Учащенное сердцебиение — это ощущение того, что сердце бьется нерегулярно, быстрее, чем обычно, или колотится в груди, и вы более отчетливо чувствуете работу своего сердца, чем обычно. Приступ учащенного сердцебиения обычно длится несколько секунд или минут, но может длиться и дольше. Сердце может пропустить несколько ударов, но это нормально, и чаще всего остается незамеченным.
Приступ учащенного сердцебиения обычно длится несколько секунд или минут, но может длиться и дольше. Сердце может пропустить несколько ударов, но это нормально, и чаще всего остается незамеченным.
В большинстве случае учащенное сердцебиение безвредно. Дело в том, что в состоянии стресса мы просто сильнее чувствуем, как бьется наше сердце. «Виновниками» (триггерами) учащенного сердцебиения могут быть кофеин, курение, алкоголь и наркотики. Среди других причин — гормональные изменения, сильные эмоции, физическое напряжение и прием некоторых лекарств.
Уменьшение или прекращение воздействия триггера должно способствовать нормализации сердцебиения, но если вы считаете, что учащенное сердцебиение вызвано приемом лекарства, обратитесь к врачу, прежде чем прекращать его прием. Также обратитесь за консультацией к врачу, если учащенное сердцебиение не проходит, еще более учащается или сопровождается другими симптомами, например, головокружением.
Обморок
В медицине обморок также известен как синкопе или синкопальное состояние. Это временная потеря сознания, в результате которой человек обычно теряет равновесие и падает. Самая распространенная причина обмороков — низкое кровяное давление, от которого часто страдают девочки-подростки и молодые женщины. В некоторых случаях обмороку и потере сознания на несколько секунд предшествуют симптомы-предвестники, например, головокружение, тошнота или слабость.
Это временная потеря сознания, в результате которой человек обычно теряет равновесие и падает. Самая распространенная причина обмороков — низкое кровяное давление, от которого часто страдают девочки-подростки и молодые женщины. В некоторых случаях обмороку и потере сознания на несколько секунд предшествуют симптомы-предвестники, например, головокружение, тошнота или слабость.
Если вы чувствуете подступающий обморок, присядьте или прилягте, чтобы артериальное давление нормализовалось. Если вы все же упали в обморок, посетите врача, чтобы узнать, не вызван ли он другими причинами: нарушением сердечного ритма, сужением кровеносных сосудов, клапанным пороком сердца или другими заболеваниями.
Что делать при головокружении
Головокружение может быть серьезным симптомом болезней сердца.
Головокружение — один из тревожных признаков, который может быть предвестником сердечного приступа, аритмии, потери сознания. Предобморочное состояние — довольно распространенное и неприятное ощущение, которое часто сопровождается головокружением. Головокружение может быть вызвано многими причинами и не всегда связано с нарушением работы сердца. Например, головокружение может быть вызвано временным падением кровяного давления или уровня сахара в крови.
Головокружение может быть вызвано многими причинами и не всегда связано с нарушением работы сердца. Например, головокружение может быть вызвано временным падением кровяного давления или уровня сахара в крови.
Если вы чувствуете головокружение, присядьте, выпейте воды и по возможности съешьте что-то сладкое. Если через нескольких минут ваше состояние не улучшится, если вы также почувствуете учащенное сердцебиение или у вас появятся другие предупреждающие признаки инфаркта миокарда (например, боль или дискомфорт в грудной клетке), обратитесь за медицинской помощью.
Что нужно знать о тошноте
Сердечный приступ (инфаркт) может сопровождаться тошнотой и рвотой.
Тошнота — распространенный симптом инфаркта. Если у вас уже был инфаркт или вы находитесь в группе риска (например, если у вас диабет, избыточный вес или вы курите), помните, что тошнота и рвота могут быть предупреждающими симптомами сердечного приступа.
Немедленно обратитесь к врачу, если вы испытываете тошноту и другие симптомы инфаркта, например, боль в груди.
Что нужно знать об одышке
Одышка — типичный симптом инфаркта
Одышка — это ощущение нехватки воздуха или затрудненности дыхания. Одышка часто возникает внезапно во время физической активности, но также может возникать в состоянии покоя. Одышка может быть вызвана рядом причин, но важно сообщить врачу или кардиологу о приступах одышки, даже если они возникают только во время физической активности.
Немедленно обратитесь к врачу, если у вас возникла одышка и другие симптомы инфаркта, например, боль или ощущение сдавленности в груди.
Первая помощь при сердечном приступе (Статья)
О чем говорит статистика?
Ежегодно в России примерно у 570 000 человек развивается сердечный приступ и около 340 000 человек погибает от него, т.е. около 60%. Причем в подавляющем количестве случаев это происходит до контакта с медицинским работником, до вызова врача или скорой медицинской помощи.
Сердечный приступ провоцируют курение, прием алкоголя, стрессы, чрезмерная физическая нагрузка, пренебрежение эффективными методами лечения. Вероятность смерти от сердечного приступа можно существенно снизить, если стараться избегать разрушительного воздействия приведенных факторов риска.
Что такое сердечный приступ?
Сердечный приступ – тяжелое состояние, чаще всего развивающееся в ответ на внезапный недостаток кровоснабжения сердечной мышцы. Если возобновления достаточного кровотока не возникает в ближайшие 20 – 40 минут, то происходит отмирание, гибель наиболее уязвимых участков мышцы сердца, а это в медицине называется инфарктом миокарда. Поэтому начало сердечного приступа свыше 10-15 минут следует расценивать, как предынфарктное состояние.
Предвестники сердечного приступа
(предынфарктного состояния)
— впервые возникшие боли в области сердца;
— учащение и удлинение приступов болей;
— изменяется интенсивность сердечной боли: она становится более интенсивной, жгучей, сжимающей;
— ранее принимаемое лечение становится менее эффективным;
— область распространения сердечных болей расширяется или она появляется на новых участках;
— снижается переносимость ранее доступных физических нагрузок;
— повышенная тревожность, волнение, дискомфорт, необъяснимая усталость.
Характерные признаки сердечного приступа
1) Болевая форма – внезапные сжимающие, жгучие, давящие интенсивные приступообразные до 3-5 минут боли за грудиной или в левой половине грудной клетки, могут отдавать в левую руку, под левую лопатку, иногда в левую половину шеи, в верхнюю часть живота.
2) Безболевая форма – внезапное чувство нехватки воздуха, одышка, перебои в работе сердца, резкая слабость, головокружение, однократная рвота. Эти симптомы проявляются отдельно или в различных комбинациях.
ПОМНИТЕ, что окончательный диагноз может поставить только врач!
Что делать при возникновении сердечного приступа?
Если появились вышеуказанные характерные признаки сердечного приступа даже слабой или умеренной интенсивности, которые держатся более 5 минут, не задумывайтесь, сразу вызывайте скорую медицинскую помощь.
Во время приступа категорически запрещается вставать, ходить, самостоятельно водить машину, курить, принимать алкоголь, не рекомендуется принимать пищу до особого распоряжения врача.
При возникновении сердечного приступа необходимо следовать инструкции полученной от лечащего врача или (если такой инструкции не было) действовать согласно следующему алгоритму:
1) Отметить время начала приступа.
2) Измерить артериальное давление, частоту сердечных сокращений и пульс.
3) Сесть (лучше в кресло с подлокотниками) или лечь в постель с приподнятым изголовьем.
4) Обеспечить поступление свежего воздуха (освободить шею, открыть окно).
5) Принять ацетилсалициловую кислоту (аспирин 0,25 г. ), таблетку разжевать и проглотить.
), таблетку разжевать и проглотить.
Нельзя принимать ацетилсалициловую кислоту (аспирин) при непереносимости его (аллергические реакции) и уже осуществленном приеме его в этот день, а также при явном обострении язвенной болезни желудка и двенадцатиперстной кишки.
6)
Если после приема нитроглицерина появилась резкая слабость, потливость, одышка, или сильная головная боль, то необходимо лечь, поднять ноги (на валик, подушку и т.п.), выпить один стакан воды и далее нитроглицерин не принимать.
Нельзя принимать нитроглицерин при низком артериальном давлении крови, резкой слабости, потливости, выраженной головной боли, головокружении, остром нарушении зрения, речи или координации движений.
7) Если боли полностью исчезли и состояние улучшилось после приема аспирина и 1 дозы нитроглицерина через 5 минут, ограничьте физические нагрузки, дальнейшее лечение согласуйте с лечащим врачом.
8) При сохранении боли свыше 10-15 минут необходимо второй раз принять нитроглицерин и срочно вызвать скорую помощь!
ВНИМАНИЕ! Если аспирин или нитроглицерин недоступны, а боли сохраняются более 5 минут – сразу вызывайте скорую помощь!
9) Если боли сохраняются и после приема второй дозы нитроглицерина через 10 минут, необходимо принять нитроглицерин в третий раз. Ждите скорую помощь.
Телефоны для вызова скорой медицинской помощи:
03 — на всей территории России
103 — мобильная сотовая связь
112 — единая служба экстренной помощи на территории России
Дополнительные телефонные номера в месте своего пребывания уточняйте заранее.
Для того, чтобы быстро и четко сообщить информацию диспетчеру, воспользуйтесь схемой текста вызова скорой помощи (приведена отдельной инструкцией на нашем сайте).
Как еще можно предотвратить сердечный приступ?
При наличии диагноза ИБС или при повышенном риске возникновения сердечного приступа необходимо иметь всегда при себе аспирин и нитроглицерин. Риск развития сердечного приступа значительно выше у курящих людей, при злоупотреблении алкоголем, избыточном уровне холестерина в крови, при стрессах, чрезмерной физической активности, при наличии ИБС, инфаркта миокарда у ближайших кровных родственников.
Кроме того, целесообразно, чтобы проживающие с вами родственники и окружающие вас люди овладевали элементарными навыками сердечно-легочной реанимации, определения частоты пульса и измерения артериального давления, были знакомы с данной инструкцией, имели возможность вызвать скорую медицинскую помощь.
Регулярно получайте консультации вашего лечащего врача-терапевта, врача-кардиолога, не допускайте пропусков в приеме назначенных препаратов, старайтесь выполнять в полном объеме все рекомендуемые профилактические рекомендации.
Заведите «Дневник контроля» своего состояния, в котором следует ежедневно отражать изменения артериального давления, частоты сердечных сокращений и пульса, время и продолжительность сердечных приступов, наименование и дозы принятых препаратов, изменения физической активности. Образец ведения такого дневника можно найти на нашем сайте в инструкции: «Как вести «Дневник контроля артериального давления»?» «Дневник контроля» показывайте врачу при очередной консультации для дальнейшей коррекции лечения и мер профилактики.
Информация подготовлена с использованием материалов официального сайта Всероссийского Научного Общества Кардиологов – www.cardiosite.ru.
Зав. кабинетом медицинской профилактики
кабинетом медицинской профилактики
С.В. Шабардина
Как это делать, преимущества и советы
Дыхание коробкой — это мощная, но простая техника релаксации, цель которой — вернуть дыхание к нормальному ритму после стресса. Это может помочь очистить разум, расслабить тело и улучшить концентрацию.
Коробочное дыхание, также известное как перезагрузка дыхания или дыхание по схеме «четыре квадрата», легко выполняется, быстро осваивается и может быть очень эффективным в стрессовых ситуациях.
Он состоит из четырех основных шагов, каждый из которых длится 4 секунды:
- вдох
- задержка дыхания
- выдох
- задержка дыхания
Люди, работающие в условиях стресса, такие как солдаты и полицейские, часто используют коробочное дыхание, когда их тело находится в режиме «бей или беги». Эта техника также актуальна для всех, кто заинтересован в повторном сосредоточении или улучшении своей концентрации.
В этой статье мы рассмотрим четыре простых шага, необходимых для изучения коробочного дыхания, и познакомимся с другими техниками глубокого дыхания.
Дыхание коробкой — это простая техника, которую человек может выполнять где угодно, в том числе за рабочим столом или в кафе. Это называется коробочным дыханием, чтобы побудить людей думать о коробке, когда они это делают.
Чтобы попробовать коробочное дыхание, человек должен:
- сесть, опершись спиной на удобный стул и поставить ноги на пол
- закрыть глаза и затем вдохнуть через нос, медленно считая до четырех, чувствуя воздух войти в их легкие
- задерживают дыхание, медленно считая до четырех, стараясь не зажать рот или нос.
- медленно выдыхайте в течение 4 секунд
- повторите шаги с 1 по 3 не менее трех раз
В идеале человек должен повторять три шага в течение 4 минут или до тех пор, пока не вернется спокойствие. Если техника покажется им сложной, они могут попробовать сосчитать до трех вместо четырех. Как только они привыкнут к этой технике, они могут считать до пяти или шести.
Как только они привыкнут к этой технике, они могут считать до пяти или шести.
Марк Дивайн — бывший командир морских котиков, который использует эту технику с 19 лет.87. В видео ниже он описывает, как использовать коробочное дыхание.
Перезагрузка дыхания или работа над тем, чтобы вывести дыхание из режима «сражайся или беги», полезно как для ума, так и для тела.
Бессознательное тело, или вегетативная нервная система, относится к функциям, которые осуществляются без каких-либо мыслей, например, к биению сердца или перевариванию пищи желудком. Эта система может находиться в состоянии «бей или беги» или «отдыхай и переваривай».
В режиме «бей или беги» тело чувствует угрозу и реагирует, чтобы помочь человеку сбежать или избежать опасной ситуации. Помимо прочего, организм выделяет гормоны адреналин и норадреналин. Они вызывают каскад реакций, в том числе учащение сердцебиения, учащение дыхания и повышение уровня сахара в крови.
Пребывание в таком состоянии стресса слишком долго или слишком часто имеет неблагоприятные последствия для здоровья. Физическое воздействие этого состояния может привести к износу каждой системы организма.
Длительный стресс может увеличить риск:
- высокого кровяного давления
- головных болей
- сердечных приступов
- инсульта
Способность сознательно регулировать дыхание позволяет организму выйти из состояния стресса и войти в состояние состояние спокойствия.
Чтобы помочь поддержать свое психическое благополучие и благополучие ваших близких в это трудное время, посетите наш специальный центр психического здоровья, чтобы узнать больше информации, подтвержденной исследованиями.
Дыхание ящиком может дать ряд преимуществ тем, кто его использует.
Марк Дивайн, создатель фитнес-программ SEALFIT и Unbeatable Mind, рассказал MNT о том, как эта техника помогла ему в стрессовые времена:
«Я использовал ее каждый день на тренировках SEAL… это помогло меня выпустили как почетного человека, [] выпускника № 1.
Теперь я использую его в каждой сложной ситуации и практикую ежедневно».
Ниже приведены четыре потенциальных преимущества дыхания ящиком, подтвержденные исследованиями:
Уменьшает симптомы физического стресса в организме
Исследования показывают, что методы глубокого дыхания значительно снижают выработку гормонов, связанных со стрессом, таких как кортизол.
В исследовании 2017 года участники показали более низкие уровни кортизола после глубокого дыхания, а также повышенный уровень внимания.
Дивайн также подчеркнул это. Он сказал: «Коробочное дыхание снимает избыточный стресс и дает вам удобный инструмент по требованию, чтобы избежать большего стресса, чем вы можете вынести».
Позитивно влияет на эмоции и психическое благополучие
Согласно исследованию 2017 года, дыхательные техники могут быть полезны для уменьшения беспокойства, депрессии и стресса.
Повышает ясность ума, энергию и концентрацию
Исследование, проведенное в 2014 году, показало, что дыхательные техники могут улучшить концентрацию и позитивный настрой.
Участники исследования также лучше справлялись с импульсами, связанными, например, с курением и другими формирующими привычки поведением.
Улучшает будущую реакцию на стресс
Исследования показывают, что коробочное дыхание может изменить чью-то реакцию на стресс в будущем.
В исследовании, проведенном в 2013 году, исследователи предположили, что практики релаксации, такие как медитация, глубокое дыхание и йога, могут изменить реакцию организма на стресс, изменив то, как включаются определенные гены.
Гены играют разные роли в организме. Исследование показало, что практика релаксации повышает активацию генов, связанных с энергией и инсулином, и снижает активацию генов, связанных с воспалением и стрессом.
Согласно исследованию, этот эффект возникает как при краткосрочном, так и при длительном применении этих методов. Тем не менее, эффект более значителен у долгосрочных пользователей.
«Как только кто-то ощутит физические, психологические и эмоциональные преимущества дыхания коробкой, он захочет делать это ежедневно».
– Mark Divine
Есть ряд шагов, которые человек может предпринять, чтобы облегчить дыхание в ящике. Человек может:
- найти тихое место, чтобы начать дышать коробкой
- положите одну руку на грудь, а другую на нижнюю часть живота может помочь
- попытайтесь почувствовать воздух и увидеть, куда он входит, при дыхании
- сосредоточиться на ощущении расширения в животе, но не заставляя мышцы вытолкнуть
- попытаться расслабить мышцы, а не напрягать их
Divine рекомендует человеку включить эту технику в свой распорядок дня. Он говорит, что его можно использовать вместе с другими упражнениями на внимательность.
«Я рекомендую начинать как минимум с 5 минут сразу после пробуждения или после прихода домой с работы перед входом в дверь. Его можно добавить к вашей практике медитации. Сначала сделайте коробочное дыхание, а потом оно погрузит вас в более глубокое ментальное состояние для медитации».
– Марк Дивайн
Он также считает, что «коробочное дыхание можно использовать для подготовки к стрессовому событию, например к речи, или для успокоения во время или после стрессового события».
Многие дыхательные техники классифицируются как диафрагмальное или глубокое дыхание. Коробочное дыхание является одним из самых простых в освоении и является отличной отправной точкой в методах дыхания.
Другие методы дыхания, обычно используемые для повышения бдительности, успокоения нервов и достижения спокойствия, включают:
- дыхание пранаямой
- альтернативное дыхание ноздрями
- медитативное дыхание
- дыхание Шаолинь Даньтянь
В то время как многие люди используют техники глубокого дыхания самостоятельно , доступно множество приложений, полезных для людей, которые только учатся выполнять управляемую медитацию и работу с дыханием.
Выучить коробочное дыхание может каждый, выполнив всего четыре шага. Это может добавить больше осознанности и расслабления в повседневную жизнь человека.
Это может добавить больше осознанности и расслабления в повседневную жизнь человека.
Коробочное дыхание — одна из многих дыхательных техник, которые могут быть полезны для снижения повседневного стресса. Исследования показывают непосредственные и долгосрочные преимущества, которые может обеспечить этот и другие методы.
Хотя необходимы дополнительные исследования, текущие исследования убедительны в своих доказательствах того, что коробочное дыхание является мощным инструментом в борьбе со стрессом, восстановлении концентрации и поощрении положительных эмоций и душевного состояния.
Прочитайте эту статью на испанском языке.
Кардиомиопатия: симптомы, лечение и причины
Кардиомиопатия — это заболевание, при котором происходит ослабление сердечной мышцы. Состояние мешает сердцу перекачивать кровь по всему телу.
По данным Центров по контролю и профилактике заболеваний (CDC), кардиомиопатия может возникать у 1 из 500 человек, но часто не диагностируется. Кардиомиопатия может развиться со временем, или у человека может быть заболевание с рождения.
Кардиомиопатия может развиться со временем, или у человека может быть заболевание с рождения.
Продолжайте читать, чтобы узнать больше о кардиомиопатии, включая ее симптомы, причины и лечение.
Существует несколько типов кардиомиопатии, в том числе следующие:
Расширенная
Поделиться на PinterestУ человека с кардиомиопатией может наблюдаться одышка и учащенное сердцебиение.Дилатационная кардиомиопатия является наиболее распространенной формой заболевания. Обычно это происходит у взрослых в возрасте от 20 до 60 лет.
Заболевание часто начинается в левом желудочке, но со временем может поражать и правый желудочек.
Дилатационная кардиомиопатия также может повлиять на структуру и функцию предсердий.
Гипертрофическая
Гипертрофическая кардиомиопатия — генетическое заболевание, при котором происходит аномальный рост волокон сердечной мышцы, приводящий к утолщению или «гипертрофии» этих волокон. Утолщение делает камеры сердца жесткими и влияет на кровоток. Это также может увеличить риск электрических нарушений, называемых аритмиями.
Это также может увеличить риск электрических нарушений, называемых аритмиями.
По данным Фонда детской кардиомиопатии, это вторая по распространенности форма кардиомиопатии у детей. Примерно у одной трети больных детей диагноз устанавливается в возрасте до 1 года.
Рестриктивная
Рестриктивная кардиомиопатия возникает, когда ткани желудочков становятся ригидными и не могут должным образом наполняться кровью. В конце концов, это может привести к сердечной недостаточности. Это чаще встречается у пожилых людей и может быть результатом инфильтративных состояний, связанных с накоплением аномальных веществ в тканях организма, таких как амилоидоз.
Аритмогенный
При аритмогенной кардиомиопатии фиброзная и жировая ткань замещает здоровые ткани правого желудочка, что может вызывать нарушение сердечного ритма. В некоторых случаях этот процесс может происходить и в левом желудочке.
По данным исследования, опубликованного в журнале Circulation Research , аритмогенная кардиомиопатия увеличивает риск внезапной сердечной смерти, особенно у молодых людей и спортсменов. Это наследственное генетическое заболевание.
Это наследственное генетическое заболевание.
Узнайте больше о некоторых других видах сердечных заболеваний здесь.
В некоторых случаях, обычно легких, симптомы кардиомиопатии отсутствуют.
Однако по мере прогрессирования заболевания у человека могут возникать следующие симптомы различной степени тяжести:
- утомляемость
- одышка
- отеки ног и лодыжек
- учащенное сердцебиение
- головокружение
- обмороки
Причина кардиомиопатии не всегда известна, но не всегда есть ясные факторы риска.
Например, состояния, которые приводят к воспалению или повреждению сердца, могут увеличить риск развития кардиомиопатии.
Сердечная недостаточность, которая может возникнуть в результате сердечного приступа или других состояний, также может вызывать кардиомиопатию.
Дополнительные факторы риска включают:
- семейный анамнез сердечно-сосудистых заболеваний, внезапную сердечную смерть или кардиомиопатию
- высокое кровяное давление
- ишемическую болезнь сердца сердце
- диабет
- расстройство, связанное с употреблением алкоголя
- у некоторых женщин может быть повышен риск кардиомиопатии после беременности
Врачи проведут медицинский осмотр и диагностические тесты для подтверждения кардиомиопатии.
Они, вероятно, будут использовать один или несколько из следующих диагностических тестов:
- Рентген грудной клетки: Рентген грудной клетки помогает определить, увеличилось ли сердце, что является признаком определенных заболеваний.
- Электрокардиограмма (ЭКГ): ЭКГ измеряет электрическую активность сердца, включая частоту его сокращений. Он также показывает, является ли сердечный ритм регулярным или ненормальным.
- Эхокардиограмма: Эхо использует звуковые волны для создания движущегося изображения сердца. Он показывает форму и размер сердца.
- Катетеризация сердца: Катетеризация проверяет кровоток через камеры сердца.
Целью лечения кардиомиопатии является контроль симптомов, замедление прогрессирования заболевания и предотвращение внезапной сердечной смерти. Тип лечения может зависеть от тяжести симптомов и формы кардиомиопатии.
Обычно лечение включает в себя следующие комбинации:
Изменение образа жизни
Изменение образа жизни может помочь уменьшить тяжесть состояний, которые могли привести к кардиомиопатии. Более здоровый образ жизни также может замедлить прогрессирование заболевания.
Более здоровый образ жизни также может замедлить прогрессирование заболевания.
Изменения образа жизни могут включать соблюдение здоровой диеты, которая включает ограничение потребления транс-жиров, насыщенных жиров, добавленного сахара и соли.
Прочитайте здесь о 16 продуктах для здорового сердца.
Управление стрессом, отказ от курения и сохранение физической активности также полезны для людей с кардиомиопатией.
Количество и интенсивность полезной физической активности могут варьироваться. Очень важно обсудить программы упражнений с врачом или другим медицинским работником, прежде чем начинать их.
Лекарства
Обычно лекарства являются частью плана лечения кардиомиопатии. Некоторые типы лекарств, которые могут назначать врачи, включают:
- Бета-блокаторы: Бета-блокаторы замедляют частоту сердечных сокращений, а это означает, что сердце должно работать менее интенсивно.
- Препараты для разжижения крови: Препараты для разжижения крови помогают снизить риск образования тромбов.

- Мочегонные средства: Мочегонные средства выводят лишнюю жидкость из организма. Эта жидкость может накапливаться, когда сердце работает неэффективно.
- Лекарства от артериального давления: Ингибиторы ангиотензинпревращающего фермента (АПФ), блокаторы рецепторов ангиотензина и ингибиторы рецепторов ангиотензина-неприлизина помогают снизить артериальное давление и прерывают работу рецепторов стресса, которые активируются у людей с кардиомиопатией.
- Антиаритмические препараты: Антиаритмические препараты — это лекарства, предотвращающие нарушение сердечного ритма.
Имплантированные устройства
Лечение также может включать различные типы имплантированных устройств. Конкретное устройство зависит от симптомов. Имплантированные устройства включают:
- Кардиостимулятор: После хирургической имплантации под кожу рядом с грудной клеткой кардиостимулятор подает электрические импульсы в сердце, заставляя его биться с нормальной частотой.

- Имплантируемый кардиовертер-дефибриллятор: Это устройство также наносит удар током в сердце при обнаружении аномального, потенциально нестабильного сердечного ритма. Электрический импульс возвращает сердечный ритм в норму.
- Вспомогательное устройство для левого желудочка (LVAD): LVAD помогает сердцу перекачивать кровь по всему телу. Когда кардиомиопатия серьезно ослабила сердце, это устройство полезно, пока человек ожидает трансплантации сердца.
- Устройство для сердечной ресинхронизации: Это имплантированное устройство помогает координировать сокращения левого и правого желудочков сердца для улучшения работы сердца.
Хирургия
При тяжелых симптомах возможно хирургическое вмешательство. Некоторые возможные хирургические процедуры при кардиомиопатии включают:
Септальная миэктомия
Эта операция лечит гипертрофическую кардиомиопатию с обструкцией кровотока. Он включает в себя удаление части перегородки, выступающей в левый желудочек. Удаление утолщенной ткани улучшает отток крови от сердца.
Он включает в себя удаление части перегородки, выступающей в левый желудочек. Удаление утолщенной ткани улучшает отток крови от сердца.
Трансплантация сердца
Людям с определенными формами кардиомиопатии с прогрессирующей сердечной недостаточностью может быть показана трансплантация сердца. Однако пересадка сердца — это обширный процесс, на который подходит не каждый.
Кардиомиопатия — серьезное заболевание, требующее лечения.
Без лечения заболевание может прогрессировать и стать опасным для жизни.
Любому человеку, у которого есть наследственная предрасположенность к кардиомиопатии или у которого наблюдается один или несколько симптомов этого заболевания, следует обратиться к врачу. Более ранняя диагностика может улучшить перспективы человека.
Кардиомиопатия – это заболевание, при котором происходит ослабление сердечной мышцы.
Существуют различные формы кардиомиопатии, включая наиболее распространенную дилатационную кардиомиопатию.

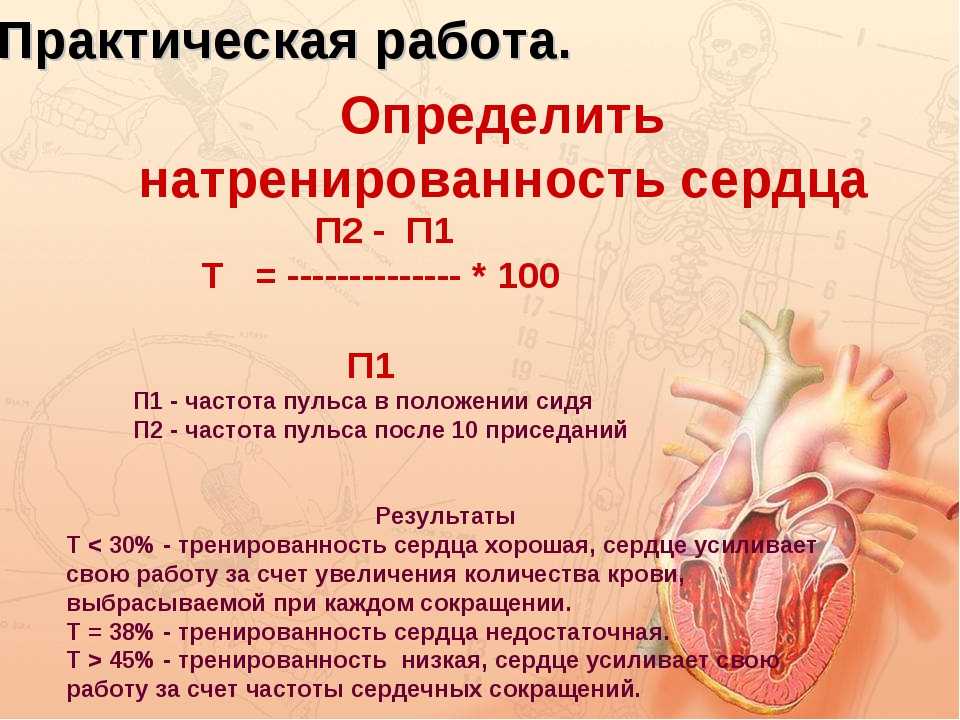
 Теперь я использую его в каждой сложной ситуации и практикую ежедневно».
Теперь я использую его в каждой сложной ситуации и практикую ежедневно».
