Что делать если аритмия: Аритмия — причины, симптомы, диагностика и лечение аритмии
Кардиолог Кореневич рассказала, как быстро остановить приступ аритмии
Здоровье
- Фото
- iStock/Getty Images
По словам Анны Кореневич, при приступе любой аритмии самое главное — успокоиться. От эмоционального фона зависит, как быстро человек сумеет справиться с этим состоянием.
Аритмия — нарушение регулярности и последовательности сокращений сердца.
Но важно разделять опасные для жизни виды аритмии от неопасных.
врач-кардиолог, кандидат медицинских наук
prodoctorov.ru/moskva/vrach/856503-korenevich/
— Если вы сейчас на меня смотрите и слушаете, то есть вы сознании, значит, ваша аритмия не опасная. У людей, которые находятся в приступе опасной аритмии, идет потеря сознания со всеми вытекающими последствиями. (…) Если вы в сознании, у вас не кружится голова и нет низкого давления — ниже 90/60, ничего опасного в вашей аритмии нет, — объяснила Анна Кореневич подписчикам своего телеграм-канала.
Итак, при приступе аритмии с потерей сознания и низким пульсом надо срочно вызывать скорую. В остальных случаях можно попробовать помочь себе самому. Вот, что советует кардиолог:
Первое и самое важное — успокойтесь.
Можно принять седативные препараты типа валерьянки.
Полежите и отдохните.
Если это не помогает, выполните так называемые вагусные пробы — они направлены на рефлекторное раздражение блуждающего нерва, и помогают почти каждому второму быстро купировать приступ аритмии. Самый простой способ — надавить двумя пальцами на корень языка и вызвать у себя рвотный рефлекс. Действие можно повторить несколько раз. Еще один способ — сделать глубокий вдох, зажать нос и рот рукой и напрячь мышцы живота. Сидеть как «раздутый шарик» надо как можно дольше — насколько хватит воздуха.
Если все-таки чувствуете себя плохо, вызывайте скорую.
 Если справились с приступом, после обязательно обратитесь к кардиологу.
Если справились с приступом, после обязательно обратитесь к кардиологу.
Как рассказывал ранее Дмитрий Лебедев, руководитель научно-исследовательского отдела аритмологии НМИЦ им. Алмазова, самый частый вид сердечной аритмии — фибрилляция предсердий (разновидность нарушения ритма сердца с частой и хаотичной электрической активностью предсердий). Считается, что ею страдают 2-3% населения, но после 70 лет распространенность увеличивается в разы — до 8%. У мужчин она развивается чаще, чем у женщин.
Опасна фибрилляция предсердий тем, что может протекать без симптомов. Человек может ничего не замечать, при этом риск инсульта у него будет расти. Так часто бывает у молодых. По словам сердечно-сосудистого хирурга НМИЦ им. Алмазова, до 25% всех инсультов связаны именно с фибриляцией предсердий и отрывом тромба, а для формирования тромба и эмболических событий достаточно коротких эпизодов аритмии.
Приступ аритмии можно определить по пульсу. Нормальная частота пульса в покое составляет 60-80 ударов в минуту, если он больше 100 и тем более неровный — Дмитрий Лебедев советует обратиться к врачу и пройти дополнительное обследование. А если к этим симптомам присоединяются еще и боли в сердце, и одышка, лучше сразу вызвать скорую.
А если к этим симптомам присоединяются еще и боли в сердце, и одышка, лучше сразу вызвать скорую.
Анастасия Романова
Теги
- Сердце
Сегодня читают
И люди к вам потянутся: 7 эмоционально токсичных фраз, про которые надо забыть
Действуют на мужчин на бессознательном уровне: 11 неочевидных признаков женской красоты
Какой должна быть экстренная медпомощь, чтобы пациенты были довольны, а врачам хотелось работать
Названы ранние симптомы рака толстой кишки — их точно нельзя игнорировать
Этот популярный витамин против старения может стать причиной развития рака
Аритмия сердца и как ее лечат в Германии
Среди всех органов в человеческом теле, наверное, наибольшее внимание требует к себе именно сердце – при любых проблемах с ним нужно обращаться за медицинской помощью. Например, тогда, когда речь идет об аритмии – болезни, которую успешно лечат в Германии.
Аритмия, как следует из названия этого заболевания, говорит о расстройстве ритма сердечных сокращений.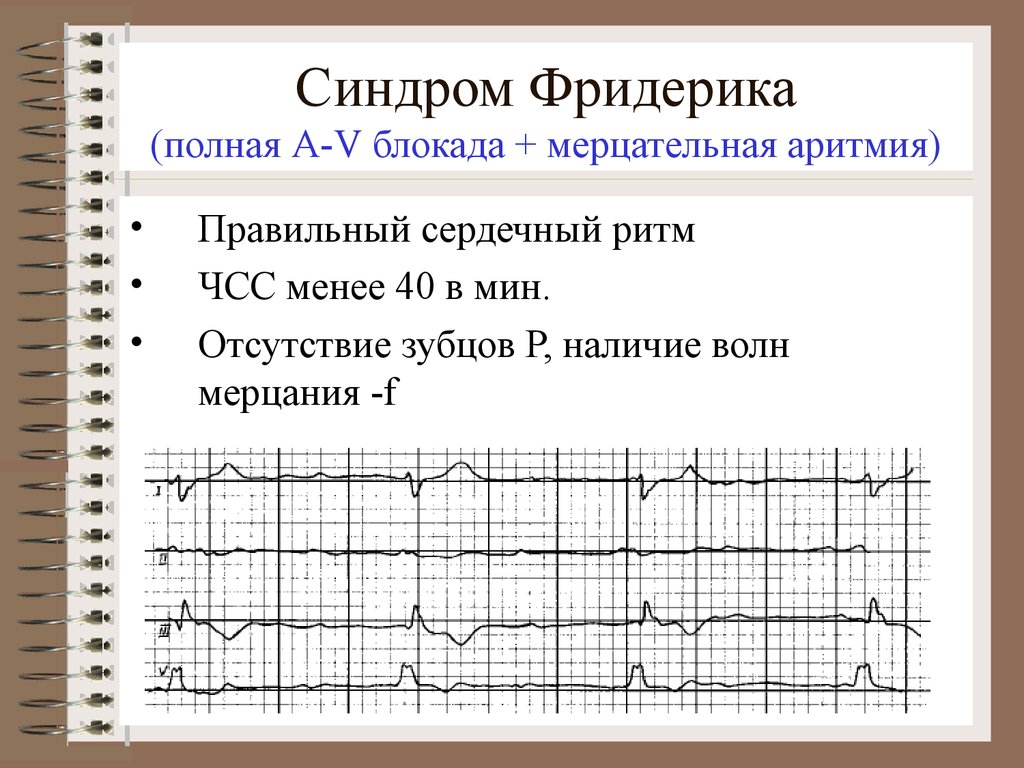 В норме сердце бьется слабо и регулярно, тогда как при этом заболевании оно начинает сокращаться хаотично или биться слишком сильно. Иногда аритмию замечают у себя даже здоровые люди, когда испытывают сильные эмоциональные переживания.
В норме сердце бьется слабо и регулярно, тогда как при этом заболевании оно начинает сокращаться хаотично или биться слишком сильно. Иногда аритмию замечают у себя даже здоровые люди, когда испытывают сильные эмоциональные переживания.
Признаки болезни
На нарушение сердечного ритма указывают следующие симптомы:
- ♦ давление в груди, болезненные ощущения;
- ♦ головокружение;
- ♦ слабость и усталость;
- ♦ учащенное дыхание, одышка;
- ♦ потеря сознания, обмороки.
Аритмию как нарушение сердечного ритма можно разделить на несколько типов:
- ♦ тахикардия – когда сердце бьется чаще, чем нужно. Нередкое явление после сильной физнагрузки. Различают патологическую и физиологическую тахикардию;
- ♦ брадикардия – когда сердце начинает биться напротив медленнее (меньше 60 уд/мин). Это приводит к замедлению кровообращения, что вредит организму;
- ♦ экстрасистолия – проявляется при головокружении, слабости и ощущении замирания сердца.
 Явление отмечается при преждевременном сокращении отдельных частей сердца либо его целиком;
Явление отмечается при преждевременном сокращении отдельных частей сердца либо его целиком; - ♦ мерцательная аритмия – когда предсердия сокращаются в хаотичном порядке. Из-за недостаточно эффективного выброса крови ухудшается кровообращение.
Как диагностируют аритмию в Германии
Клиники Германии применяют целый комплекс диагностических мер:
- ♦ анализ крови и мочи;
- ♦ ЭКГ – обычную и с физнагрузкой;
- ♦ ЭхоКГ;
- ♦ сканирование сердца с использование радиоктивного вещества;
- ♦ коронарная ангиография.
Применяются и другие методы диагностики, но всегда при этом обязателен осмотр у кардиолога. По итогам комплексной диагностики пациенту назначается лечение.
Лечение аритмии
Ученые в Германии работают над тем, чтобы врачи в клиниках могли применять самые современные методики. В частности к таковым относят:
- ♦ электрокардиоверсию – лечение электрошоком;
- ♦ использование кардиостимулятора;
- ♦ радиочастотную абляцию.

Последний метод является современным способом лечения аритмии в клиниках Германии. В сердце по сосудам вводят тончайшие катетеры, которыми управляет специалист. Под воздействием радиочастотного тока, который поступает на кончик одного катетера, нейтрализуется участок сердечной мышцы, дающий сбой ритма. В дальнейшем, будучи разрушенным, он уже не будет вызывать аритмию.
Катетерная радиочастотная – малоинвазивная процедура, которая требует, как правило, местного наркоза. Через 1-2 дня уже можно возвращаться к привычному образу жизни и не потребуется принимать лекарств, которые влияют на сердечный ритм.
Иногда врач может решить, что процедуру необходимо провести с использованием навигационной системы. В этом случае схема работает эффективнее за счет создания компьютерной модели сердца. Это делает более точным процесс определения механизма нарушения сердечного ритма для его устранения.
Стоимость лечения аритмии в клиниках Германии определяется в каждом случае индивидуально с учетом метода лечения и стадии заболевания.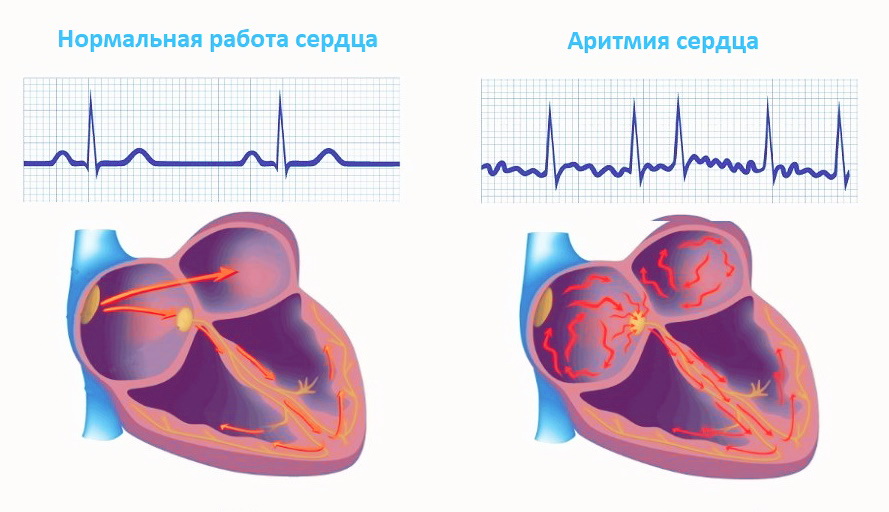 Можно определить лишь среднюю стоимость – 15–20 тысяч евро. В эту сумму войдет десять дней лечения в стационаре без возникновения осложнений, питание и реабилитация на первом этапе.
Можно определить лишь среднюю стоимость – 15–20 тысяч евро. В эту сумму войдет десять дней лечения в стационаре без возникновения осложнений, питание и реабилитация на первом этапе.
Фибрилляция желудочков – Симптомы и причины
Обзор
Фибрилляция желудочков – это разновидность нерегулярного сердечного ритма (аритмии). Во время фибрилляции желудочков нижние отделы сердца сокращаются очень быстро и нескоординированно. В результате сердце не перекачивает кровь к остальным частям тела.
Фибрилляция желудочков — это неотложное состояние, требующее немедленной медицинской помощи. Это наиболее частая причина внезапной сердечной смерти.
Неотложная помощь при фибрилляции желудочков включает сердечно-легочную реанимацию (СЛР) и разряды сердца с помощью устройства, называемого автоматическим внешним дефибриллятором (АНД). Лекарства, имплантированные устройства или хирургическое вмешательство могут быть рекомендованы для предотвращения эпизодов фибрилляции желудочков.
Фибрилляция желудочков также может называться VFib, V-fib или VF.
Симптомы
Коллапс и потеря сознания являются наиболее распространенными симптомами фибрилляции желудочков.
Перед приступом фибрилляции желудочков у вас могут быть симптомы нерегулярно быстрого или беспорядочного сердцебиения (аритмии). У вас может быть:
- Боль в груди
- Очень быстрое сердцебиение (тахикардия)
- Головокружение
- Тошнота
- Одышка
Когда обратиться к врачу
Запишитесь на прием к кардиологу (кардиологу), если у вас необъяснимое учащенное или сильное сердцебиение.
Если вы видите, что кто-то потерял сознание, немедленно обратитесь за неотложной медицинской помощью. Выполните следующие действия:
- Позвоните по телефону 911 или по местному номеру службы экстренной помощи.
- Если человек без сознания, проверьте пульс.
- Если пульса нет, начните СЛР , чтобы поддерживать кровоток в организме, пока не появится автоматический внешний дефибриллятор (АНД).
 Американская кардиологическая ассоциация рекомендует только руки КПП . Сильно и быстро нажимайте на грудь пострадавшего — от 100 до 120 раз в минуту. Нет необходимости проверять дыхательные пути пострадавшего или делать искусственное дыхание. Продолжайте до прибытия скорой медицинской помощи.
Американская кардиологическая ассоциация рекомендует только руки КПП . Сильно и быстро нажимайте на грудь пострадавшего — от 100 до 120 раз в минуту. Нет необходимости проверять дыхательные пути пострадавшего или делать искусственное дыхание. Продолжайте до прибытия скорой медицинской помощи. - Используйте AED , как только он станет доступен. Произведите разряд, следуя подсказкам на устройстве.
Записаться на прием в клинику Майо
Причины
Фибрилляция желудочков
Фибрилляция желудочков
При типичном сердечном ритме электрические сигналы проходят от верхних камер сердца (предсердий) к нижним камерам сердца (желудочкам), заставляя желудочки сокращаться и перекачивать кровь. При фибрилляции желудочков быстрые, нерегулярные электрические сигналы заставляют желудочки бесполезно дрожать вместо того, чтобы перекачивать кровь.
Фибрилляция желудочков может быть вызвана:
- Нарушением электрических свойств сердца
- Нарушение кровоснабжения сердечной мышцы
Иногда причина фибрилляции желудочков неизвестна.
Чтобы лучше понять, как возникает фибрилляция желудочков, полезно знать, как обычно бьется сердце.
Сердцебиение
Типичное сердце имеет четыре камеры — две верхние камеры (предсердия) и две нижние камеры (желудочки). В верхней правой камере сердца (правом предсердии) находится группа клеток, называемая синусовым узлом. Синусовый узел является естественным водителем ритма сердца. Он производит сигналы, которые запускают каждое сердцебиение.
Эти электрические сигналы проходят через предсердия, заставляя сердечные мышцы сжиматься (сокращаться) и перекачивать кровь в желудочки.
Затем сигналы поступают в кластер ячеек, называемый узлом AV , где они замедляются. Эта небольшая задержка позволяет желудочкам наполниться кровью. Когда сигналы достигают желудочков, нижние камеры сердца сокращаются и перекачивают кровь в легкие или в остальные части тела.
Когда сигналы достигают желудочков, нижние камеры сердца сокращаются и перекачивают кровь в легкие или в остальные части тела.
В типичном сердце этот сигнальный процесс обычно протекает гладко, что приводит к типичной частоте сердечных сокращений в покое от 60 до 100 ударов в минуту. Но при фибрилляции желудочков быстрые, нерегулярные электрические сигналы заставляют нижние камеры сердца бесполезно дрожать вместо того, чтобы перекачивать кровь.
Факторы риска
Факторы, которые могут увеличить риск фибрилляции желудочков, включают:
- Предыдущий эпизод фибрилляции желудочков
- Предыдущий сердечный приступ
- Проблемы с сердцем, присутствующие при рождении (врожденный порок сердца)
- Болезнь сердечной мышцы (кардиомиопатия)
- Травмы, вызывающие повреждение сердечной мышцы, такие как удар молнией
- Злоупотребление наркотиками, особенно кокаином или метамфетамином
- Тяжелый дисбаланс калия или магния
Осложнения
Без немедленного лечения фибрилляция желудочков может привести к смерти в течение нескольких минут. Быстрое, неустойчивое сердцебиение приводит к тому, что сердце резко перестает качать кровь в организм. Артериальное давление падает внезапно и значительно. Чем дольше организму не хватает крови, тем больше риск повреждения головного мозга и других органов.
Быстрое, неустойчивое сердцебиение приводит к тому, что сердце резко перестает качать кровь в организм. Артериальное давление падает внезапно и значительно. Чем дольше организму не хватает крови, тем больше риск повреждения головного мозга и других органов.
Фибрилляция желудочков является наиболее частой причиной внезапной сердечной смерти. Риск других долгосрочных осложнений зависит от того, насколько быстро проводится лечение.
Персонал клиники Мэйо
Связанные
Связанные процедуры
Симптомы, типы, причины, лечение, профилактика
Аритмия — это заболевание сердца, которое влияет на частоту или ритм сердечных сокращений; в основном так работает электричество.
Это происходит, когда электрические импульсы, которые направляют и регулируют сердцебиение, не работают должным образом. Это заставляет сердце биться:
- слишком быстро (тахикардия)
- слишком медленно (брадикардия)
- слишком рано (преждевременное сокращение)
- слишком беспорядочно (фибрилляция)
Распространенность аритмии составляет от 1,5 до 5 процентов населения.
Может показаться, что ваше сердце колотится или трепещет. Или вы можете вообще не чувствовать себя иначе.
Аритмии могут быть обычными и обычно безвредными, но некоторые могут быть проблематичными. Когда аритмия мешает притоку крови к вашему телу, это может привести к повреждению:
- головной мозг
- легкие
- сердце
- другие жизненно важные органы
Если их не лечить, аритмии могут быть опасными для жизни.
Аритмия в сравнении с аритмией
Дисритмия — другое название аритмии. Хотя между ними есть небольшое медицинское различие, оба они часто используются взаимозаменяемо для обозначения нерегулярного сердцебиения.
Аритмии именуются и классифицируются на основе трех факторов:
- частота, слишком низкая или слишком быстрая
- происхождение, будь то желудочки или предсердия
- регулярность
В правильно бьющемся сердце электрические импульсы проходят через сердце по определенным путям. Эти сигналы координируют деятельность сердечной мышцы, благодаря чему кровь поступает в сердце и выходит из него.
Эти сигналы координируют деятельность сердечной мышцы, благодаря чему кровь поступает в сердце и выходит из него.
Любое нарушение этих путей или импульсов может привести к аномальному сокращению сердца, что приведет к аритмии. Они могут начинаться в синусовом узле, желудочках (нижние камеры сердца) или предсердиях (верхние камеры).
Категории аритмии могут включать:
- брадикардию, при которой частота сердечных сокращений слишком низкая
- тахикардия, при которой частота сердечных сокращений слишком высокая
- желудочковая аритмия, которая начинается в желудочках выше желудочков
- преждевременное сердцебиение, при котором сердце имеет дополнительный удар
Брадикардия
Брадикардия возникает, когда частота сердечных сокращений снижается до менее 60 ударов в минуту.
Состояния, вызывающие замедление сердечного ритма, могут включать:
- блокаду сердца
- синдром слабости синусового узла
Синусовая аритмия — это один из типов синдрома слабости синусового узла, группа заболеваний, связанных с синусовым узлом.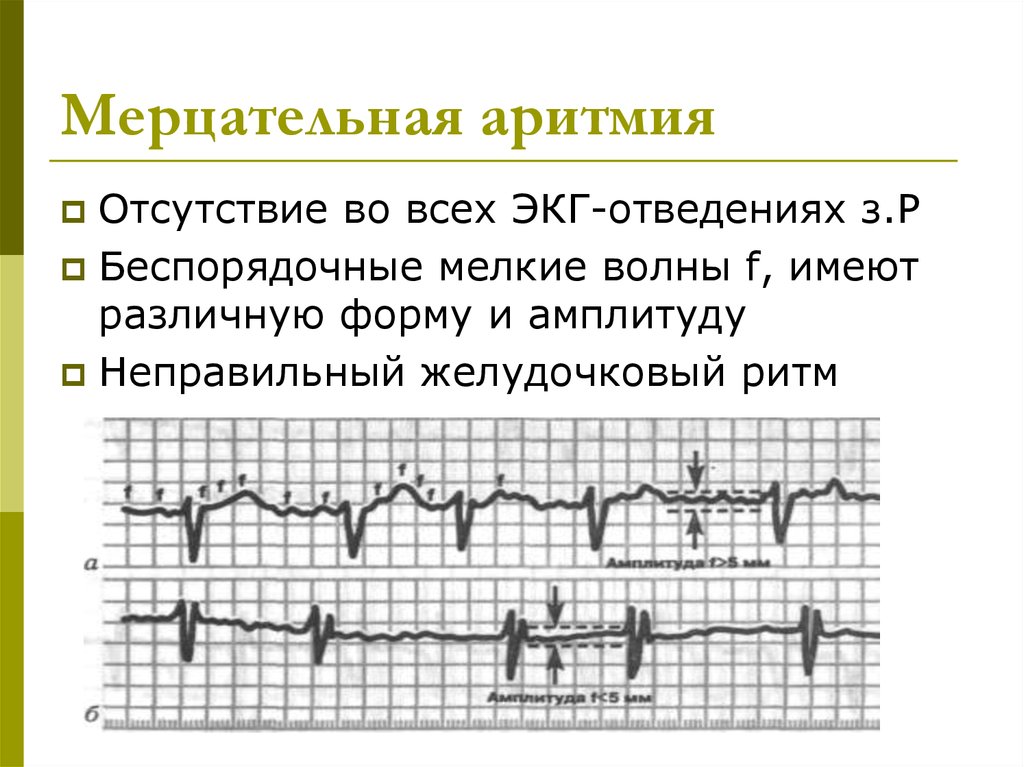 Это состояние может присутствовать с рождения или развиться в результате другого состояния, такого как врожденный порок сердца или апноэ во сне.
Это состояние может присутствовать с рождения или развиться в результате другого состояния, такого как врожденный порок сердца или апноэ во сне.
Тахикардия
Тахикардия возникает, когда частота сердечных сокращений увеличивается до более чем 100 ударов в минуту.
Учащенное сердцебиение может повлиять на то, как ваше сердце перекачивает кровь. Ваши желудочки могут быть не в состоянии заполниться необходимым количеством крови, чтобы перекачивать ее в остальные части тела.
Как правило, если это состояние длится всего несколько минут, оно может быть несерьезным. Однако вам может потребоваться немедленная медицинская помощь, если это длится более 30 минут или сопровождается болью в груди.
Желудочковые аритмии
Желудочковые аритмии начинаются в желудочках или нижних камерах сердца.
Типы желудочковых аритмий могут включать:
- желудочковую тахикардию
- фибрилляцию желудочков желудочковая тахикардия, которая может быть опасной для жизни
Возможно, потребуется немедленное лечение как желудочковой тахикардии, так и фибрилляции желудочков, особенно если у вас есть другие заболевания сердца.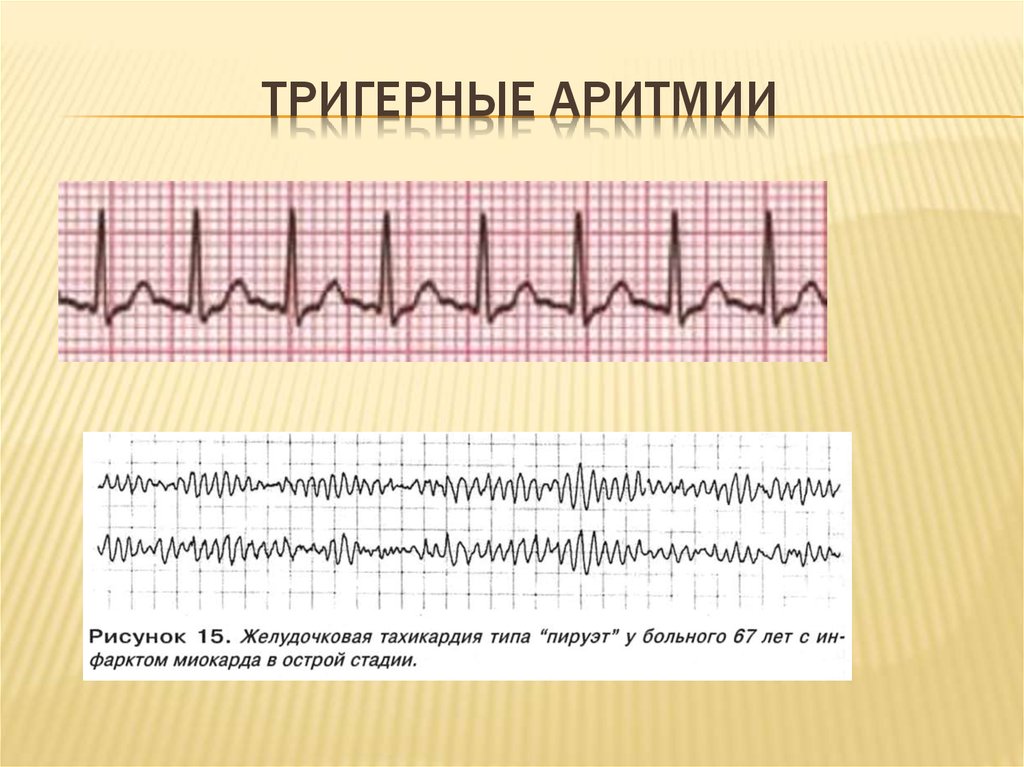
Желудочковая тахикардия
Желудочковая тахикардия (ЖТ) обычно возникает у людей с заболеваниями сердца или проблемами, связанными с сердцем, такими как ишемическая болезнь сердца или предшествующий сердечный приступ, но может возникать у людей со структурно нормальным сердцем. Это может вызвать частоту сердечных сокращений 100 ударов в минуту или выше с ритмом, возникающим в нижней камере сердца.
VT опасен, если длится дольше нескольких секунд. Это также может привести к более серьезным желудочковым аритмиям, таким как фибрилляция желудочков.
Фибрилляция желудочков
Фибрилляция желудочков (ФЖ) включает внезапные, учащенные, нерегулярные и хаотические сердечные сокращения в желудочке. Эти беспорядочные электрические импульсы, иногда вызванные сердечным приступом, заставляют желудочки вашего сердца дрожать.
При таком виде аритмии желудочки не могут перекачивать кровь в тело, и частота сердечных сокращений быстро падает. Это может вызвать внезапную остановку сердца и смерть без немедленного лечения.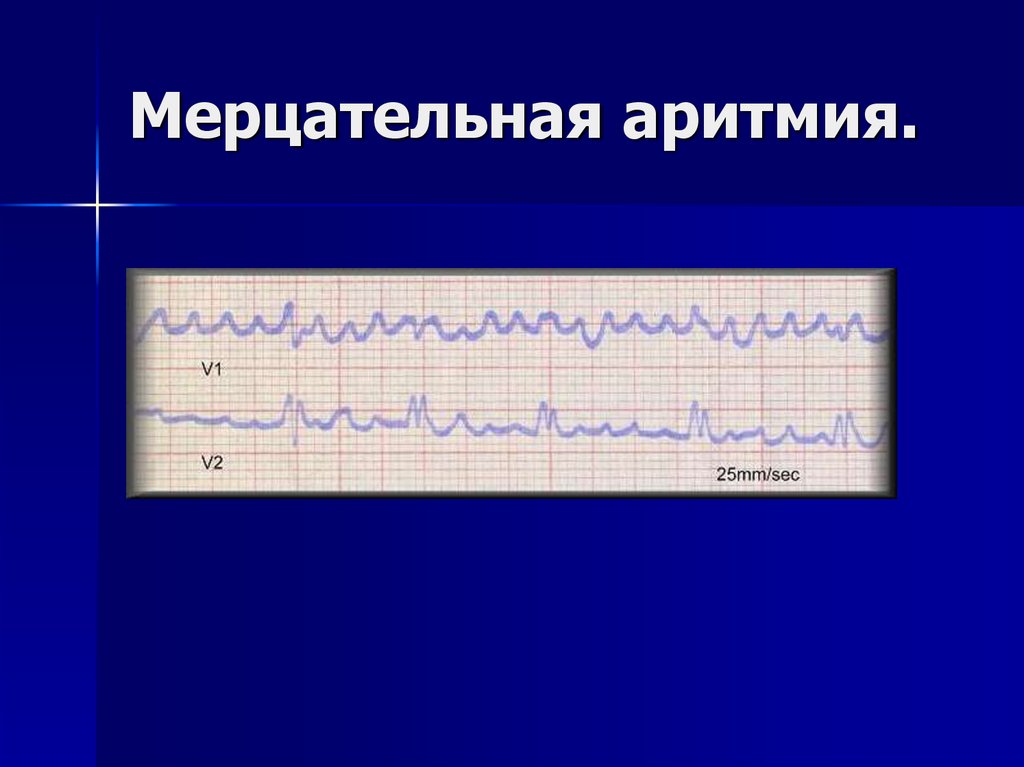
Наджелудочковые аритмии или предсердные аритмии
Предсердные аритмии, также известные как наджелудочковые аритмии, начинаются в предсердиях или верхней камере сердца над желудочками.
Суправентрикулярная тахикардия (СВТ) включает различные формы аритмий, которые начинаются над желудочками. СВТ обычно идентифицируются по вспышкам учащенного сердцебиения, которые могут внезапно начинаться и заканчиваться. По данным Национальной службы здравоохранения Великобритании (NHS), они могут вызвать внезапное учащенное сердцебиение со скоростью более 100 ударов в минуту, которое обычно длится несколько минут, но может длиться и дольше, в том числе до нескольких часов.
Types of supraventricular arrhythmia can include:
- atrial fibrillation
- atrial flutter
- atrial tachycardia
- atrioventricular nodal reentrant tachycardia (AVNRT)
- atrioventricular reeentrant tachycardia
- supraventricular tachycardia
- paroxysmal supraventricular tachycardia (PSVT)
- Синдром Вольфа-Паркинсона-Уайта
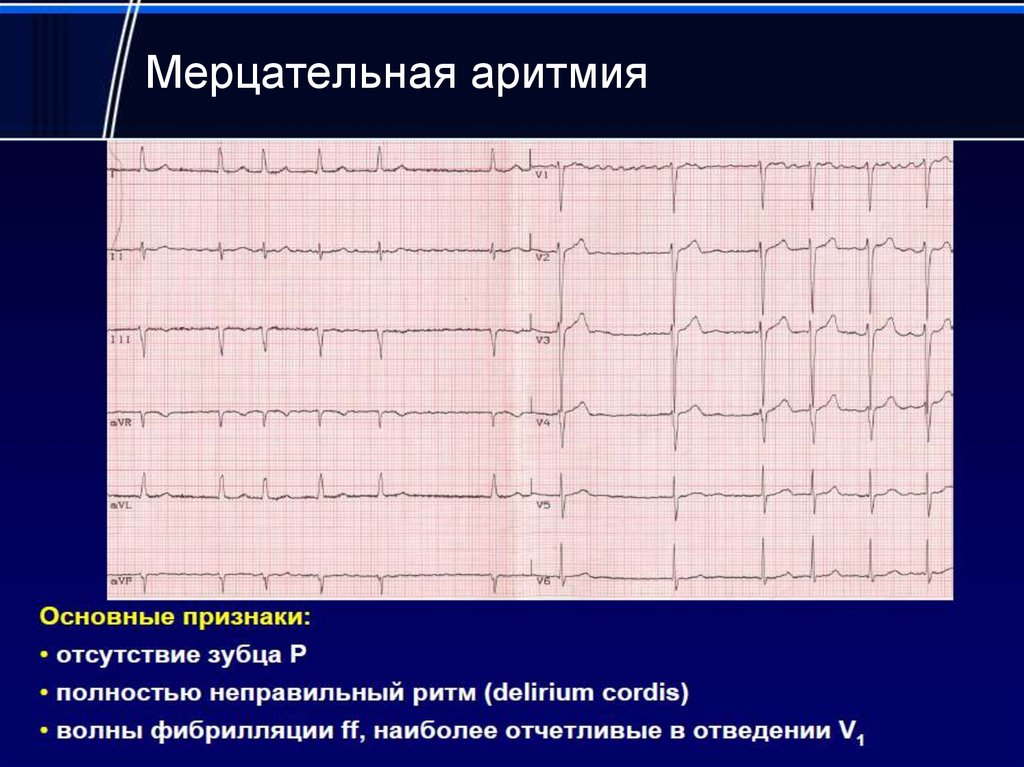
Мерцательная аритмия
Если у вас фибрилляция предсердий, также известная как ФП или ФП, ваши предсердия сокращаются очень быстро, до 400 ударов в минуту. Предсердия двигаются так быстро, что не могут полностью сократиться. Вместо этого они дрожат — или фибриллируют — и частота желудочковых сокращений обычно также высока.
Предсердия двигаются так быстро, что не могут полностью сократиться. Вместо этого они дрожат — или фибриллируют — и частота желудочковых сокращений обычно также высока.
Риск развития ФП увеличивается после 65 лет и при наличии других заболеваний. Если не лечить, ФП может привести к более серьезным состояниям, таким как инсульт.
Трепетание предсердий
При трепетании предсердий (ТП) сердце бьется более ритмично и постоянно, чем при мерцательной аритмии. Вы можете не чувствовать никаких симптомов ни при одном из типов аритмии.
Трепетание предсердий чаще всего возникает у людей с заболеваниями сердца, хотя и реже, чем ФП. Он также часто может проявляться в первые недели после операции на сердце. Как и ФП, трепетание предсердий может быть опасным для жизни.
Преждевременное сердцебиение
Преждевременное сердцебиение также может иногда приводить к аритмии, если у вас другое заболевание сердца.
Преждевременное сердцебиение. Вы чувствуете, что ваше сердце пропустило удар. На самом деле ваш нормальный сердечный ритм, вероятно, был прерван слишком ранним ударом, и вы испытываете удар после этого раннего удара.
На самом деле ваш нормальный сердечный ритм, вероятно, был прерван слишком ранним ударом, и вы испытываете удар после этого раннего удара.
Синусовая аритмия
Синусовый узел использует электрические импульсы для регуляции сердечного ритма. Синусовая аритмия представляет собой вариацию нормального синусового ритма. Это чаще всего наблюдается у детей и молодых здоровых взрослых и обычно может указывать на хорошее сердечно-сосудистое здоровье.
Иногда это происходит, когда дыхание стимулирует блуждающий нерв — нерв, который обменивается информацией от органов с мозгом. Это может привести к различиям в частоте сердечных сокращений в покое.
Синусовая аритмия, не связанная с дыханием, может указывать на основное заболевание.
Рубцы вблизи синусового узла в результате болезни сердца или сердечного приступа могут замедлять или блокировать электрические импульсы, проходящие через сердце. Это может вызвать аритмию и другие сердечно-сосудистые нарушения.
Синусовая аритмия является распространенным заболеванием у многих людей. Однако у некоторых это может вызвать сердечные осложнения.
У вас может не быть симптомов аритмии. Однако общие признаки могут включать:
- ощущение, будто ваше сердце пропустило удар
- ощущение трепетания в шее или груди
- учащенное сердцебиение
- замедленное или нерегулярное сердцебиение
Поговорите со своим врачом о своих симптомах, чтобы он мог эффективно диагностировать и лечить аритмию. У вас также могут развиться более серьезные симптомы из-за того, что ваше сердце не работает должным образом, в том числе:
- боль в груди или жесткости
- Сложность дыхания
- нерегулярный пульс
- Слабость
- Глозность или легкая головокружение
- Отказы 20202020202020202020202020202020202020202.20202020202020202020202020202020202020202. немедленная помощь, если вы испытываете какие-либо из этих симптомов.
- высокое кровяное давление
- депрессия
- аллергия
- простуда
- высокое кровяное давление
- обезвоживание
- заболевание щитовидной железы
- апноэ во сне
- диабет
- электролитный дисбаланс, например, из-за низкого уровня кальция, калия или магния
- анемия
- упражнения
- кашель
- сильные эмоции, такие как гнев, стресс или беспокойство
- употребление алкоголя
- курение
- ишемическую болезнь сердца
- болезнь клапанов сердца
- сердечный приступ или сердечную недостаточность
- кардиомиопатию (заболевания сердечной мышцы) кровяное давление
- апноэ во сне
- хронические заболевания легких
- повышенная или недостаточная активность щитовидной железы
- заболевания почек
- расстройства пищевого поведения, вызывающие электролитный дисбаланс или недостаточность питания
- лихорадка
- диабет
- пожилой возраст
- некоторые лекарства, особенно стимуляторы и антигистаминные препараты, некоторые из которых можно приобрести без рецепта
0
- 0 загрязнение воздуха семейный анамнез аритмии
- кофеин
- алкоголь
- курение
- уличные наркотики, особенно кокаин или амфетамины
- ваш медицинский и семейный анамнез
- медицинский осмотр
- ряд тестов для диагностики аритмий, включая электрокардиограмму (ЭКГ)
- монитор Холтера , носимое устройство ЭКГ, которое можно носить дома или во время повседневной деятельности
- размер и форму вашего сердца
- состояние клапанов, которые помогают регулировать поток крови через ваш сердце
- Стресс-тест. Стресс-тест позволяет врачу контролировать ваше сердцебиение во время тренировки, чтобы определить, не вызывает ли нагрузка аритмию.
 Они также могут использовать лекарства, чтобы увеличить частоту сердечных сокращений для теста, если у вас есть проблемы с физическими упражнениями.
Они также могут использовать лекарства, чтобы увеличить частоту сердечных сокращений для теста, если у вас есть проблемы с физическими упражнениями. - Исследование сна. Исследование сна может показать, является ли апноэ во сне источником вашей аритмии.
- Проверка наклонного стола. Тест с наклонным столом можно использовать, если аритмия вызывала у вас обмороки в прошлом. Врач проверит частоту сердечных сокращений и артериальное давление, пока вы лежите на столе, наклоненном в разные положения.
- Электрофизиологическое исследование. Врач введет катетеры с тонкими электродами через ваши вены в различные области сердца, чтобы сопоставить электрические сигналы во время электрофизиологического исследования. Электроды вызывают сокращение различных частей сердца, что может помочь врачу диагностировать аритмию и предложить лечение.
- Анализы крови. Врач может также назначить анализы крови для проверки уровня веществ, таких как магний, кальций и гормоны щитовидной железы, которые могут влиять на аритмию.

- Холтеровское мониторирование.
 Холтеровское мониторирование — это портативный монитор, который записывает сердечный ритм в течение 1 или 2 дней, но может длиться до 14 дней.
Холтеровское мониторирование — это портативный монитор, который записывает сердечный ритм в течение 1 или 2 дней, но может длиться до 14 дней. - Регистраторы событий. Регистраторы событий — это портативные мониторы, которые можно использовать для записи вашего сердцебиения, когда вы чувствуете его нерегулярность.
- Имплантируемый петлевой регистратор. Врач может имплантировать вам под кожу петлевой регистратор, чтобы постоянно контролировать сердцебиение и записывать редкие аритмии.
- обливание лица холодной водой
- кашель
- рвотные позывы
- задержка дыхания при натуживании
- Блокаторы кальциевых каналов.
 Блокаторы кальциевых каналов, которые могут включать амлодипин (Норваск) и дилтиазем (Кардизем CD), помогают снизить артериальное давление и частоту сердечных сокращений. Их можно использовать длительное время.
Блокаторы кальциевых каналов, которые могут включать амлодипин (Норваск) и дилтиазем (Кардизем CD), помогают снизить артериальное давление и частоту сердечных сокращений. Их можно использовать длительное время. - Бета-блокаторы. Бета-блокаторы замедляют частоту сердечных сокращений для лечения тахикардии. Бета-блокаторы могут включать ацебутолол (Сектрал), метопролол (Лопрессор, Топрол XL) и другие лекарства.
- Антиаритмические препараты. Антиаритмические препараты могут лечить тахикардию и преждевременное сердцебиение. Они могут включать амиодарон (Pacerone, Nexterone), пропафенон (Rythmol SR), флекаинид (Tambocor) и другие. Однако они могут вызвать проблемный побочный эффект проаритмии, который потенциально может ухудшить вашу аритмию или вызвать новую аритмию.
- Антикоагулянты. Антикоагулянты помогают предотвратить образование тромбов, которые могут возникнуть в результате мерцательной аритмии.
 Разжижающие кровь препараты включают варфарин (кумадин, джантовен), ривароксабан (ксарелто) и другие. Побочным эффектом может быть чрезмерное или внутреннее кровотечение.
Разжижающие кровь препараты включают варфарин (кумадин, джантовен), ривароксабан (ксарелто) и другие. Побочным эффектом может быть чрезмерное или внутреннее кровотечение. - Катетерная абляция: Во время катетерной абляции кардиолог вводит гибкие трубки, называемые катетерами, через кровеносные сосуды в нужную область сердца. Электрод на конце одного из катетеров испускает радиочастотные волны, тепло или холод, создавая небольшой рубец. Рубцовая ткань блокирует электрические волны, вызывающие аритмии.
- Кардиостимулятор: Врач может имплантировать кардиостимулятор во время небольшой операции.
 Сделав небольшой надрез возле плеча, они проводят тонкие провода по венам и помещают их в сердце. Провода подключаются к небольшому генератору с батарейным питанием, имплантированному возле ключицы. Если генератор обнаруживает аномальный сердечный ритм, он может послать электрический импульс по проводу, чтобы помочь отрегулировать его.
Сделав небольшой надрез возле плеча, они проводят тонкие провода по венам и помещают их в сердце. Провода подключаются к небольшому генератору с батарейным питанием, имплантированному возле ключицы. Если генератор обнаруживает аномальный сердечный ритм, он может послать электрический импульс по проводу, чтобы помочь отрегулировать его. - Имплантируемый кардиовертер-дефибриллятор (ИКД): ИКД похож на кардиостимулятор и может быть имплантирован возле ключицы, грудины или ребер. Это может помочь, если ваши аритмии угрожают жизни или угрожают остановкой сердца. ИКД может посылать в сердце электрические разряды, чтобы скорректировать его ритм или перезапустить сердце, если оно перестало биться.
- сердечную недостаточность
- инсульт
- деменцию
- остановку сердца
- аритмии, которые ухудшаются или вызывают другие симптомы риск заболевания. Общенациональное когортное исследование 2020 года в Южной Корее предполагает, что катетерная абляция может помочь снизить этот риск.
Аритмии могут развиваться по разным причинам, некоторые из которых вы не сможете предотвратить. Тем не менее, вы можете работать над тем, чтобы не вызвать аритмию или не усугубить ее.
Во-первых, важно понять причину вашей аритмии, чтобы вы могли избегать поведения и веществ, которые могут вызвать это состояние.
Триггеры аритмии, которые можно предотвратить, могут включать:
- стресс/беспокойство
- курение
- кофеин
- алкоголь
- некоторые лекарства
- некоторые уличные наркотики
Поговорите со своим врачом, если вы считаете, что какие-либо лекарства вызывают вашу аритмию.
 Не прекращайте прием и не меняйте лекарства самостоятельно.
Не прекращайте прием и не меняйте лекарства самостоятельно.Определенные здоровые практики также могут помочь контролировать и предотвращать аритмию. Эти методы могут включать:
- соблюдение диеты, полезной для сердца, с пониженным содержанием соли и жиров
- отказ от курения
- регулярные физические упражнения
- поддержание здорового ИМТ
- снижение стресса
- ограничение потребления алкоголя
- поддержание нормального артериального давления и уровня холестерина
Вместе с врачом разработайте план лечения аритмии, включая шаги, которые вы можете предпринять при появлении симптомов.
Аритмия может протекать бессимптомно или без побочных эффектов.
Аритмия может возникать как часть наследственного или другого заболевания. Некоторые виды аритмии могут быть более серьезными и потенциально опасными для жизни. Прогноз зависит от типа и тяжести аритмии, а также от других состояний вашего здоровья.

 Узнайте больше о симптомах аритмии и о том, когда обращаться за медицинской помощью.
Узнайте больше о симптомах аритмии и о том, когда обращаться за медицинской помощью.На что похожа аритмия?
Иногда аритмия протекает бессимптомно. Вы можете вообще ничего не чувствовать.
При аритмии также может ощущаться, что сердце бьется нерегулярно, слишком быстро или слишком медленно. Вы можете почувствовать трепетание в груди.
Аритмии могут иметь медицинские, физические, эмоциональные или генетические причины. Причина также может быть неизвестна.
Антибиотики и другие лекарства могут вызвать аритмию у некоторых людей. Сюда могут входить лекарства, которые лечат:
Изменения кровотока или физические изменения в сердце, такие как рубцевание, также могут вызывать аритмию. Другие медицинские условия также могут быть источником. Они могут включать:
Другие физические факторы или факторы образа жизни также могут вызывать аритмию в некоторых случаях. К ним относятся:
К ним относятся:
Наличие определенных факторов риска может увеличить вероятность развития аритмии. Однако не у всех людей с этими факторами риска развивается нерегулярный сердечный ритм.
Некоторые факторы риска аритмии связаны с заболеваниями. Другие могут быть связаны с генетикой, определенным поведением или лекарствами.
Состояния, которые могут увеличить риск развития аритмии, могут включать:
Другие распространенные факторы риска аритмии могут включать:
Определенные изменения образа жизни, такие как сокращение потребления кофеина, алкоголя и наркотиков, могут снизить риск развития аритмии.
Врачи могут использовать различные тесты для диагностики аритмии. Эти тесты также могут помочь определить, почему у вас нерегулярное сердцебиение. Эта информация может помочь вам в лечении.
Следующие тесты могут быть использованы, чтобы помочь врачу установить диагноз:
В дополнение к ЭКГ врач также может использовать рентген грудной клетки или эхокардиограмму, чтобы проверить:
Врач также может использовать дополнительные тесты для проверки аритмии. Они могут включать:
ЭКГ
Электрокардиограмма, также называемая ЭКГ или ЭКГ, часто используется для диагностики аритмии. Врач прикрепляет электроды к вашей груди, рукам или ногам, которые измеряют и отображают электрическую активность вашего сердца.
Измерения ЭКГ позволяют выявить необычно быструю, медленную или нерегулярную электрическую активность. Тест также может показать, увеличено ли ваше сердце или у него плохой кровоток.
Врач может снять ЭКГ, когда вы отдыхаете или занимаетесь на велотренажере или беговой дорожке. Портативный монитор также может снимать ЭКГ для поиска отклонений в течение более длительного периода времени.
ЭКГ практически не связаны с риском.
Кардиомониторы
Поскольку аритмии могут быть нерегулярными и могут не возникать, пока вы находитесь в кабинете врача, врач может попросить вас использовать кардиомонитор дома для диагностики состояния.
Типы кардиомониторов могут включать:
Аритмии иногда не требуют специального лечения, но важно пройти медицинское обследование.
При выборе вариантов лечения врач оценит, может ли ваша аритмия вызвать более серьезные симптомы или другие состояния.
При аритмии важно заниматься спортом, придерживаться здорового питания и контролировать артериальное давление и уровень холестерина. Это может снизить риск осложнений, таких как сердечный приступ или инсульт.
Если у вас учащенное сердцебиение без каких-либо других симптомов, врач может предложить вам попробовать вагусные маневры. Они могут побудить ваш блуждающий нерв замедлить частоту сердечных сокращений. Вагусные маневры могут включать:
Другие методы лечения аритмии могут включать медикаментозное и хирургическое вмешательство.
Лекарства
Врач может дать вам лекарства, которые помогут вам контролировать аритмию и предотвратить такие осложнения, как сердечный приступ.
Большинство лекарств выпускается в форме таблеток, но некоторые из них можно вводить интраназально или внутривенно для использования в экстренных случаях.
Лекарства, которые они назначают, зависят от типа аритмии, а также от других заболеваний, которые у вас могут быть. Общие типы лекарств включают:
Обязательно принимайте лекарства в соответствии с предписаниями. Сообщите своему врачу о побочных эффектах, особенно о любых новых аритмиях или ухудшении существующей аритмии.
Хирургия
Если лекарств или других методов лечения недостаточно для лечения аритмии, вам может потребоваться небольшая процедура или хирургическое вмешательство. Несколько процедур и имплантируемых устройств могут помочь в лечении аритмии:
Хирургия также может лечить серьезные виды аритмий, такие как мерцательная аритмия.
В ходе процедуры «лабиринт» хирург делает небольшие надрезы в верхней половине сердца, чтобы создать рубцовую ткань. Рубцы блокируют электрическую активность, которая может вызвать нарушение сердечного ритма.
Домашние средства от аритмии
Изменение образа жизни в домашних условиях, в том числе регулярные физические упражнения и употребление здоровой пищи, может помочь улучшить здоровье сердца и справиться с аритмией.
Другие дополнительные методы лечения могут помочь при аритмии, хотя необходимы дополнительные исследования. Согласно обзору исследований 2020 года, йога может помочь уменьшить бремя аритмии и артериальное давление, а также улучшить частоту сердечных сокращений. Авторы предполагают, что это может быть связано с повышением тонуса блуждающего нерва и уменьшением колебаний артериального давления. Однако для подтверждения этого необходимы дополнительные исследования.
Согласно обзору исследований 2017 года, акупунктура также может быть эффективным средством лечения аритмии. Однако в обзоре отмечается, что текущие исследования ограничены.
Два обзора исследований, опубликованных в 2017 году, показали, что добавки магния и витамина С могут уменьшить или предотвратить мерцательную аритмию после операции на сердце.
Тем не менее, недостаточно доказательств, чтобы рекомендовать добавки для лечения аритмии.
Обсудите с врачом любые альтернативные методы лечения аритмии, особенно добавки.
Различные типы аритмий, особенно при отсутствии лечения, могут привести к опасным для жизни состояниям. Эти осложнения включают:

 Если справились с приступом, после обязательно обратитесь к кардиологу.
Если справились с приступом, после обязательно обратитесь к кардиологу. Явление отмечается при преждевременном сокращении отдельных частей сердца либо его целиком;
Явление отмечается при преждевременном сокращении отдельных частей сердца либо его целиком;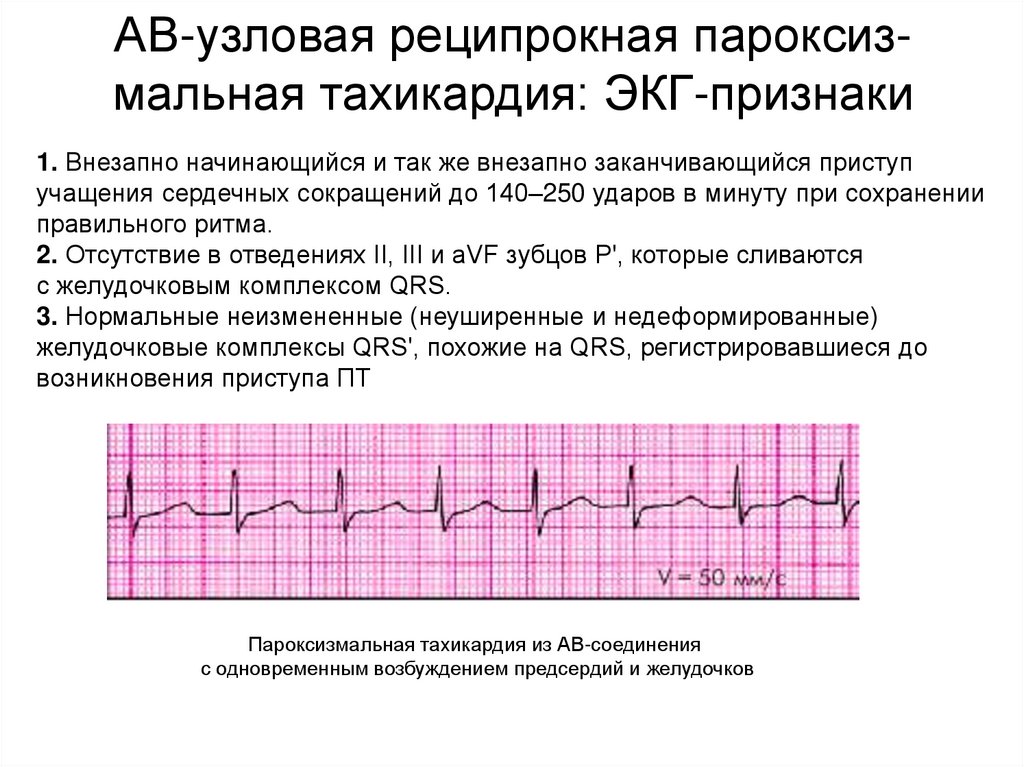
 Американская кардиологическая ассоциация рекомендует только руки КПП . Сильно и быстро нажимайте на грудь пострадавшего — от 100 до 120 раз в минуту. Нет необходимости проверять дыхательные пути пострадавшего или делать искусственное дыхание. Продолжайте до прибытия скорой медицинской помощи.
Американская кардиологическая ассоциация рекомендует только руки КПП . Сильно и быстро нажимайте на грудь пострадавшего — от 100 до 120 раз в минуту. Нет необходимости проверять дыхательные пути пострадавшего или делать искусственное дыхание. Продолжайте до прибытия скорой медицинской помощи. Они также могут использовать лекарства, чтобы увеличить частоту сердечных сокращений для теста, если у вас есть проблемы с физическими упражнениями.
Они также могут использовать лекарства, чтобы увеличить частоту сердечных сокращений для теста, если у вас есть проблемы с физическими упражнениями.
 Холтеровское мониторирование — это портативный монитор, который записывает сердечный ритм в течение 1 или 2 дней, но может длиться до 14 дней.
Холтеровское мониторирование — это портативный монитор, который записывает сердечный ритм в течение 1 или 2 дней, но может длиться до 14 дней.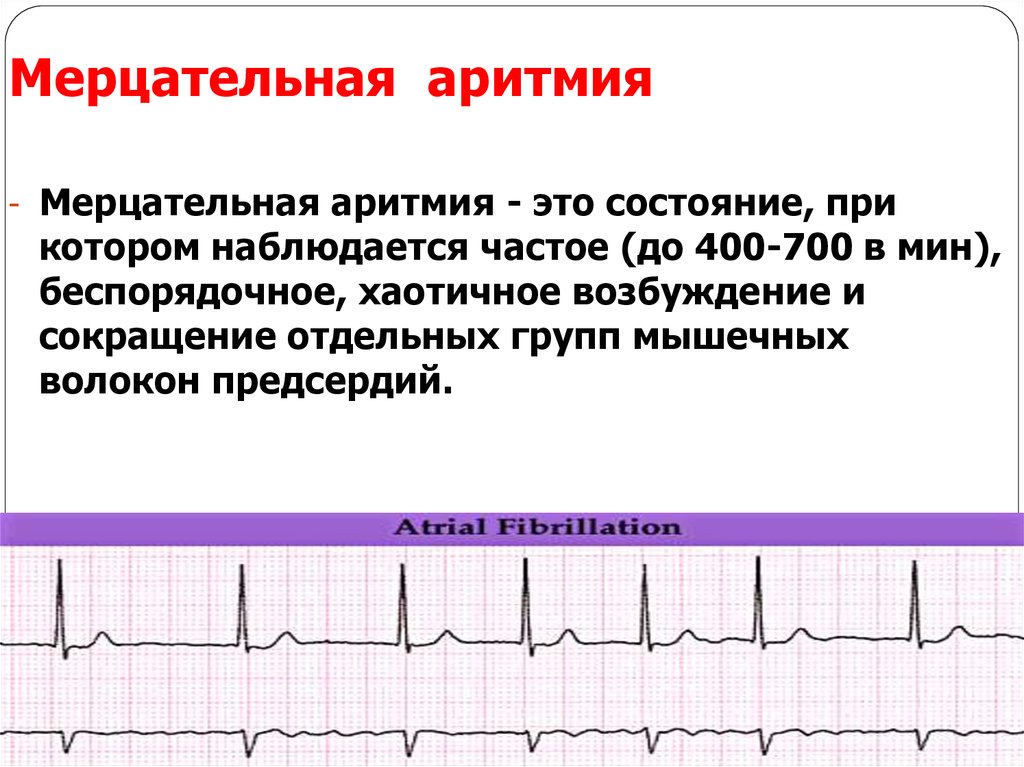 Блокаторы кальциевых каналов, которые могут включать амлодипин (Норваск) и дилтиазем (Кардизем CD), помогают снизить артериальное давление и частоту сердечных сокращений. Их можно использовать длительное время.
Блокаторы кальциевых каналов, которые могут включать амлодипин (Норваск) и дилтиазем (Кардизем CD), помогают снизить артериальное давление и частоту сердечных сокращений. Их можно использовать длительное время. Разжижающие кровь препараты включают варфарин (кумадин, джантовен), ривароксабан (ксарелто) и другие. Побочным эффектом может быть чрезмерное или внутреннее кровотечение.
Разжижающие кровь препараты включают варфарин (кумадин, джантовен), ривароксабан (ксарелто) и другие. Побочным эффектом может быть чрезмерное или внутреннее кровотечение. Сделав небольшой надрез возле плеча, они проводят тонкие провода по венам и помещают их в сердце. Провода подключаются к небольшому генератору с батарейным питанием, имплантированному возле ключицы. Если генератор обнаруживает аномальный сердечный ритм, он может послать электрический импульс по проводу, чтобы помочь отрегулировать его.
Сделав небольшой надрез возле плеча, они проводят тонкие провода по венам и помещают их в сердце. Провода подключаются к небольшому генератору с батарейным питанием, имплантированному возле ключицы. Если генератор обнаруживает аномальный сердечный ритм, он может послать электрический импульс по проводу, чтобы помочь отрегулировать его.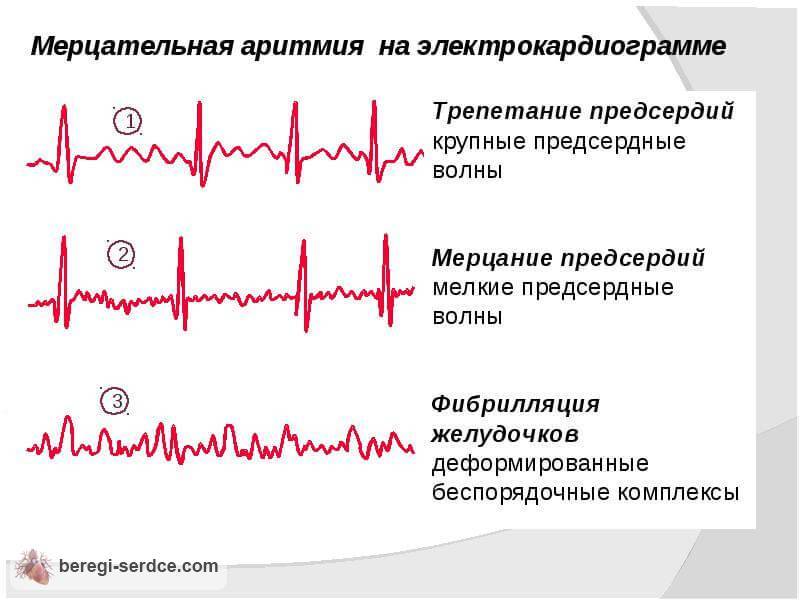 Не прекращайте прием и не меняйте лекарства самостоятельно.
Не прекращайте прием и не меняйте лекарства самостоятельно.