Болят ли пролежни: Аскина Фоам
Всем ли нужен дополнительный коллаген и где его брать?
ЧТО ТАКОЕ КОЛЛАГЕН
Коллаген – это белок, состоящий преимущественно из трех аминокислот: глицина, пролина и гидроксипролина, а также гидроксилизина. Глицин и пролин мы синтезируем сами, а вот лизин должны употреблять с пищей. Это незаменимая аминокислота.
Гидроксипролин и гидроксилизин делают в уже синтезированном протоколагене ферменты гидроксилазы. Для этой реакции нужна аскорбиновая кислота, то есть витамин С. Вне клеток-фибробластов коллагеновые волокна проходят сборку и сочетаются поперечными сшивками, которые обеcпечивают упругость и прочность каркаса.
Коллаген в коже разрушается и заменяется новым. Его образование поддерживают половые гормоны: эстрогены у женщин, тестостерон у мужчин. Коллаген может портиться в результате свободнорадикальных процессов в коже, а также благодаря действию ультрафиолета. Последний процесс называется фотостарением и имеет достаточно длительный эффект.
Итак, чтобы в коже или других органах был коллаген, нужны незаменимые аминокислоты, витамин С, определенный уровень половых гормонов и отсутствие длительного воздействия ультрафиолета. Незаменимые аминокислоты можно употребить не только в добавках коллагена, а коллаген из крема, даже его пептиды, если они не величиной с 2–3 аминокислоты, в кожу не проникнут. И точно не встроятся.
КАКИЕ СУЩЕСТВУЮТ ДОКАЗАТЕЛЬСТВА ЭФФЕКТИВНОСТИ ПРИМЕНЕНИЯ ДОБАВОК КОЛЛАГЕНА?
При остеоартрите (ОА), когда разрушается внутренняя поверхность суставов, протокол советует местное применение нестероидных противовоспалительных препаратов. О коллагене и других «хондропротекторах» речь не идет. Однако метаанализ исследований, когда люди с ОА принимали коллаген, сообщает, что они какое-то время испытывают меньшую боль, но ничего не восстанавливается. В долгосрочной перспективе добавки совсем не спасают.
Ревматоидный артрит (РА) – хроническое, связанное с воспалением, аутоиммунное заболевание, когда в суставах разрушается хрящ. Протокол лечения РА также не предусматривает применения коллагена. Но уже не первое десятилетие исследуют влияние добавок с коллагеном на состояние пациентов. Некоторые работы показали улучшение состояния суставов и уменьшение боли и отека, но при условии, что у пациентов нет аутоантител к коллагену. То есть не каждый случай РА сопровождается разрушением коллагена.
Заживление ран. Коллаген коров и нильской тилапии – эффективный новейший материал для покрытия ран. Локальное применение коллагеновой сетки активирует работу фибробластов – клеток дермы, которые образуют коллаген и другие компоненты матрикса и участвуют в заживлении ран. Это не добавки, это – новые материалы и случай, когда коллаген находит применение в медицине.
Это не добавки, это – новые материалы и случай, когда коллаген находит применение в медицине.
Упругость и целостность кожи. Коллаген является источником аминокислот. Войдут ли они в состав нового коллагена, зависит от гормонального фона, наших энергозатрат, пребывания на солнце и потребности кожи в восстановлении. Некоторые исследования действительно показали, что люди, которые на протяжении нескольких месяцев ежедневно употребляли коллаген, имели более упругую кожу, а пролин из пептидов коллагена эффективно доходит до кожи.
Интересную сторону вопроса открывают пептиды коллагена. Его расщепление в кишечнике может быть неполным, и ди-, три- или даже чуть большие пептиды (фрагменты белка из двух, трех или более аминокислот) проникают в кровь. Пептиды могут активировать фибробласты кожи и способствовать образованию ими гиалуроновой кислоты и эластана, а также брать на себя удар свободных радикалов и тем самым защищать кожу от некоторых аспектов фотостарения.
Люди с пролежнями. Рандомизированные исследования, проведенные в нескольких клинических центрах, показали эффективность дополнения рациона больных с пролежнями 10 граммами пептидов коллагена, железом и витамином С.
ГДЕ ВЗЯТЬ КОЛЛАГЕН
Исследования, проведенные еще в 1980-е, доказали, что коллаген успешно расщепляют ферменты нашего желудка и поджелудочной железы. Но дальнейшие работы показали, что если пить частично расщепленный (гидролизованный) коллаген, то уровень аминокислот в крови растет быстрее. В конце концов они все равно попадают в кровоток. Всем известен частично гидролизованный коллаген – желатин. Вы можете его добавлять к фруктовым пюре и делать желе – это соединит витамин С, флавоноиды с аминокислотами коллагена. Коллаген или его аминокислоты есть в ухе и студне, поэтому можете время от времени готовить студенистые блюда. Хотя это все равно не гарантирует, что аминокислоты достанутся фибробластам кожи, а не станут источником энергии или мышцами, например.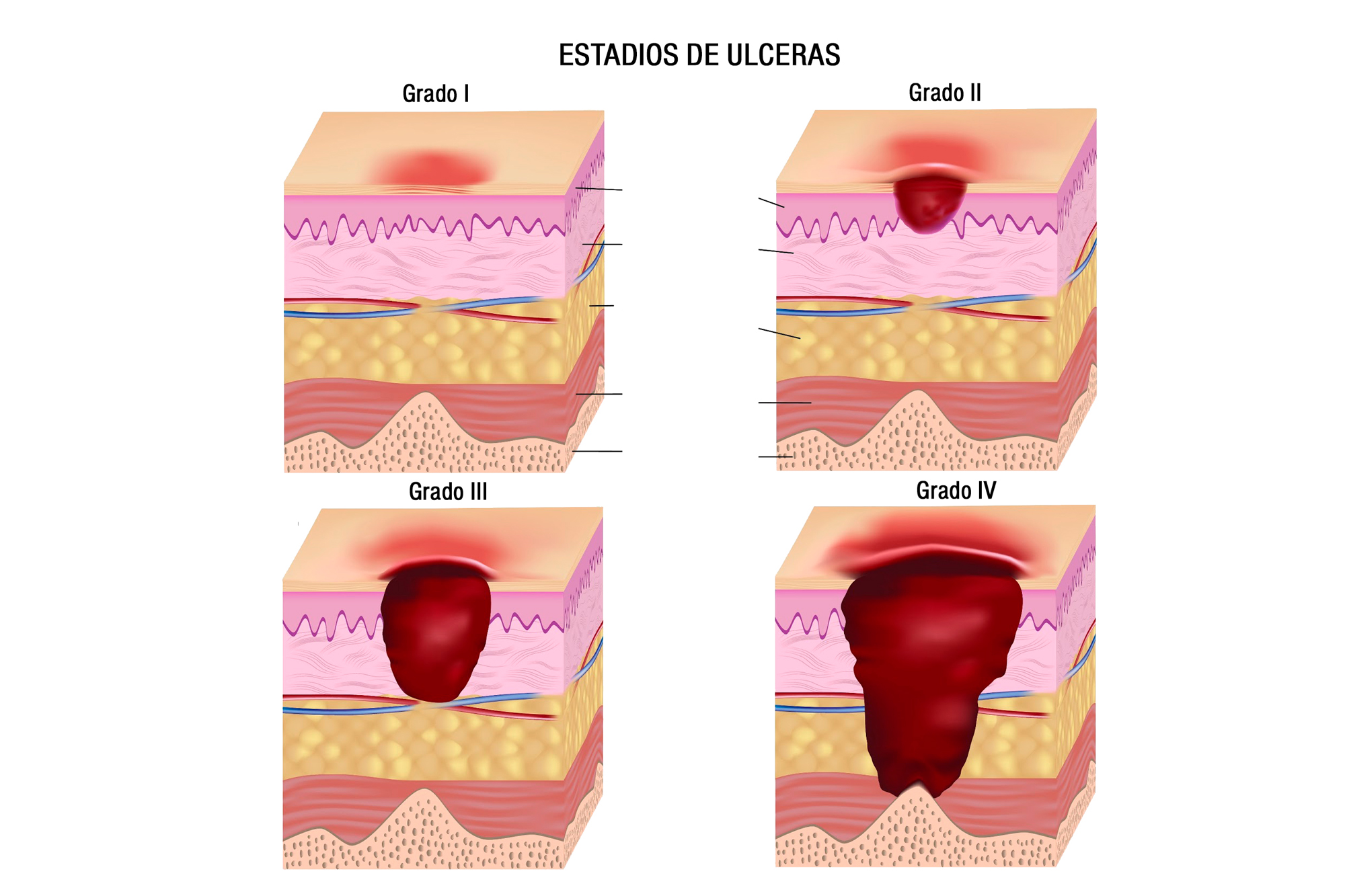
Вы можете пить коллаген или его пептиды. Если не болит желудок и хорошо происходит пищеварение, никто этого не запрещает. В исследованиях на мышиной модели старения фигурируют дозы 400–800 мг/кг. То есть если перевести на людей, лицу весом 60 кг следует ежедневно есть по крайней мере 24 грамма коллагена. Это как большая пачка желатина и половина дневной порции белка – многовато. Людям советуют есть его 5–15 граммов в сутки. В исследованиях на людях преимущественно использовали дозу 3–8 граммов в сутки в течение нескольких месяцев.
Источник
Желчнокаменная болезнь (ЖКБ) — Хирургическое отделение — Клинические отделения — Отделения и специалисты — Центральная клиническая больница «РЖД-Медицина»
Желчнокаменная болезнь является распространённым заболеванием, развивающимся у людей в возрасте старше 40 лет. Особенно часто это заболевание наблюдают среди городского населения индустриально развитых стран. По данным большинства исследователей, около 10% мужчин и до 25% женщин стран Европы страдают желчнокаменной болезнью.
По данным большинства исследователей, около 10% мужчин и до 25% женщин стран Европы страдают желчнокаменной болезнью.
При желчнокаменной болезни формируются конкременты (камни) в желчном пузыре и желчевыводящих протоках. Эти камни состоят из обычных компонентов желчи — билирубина, холестерина, солей кальция. Чаще всего встречаются смешанные камни, содержащие в большей или меньшей пропорции указанные компоненты. Если конкремент на 90% состоит из холестерина, то такой камень называется «холестериновым», если из билирубина — «пигментным», и если из солей кальция — «известковым». Размеры и форма камней при желчнокаменной болезни могут быть разными. Размеры в основном варьируют от 1–2 мм до 3–5 см; форма может быть округлой, овальной, в виде многогранника и т.д.
Причины желчнокаменной болезни
Основным местом образования желчных камней является желчный пузырь, в очень редких случаях — желчные пути. В настоящее время в клинической медицине выделяют три основные причины их образования: застой желчи в пузыре, нарушение обмена веществ, воспалительные изменения в стенке желчного пузыря. При нарушении обмена веществ происходит изменение соотношения концентраций холестерина, фосфолипидов (лецитина) и желчных кислот в желчи. Концентрация холестерина увеличивается, а фосфолипидов снижается. Такую желчь принято считать литогенной. При таких условиях холестерин желчи легко выпадает в виде кристаллов, эти кристаллы группируются, объединяются между собой, что приводит к образованию камней. Известно, что желчнокаменная болезнь часто развивается у больных с такими заболеваниями обмена веществ, как диабет, ожирение, гемолитическая анемия. При длительном застое желчи в пузыре она инфицируется. Инфекция приводит к повреждению стенки желчного пузыря, слущиванию ее эпителия. Все это способствует к более быстрому отложению кристаллов холестерина и образованию желчных камней. В поврежденной стенке желчного пузыря нарушается процесс всасывания некоторых компонентов желчи, изменяется их физико-химическое соотношение, что также способствует камнеобразованию. Кроме того, при холестазе в желчи, находящейся в желчном пузыре, может повышаться концентрация холестерина, билирубина, кальция, что увеличивает литогенность желчи.
При нарушении обмена веществ происходит изменение соотношения концентраций холестерина, фосфолипидов (лецитина) и желчных кислот в желчи. Концентрация холестерина увеличивается, а фосфолипидов снижается. Такую желчь принято считать литогенной. При таких условиях холестерин желчи легко выпадает в виде кристаллов, эти кристаллы группируются, объединяются между собой, что приводит к образованию камней. Известно, что желчнокаменная болезнь часто развивается у больных с такими заболеваниями обмена веществ, как диабет, ожирение, гемолитическая анемия. При длительном застое желчи в пузыре она инфицируется. Инфекция приводит к повреждению стенки желчного пузыря, слущиванию ее эпителия. Все это способствует к более быстрому отложению кристаллов холестерина и образованию желчных камней. В поврежденной стенке желчного пузыря нарушается процесс всасывания некоторых компонентов желчи, изменяется их физико-химическое соотношение, что также способствует камнеобразованию. Кроме того, при холестазе в желчи, находящейся в желчном пузыре, может повышаться концентрация холестерина, билирубина, кальция, что увеличивает литогенность желчи.
Клинические проявления желчнокаменной болезни
Желчнокаменная болезнь может протекает бессимптомно (т.н. латентная форма ЖКБ). При этом камни в желчном пузыре обнаруживают как случайную находку при обследовании пациентов по поводу другого заболевания.
Пациентов с камнями в желчном пузыре могут беспокоить диспепсические расстройства: неприятный металлический привкус, горечь во рту, тошнота, вздутие живота, ощущение тяжести в правом подреберье, особенно после приема жирной пищи. Подобные явления обусловлены нарушением моторики желчевыводящих путей и желудочно-кишечного тракта с забросом желчи в желудок и пищевод. Такая форма ЖКБ носит название диспепсической.
Классическим клиническим проявлением желчнокаменной болезни является печеночная (желчная) колика, которая характеризуется интенсивными режущими, колющими, раздирающими, реже приступообразными болями в правом подреберье и эпигастральной области.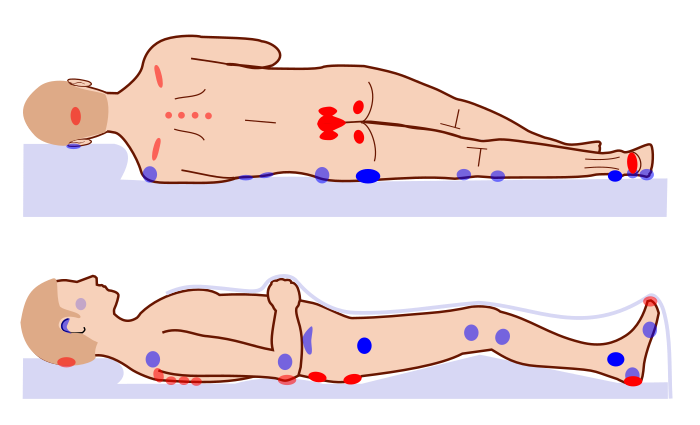
Диагностика желчнокаменной болезни
Диагноз желчнокаменной болезни ставится на основании: жалоб пациента, анамнеза заболевания, физикального обследования врача и преимущественно по данным инструментального обследования. При этом для постановки диагноза очень часто достаточно провести лишь одно ультразвуковое исследование (УЗИ) органов брюшной полости, при котором в просвете желчного пузыря или в протоках обнаруживают конкременты. Обследование пациента можно также дополнить рентгенологическим исследованием. При этом используют рентгеноконтрастные методики, такие как пероральная холецистография или внутривенная холецистохолангиография. При первом методе пациент за несколько часов до выполнения рентгеновского снимка внутрь принимает специальный рентгеноконтрастный препарат, который захватывается печеночными клетками и выделяется в желчь. При холецистохолангиографии рентгеноконтрастный препарат вводится внутривенно, он так же захватывается печеночными клетками и выделяется в желчь. После контрастирования выполняют рентгеновский снимок и если при этом обнаруживается дефект наполнения просвета желчного пузыря или протоков, то это косвенно может свидетельствовать о наличии в них конкрементов (камней), хотя такую же рентгенологическую картину могут давать как полипы, так и раковая опухоль желчного пузыря.
При этом для постановки диагноза очень часто достаточно провести лишь одно ультразвуковое исследование (УЗИ) органов брюшной полости, при котором в просвете желчного пузыря или в протоках обнаруживают конкременты. Обследование пациента можно также дополнить рентгенологическим исследованием. При этом используют рентгеноконтрастные методики, такие как пероральная холецистография или внутривенная холецистохолангиография. При первом методе пациент за несколько часов до выполнения рентгеновского снимка внутрь принимает специальный рентгеноконтрастный препарат, который захватывается печеночными клетками и выделяется в желчь. При холецистохолангиографии рентгеноконтрастный препарат вводится внутривенно, он так же захватывается печеночными клетками и выделяется в желчь. После контрастирования выполняют рентгеновский снимок и если при этом обнаруживается дефект наполнения просвета желчного пузыря или протоков, то это косвенно может свидетельствовать о наличии в них конкрементов (камней), хотя такую же рентгенологическую картину могут давать как полипы, так и раковая опухоль желчного пузыря. В настоящее время рентгенологический метод диагностики желчекаменной болезни практически не используется ввиду его малой информативности, низкой экономичности, отсутствием простоты использования.
В настоящее время рентгенологический метод диагностики желчекаменной болезни практически не используется ввиду его малой информативности, низкой экономичности, отсутствием простоты использования.
Лечение желчнокаменной болезни
В настоящее время хирургическое лечение является единственно возможным способом радикального избавления от желчнокаменной болезни.
До сих пор не существует эффективных лекарственных препаратов, способных вызывать растворение конкрементов в желчном пузыре и желчных протоках. Отдельные препараты могут растворять лишь определенные виды камней, однако при длительном применении они вызывают серьезные побочные явления и осложнения.
Существует альтернативный менее травматичный хирургическому метод лечения желчнокаменной болезни, такой как экстракорпоральная ударно-волновая литотрипсия. Сущность метода заключается в разрушении желчных камней ударной волной, воспроизводимой специальным устройством. Ударная волна строго фокусируется на желчный пузырь, под ее влиянием происходит дробление камней на мелкие фрагменты и песок, которые в ряде случаев вместе с желчью выходят в двенадцатиперстную кишку. Не смотря на простоту выполнения такого способа лечения и его малую травматичность эффективность лечения остается даже на сегодняшний день очень низкой. Это связанно с тем, что не все конкременты поддаются дроблению. В 10–30% случаев фрагменты разрушенных камней бывают крупными и не могут выйти через естественное отверстие холедоха. В таком случае они могут ущемиться в шейке желчного пузыря и привести к выраженному приступу печеночной колики, либо застрять в холедохе и нарушить отток желчи в двенадцатиперстную кишку, что приведет к развитию механической желтухи. Оба эти состояния требуют немедленной госпитализации в хирургический стационар! Ударная волна разрушает не только камни, но в некоторых случаях вызывает серьезные повреждения печени и стенок желчного пузыря. Применение экстракорпоральной литотрипсии у больных с желчнокаменной болезнью должно проводиться по определенным показаниям: одиночные холестериновые (рентген негативные) камни диаметром не более 3 см, занимающие не более половины хорошо функционирующего желчного пузыря.
Ударная волна строго фокусируется на желчный пузырь, под ее влиянием происходит дробление камней на мелкие фрагменты и песок, которые в ряде случаев вместе с желчью выходят в двенадцатиперстную кишку. Не смотря на простоту выполнения такого способа лечения и его малую травматичность эффективность лечения остается даже на сегодняшний день очень низкой. Это связанно с тем, что не все конкременты поддаются дроблению. В 10–30% случаев фрагменты разрушенных камней бывают крупными и не могут выйти через естественное отверстие холедоха. В таком случае они могут ущемиться в шейке желчного пузыря и привести к выраженному приступу печеночной колики, либо застрять в холедохе и нарушить отток желчи в двенадцатиперстную кишку, что приведет к развитию механической желтухи. Оба эти состояния требуют немедленной госпитализации в хирургический стационар! Ударная волна разрушает не только камни, но в некоторых случаях вызывает серьезные повреждения печени и стенок желчного пузыря. Применение экстракорпоральной литотрипсии у больных с желчнокаменной болезнью должно проводиться по определенным показаниям: одиночные холестериновые (рентген негативные) камни диаметром не более 3 см, занимающие не более половины хорошо функционирующего желчного пузыря. Этот бескровный метод особенно показан при лечении больных пожилого и старческого возраста. Противопоказаниями для литотрипсии являются: рентген позитивные камни (с включением солей кальция), диаметр камней более 3 см, множественные камни, занимающие более половины желчного пузыря, отключенный желчный пузырь, частые почечные колики в анамнезе, воспалительные заболевания гепатодуоденальной зоны.
Этот бескровный метод особенно показан при лечении больных пожилого и старческого возраста. Противопоказаниями для литотрипсии являются: рентген позитивные камни (с включением солей кальция), диаметр камней более 3 см, множественные камни, занимающие более половины желчного пузыря, отключенный желчный пузырь, частые почечные колики в анамнезе, воспалительные заболевания гепатодуоденальной зоны.
На сегодняшний день разработано много способов хирургического лечения желчнокаменной болезни. При любом виде хирургического лечения выполняют полное удаление камней вместе с желчным пузырем — основным патогенетическим субстратом болезни! Это полностью исключает возврат заболевания.
Абсолютными показаниями к хирургическому лечению желчнокаменной болезни являются:
- тяжелые приступы печеночной колики в анамнезе;
- наличие крупных камней, способных вызвать пролежень стенки пузыря;
- опасность развития рака желчного пузыря, который возникает у 5% больных, длительно страдающих желчнокаменной болезнью;
-
мелкие камни пузыря, которые могут закупоривать пузырный проток, проникать в общий желчный проток и вызывать механическую желтуху, холангит, билиарный острый или хронический панкреатит.

Относительным показанием к оперативному лечению является наличие латентной и диспепсической форм ЖКБ.
Основным типом операции при желчнокаменной болезни является традиционная (открытая) холецистэктомия (удаление желчного пузыря). При этом выполняют различные виды доступов (разрезов) через переднюю брюшную стенку, проникают в брюшную полость. После интраоперационной ревизии желчного пузыря, внепеченочных желчных протоков, двенадцатиперстной кишки и поджелудочной железы, оценки характера патологических изменений выполняют его полное удаление. Классический подход обеспечивает широкий доступ к гепатобилиарной зоне и хороший обзор всех заинтересованных органов, однако он сопряжен со значительной травматизацией тканей (особенно передней брюшной стенки), что обуславливает довольно длительный период послеоперационной реабилитации и более высокий по сравнению с малоинвазивными методиками риск развития осложнений со стороны операционной раны.
В настоящее время наибольшей популярностью пользуются малоинвазивные оперативные вмешательства в лечение желчнокаменной болезни, такие как холецистэктомия из мини-доступа и лапароскопическая холецистэктомия.
Преимущества лапароскопической операции
Боли в послеоперационном периоде незначительные, и, как правило, отмечаются только в первые сутки.
Больной сразу после выхода из наркоза (через несколько часов после операции) может ходить и самостоятельно себя обслуживать.
Длительность пребывания в стационаре намного сокращается (до 1–4 дней), также как и сроки восстановления трудоспособности.
Количество послеоперационных грыж снижается в несколько раз.
Лапароскопическая операция — это операция косметическая, через несколько месяцев рубцы после проколов у большинства больных становятся практически незаметны.
Холецистит — воспаление желчного пузыря
Часто развивается при желчекаменной болезни (т. н. каменный холецистит, до 80–90 % общего количества заболеваний[1]), после вирусного гепатита и других инфекционных заболеваний, при наличии хронической очаговой инфекции (например, тонзиллита) или паразитарных заболеваний (например, описторхоза). Развитию холецистита способствуют застой и изменение состава жёлчи, что может быть связано с особенностями питания. Нередко холецистит сочетается с холангитом.
Развитию холецистита способствуют застой и изменение состава жёлчи, что может быть связано с особенностями питания. Нередко холецистит сочетается с холангитом.
Различают калькулезный (наличие желчных камней в пузыре) и бескаменный, острый и хронический холецистит.
Диагностика холецистита
- УЗИ органов брюшной полости с осмотром желчного пузыря, желчных протоков, поджелудочной железы.
- Общий и биохимический анализ крови.
- Рентгенологическое исследование (при развитии механической желтухи и подозрении на наличие конкрементов в желчных протоках).
Острый холецистит
Основные признаки острого холецистита: приступообразные боли в правой половине живота, отдающие в правое плечо, лопатку; тошнота и рвота; озноб и повышение температуры тела; возможны желтуха и зуд кожных покровов. Опасное осложнение острого холецистита — перитонит. Показана холецистостомия (греч. chole желчь + kystis пузырь + stoma отверстие, проход) — наружное дренирование желчного пузыря при невозможности других вмешательств.
Наличие камней в желчном пузыре является показанием к операции.
Связано это с тем, что наличие конкрементов в желчном пузыре может в любой момент привести к острому холециститу, его некрозу с развитием осложнений:
- эмпиема желчного пузыря — инфицирование содержимого желчного пузыря;
- водянка желчного пузыря — нарушение оттока желчи, но без ее инфицирования, при этом происходит всасывание элементов желчи, а пузырь остается наполненным прозрачным содержимым;
- флегмона желчного пузыря — гнойное воспаление стенки желчного пузыря;
- подпеченочный абсцесс;
- желчные свищи;
- перитонит, сепсис — смертельно опасные осложнения, которые могут развиваться при прогрессировании вышеописанных осложнений.
При развитии осложнений, операция выполняется в экстренном порядке и сопряжена с высоким риском развития осложнений, а период реабилитации составляет от нескольких недель до нескольких месяцев!!!
Хронический холецистит
Хронический холецистит может быть бескаменным и калькулезным, от латинского слова «calculus», что значит «камень». Калькулёзный холецистит является одним из результатов желчно-каменной болезни. Хронический холецистит проявляется тошнотой, тупой болью в правом подреберье и др. неприятными ощущениями, возникающими после еды. В распознавании холецистита важную роль играют данные лабораторных исследований и холецистохолангиография.
Калькулёзный холецистит является одним из результатов желчно-каменной болезни. Хронический холецистит проявляется тошнотой, тупой болью в правом подреберье и др. неприятными ощущениями, возникающими после еды. В распознавании холецистита важную роль играют данные лабораторных исследований и холецистохолангиография.
Наиболее грозным осложнением калькулезного холецистита является печеночная колика. Если в желчевыводящих путях не проходит некрупный (менее 1 см) камень, затыкая ток желчи, то в кровь поступают желчные пигменты и развивается подпеченочная желтуха.
Симптомы колики очень похожи на начало острого холецистита. Тем не менее колика болит намного сильнее и начинается, как правило, ночью или рано утром.
Спустя некоторое время проявляется симптоматика желтухи: происходит пожелтение склер и кожи — появляется своеобразный лимонно-желтый цвет, моча темнеет и становится похожа на пиво, а кал заметно светлеет, вплоть до белизны.
Больные в таком состоянии подлежат экстренной госпитализации.
Хронический холецистит может быть следствием острого, но может возникнуть и самостоятельно. В русской медицинской литературе принято выделять типичный и атипичный вид симптомов заболеваний желчного пузыря (холелитиаз-К 80.2 и хронический холецистит).
Наличие камней в желчном пузыре значительно усложняет задачу лечения и ухудшает прогноз заболеваний.
Поделиться страницей:
Петросян рассказал о муках Джигарханяна перед смертью
Юморист Евгений Петросян рассказал о перенесенном коронавирусе и последних днях Армена Джигарханяна.
В конце октября Евгений Петросян был госпитализирован с коронавирусом. Врачи 11 дней боролись за здоровье юмориста и, к счастью, побороли инфекцию в его организме. Никто не знал, что вместе с Петросяном COVID-19 болели и его родные – 31-летняя супруга Татьяна Брухунова и девятимесячный сын Ваган.
– У меня была средняя тяжесть коронавируса, – говорит 75-летний Петросян. – Остальные члены семьи в легкой форме переболели. Даже маленький болел незаметно совершенно. У него не было симптомов, только положительный тест. А потом два отрицательных.
– Остальные члены семьи в легкой форме переболели. Даже маленький болел незаметно совершенно. У него не было симптомов, только положительный тест. А потом два отрицательных.
Евгений Ваганович узнал, что болен коронавирусом, совершенно случайно.
– Я должен был поехать в другую больницу, – сообщил юморист Вячеславу Манучарову в его YouTube-шоу «Эмпатия Манучи». – Каждый год у меня обследование сердечной системы. Для того, чтобы приехать здоровеньким, я сделал тест на коронавирус. И выяснилось, что у меня оно, то самое…
Потом была слабость, отсутствие аппетита, два вечера была маленькая температурка 37 с хвостиком. А потом силы пропали. Я подумал, что лучше мне в больницу. Пролежал в больнице 11 дней, после чего получил два отрицательных теста и поехал домой.
Последствия от болезни Петросян ощущает на себе и сейчас, но по поводу этого не расстраивается.
– Немножко давление теперь прыгает, но это, говорят, пройдет, – с улыбкой произнес артист. – Зато я никому не страшен теперь, как мне объяснили врачи. И никто мне не страшен хотя бы первые два месяца.
– Зато я никому не страшен теперь, как мне объяснили врачи. И никто мне не страшен хотя бы первые два месяца.
В том же интервью Евгений Ваганович внезапно вспомнил об Армене Джигарханяне, который ушел из жизни 14 ноября. Юморист рассказал шокирующие вещи о смерти 85-летнего актера.
– Он сгнил лежа в постели, потому что никто к нему не подходил, – сказал Петросян. – Человек умирал в адских болях от того, что пролежни начали гнить… У него был диабет, он нуждался в точных уколах, которые ему никто не делал.
Кстати, друг Джигарханяна Артур Согомонян уже опроверг слова Петросяна, заявив, что Армен Борисович получал должный уход.
Армен ДжигарханянДля верблюда из Крыма ищут лекарства в Новосибирске
Фото из личного архива Натальи Курласовой
У горбатого диагностировали артрит, и он нуждается в срочном лечении. Животное купили на Авито, чтобы катать детей.
Сибирячка Наталья Курласова переехала в Крым три года назад, тогда у женщины и появилась идея открыть своё небольшое ранчо на базе конного клуба. Сейчас в хозяйстве несколько пони и лошадей.
Сейчас в хозяйстве несколько пони и лошадей.
— Я зашла на Авито и случайно увидела, что продают 15-летнего верблюда Бархана. На фотографиях такой красавец был. Продавали для проката. Ну, я и подумала сначала, почему бы на нём ребятишек не катать? — рассказала КП-Новосибирск Наталья.
Только первая встреча с Бариком повергла женщину в шок. Верблюд был привязан к забору короткой верёвкой. На теле виднелись пролежни, а на ноги животное вообще встать не могло — настолько болели суставы. В этот момент Наталья поняла, что верблюда нужно спасать.
— Я выкупила его за деньги и сигареты. Думаю, если бы мы его не забрали, хозяин отдал бы его на мясо, — говорит женщина. — Перед тем как купить его, спросила, почему ходит плохо. Мне сказали, что у него просто заноза в копыте: «Вытащите — и всё пройдёт».
Неделю назад Наталья привезла Барика в новый дом. Только смена обстановки не спасает животное от старых проблем. Ему тяжело не то что ходить — даже вставать.
— Ветеринары сказали, что ему не хватает жидкости в суставах. Диагноз: «артрит верхних конечностей». Нужно проколоть курс препаратов, а именно протекторов «Бонхарен» и «Ланкреон». Они помогут поставить Барика на ноги, — объясняет Наталья.
Диагноз: «артрит верхних конечностей». Нужно проколоть курс препаратов, а именно протекторов «Бонхарен» и «Ланкреон». Они помогут поставить Барика на ноги, — объясняет Наталья.
Задача найти эти лекарства оказалась не из простых. На территории полуострова их нет, поэтому сибирячка решила поискать их в родном городе.
По словам женщины, даже после выздоровления её подопечный не вернётся к прежней работе. Наталья готова оберегать животное от нагрузок. Максимум, что разрешат общительному и любящему людей верблюду, — участвовать в фотосессиях с детьми и взрослыми.
Поделиться:
Новости партнеров:
Столбняк
Столбняк
Столбняк — зооантропонозное бактериальное острое инфекционное заболевание с контактным механизмом передачи возбудителя, характеризующееся поражением нервной системы и проявляющееся тоническим напряжением скелетной мускулатуры и генерализованными судорогами.
Болеют все теплокровные животные и человек.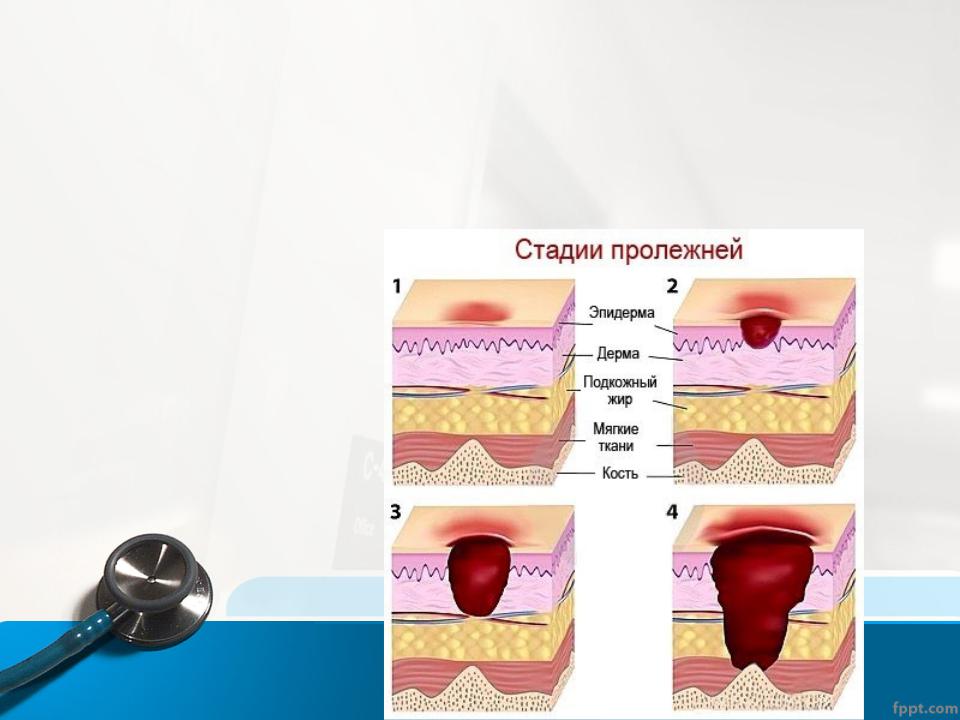
Больной не заразен для окружающих. Эпидемиологических мероприятий в очаге болезни не проводят.
Иммунитет после болезни не развивается.
История
На связь между ранениями и развитием столбняка обратили внимание еще врачи древнейших цивилизаций Египта, Греции, Индии и Китая. Впервые клиническую картину этой болезни описал Гиппократ, у которого от столбняка умер сын. Изучением этого заболевания занимались Гален, Цельс, Аретей, Авиценна, Амбруаз Паре и другие знаменитые врачи древности и средневековья.
Научное изучение столбняка началось во второй половине XIX века.. Возбудитель столбняка был открыт почти одновременно в 1883 году русским хирургом Н. Д. Монастырским и в 1884 году немецким ученым А.Николаером. Чистую культуру микроорганизма выделил в 1887 г. японский микробиолог С. Китазато, он же в 1890 г. получил столбнячный токсин и совместно с немецким бактериологом Э.Берингом создал противостолбнячную сыворотку. В 1923 году французский иммунолог Г. Рамон получил столбнячный анатоксин, который стал применяться для профилактики заболевания.
Рамон получил столбнячный анатоксин, который стал применяться для профилактики заболевания.
Распространенность и уровень заболеваемости
Столбняк встречается во всех регионах земного шара, но частота заболеваемости и процент летальных исходов возрастает по мере приближения к экватору. Наибольшее распространение столбняк имеет в странах с жарким и влажным климатом, в местностях, где отсутствуют или слабо применяются средства дезинфекции, профилактические прививки и вообще медицинская помощь — то есть в бедных и слаборазвитых странах Африки, Азии и Латинской Америки. Однако и в развитых государствах столбняк ежегодно уносит тысячи жизней.
В странах с невыраженной сменой сезонов (тропики и субтропики) заболевание встречается круглогодично, в странах с умеренным климатом-ярко выраженный сезонный характер (конец весны-начало осени).
Частота заболевания — 10—50 случаев на 100000 населения в развивающихся странах и 0,1—0,6 в странах с обязательной иммунопрофилактикой.
80 % случаев столбняка приходится на новорожденных (при инфицировании через пуповину) а также на мальчиков до 15 лет (из-за их повышенного травматизма).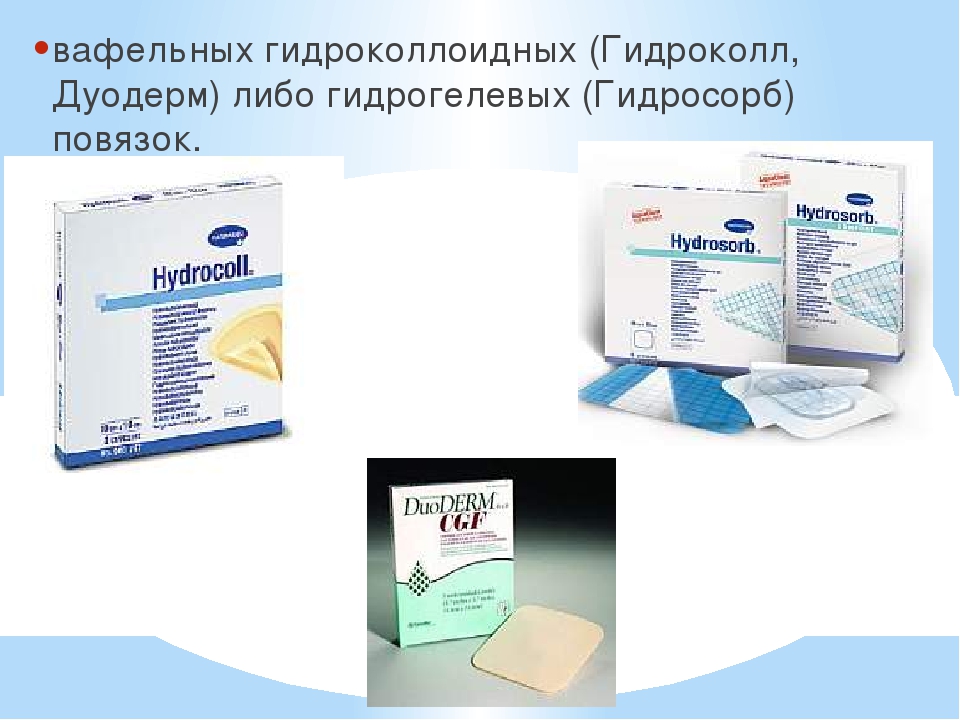 Среди взрослых около 60 % случаев столбняка приходится на лиц пожилого возраста. Наибольший процент заболевших и умерших наблюдается в сельской местности.
Среди взрослых около 60 % случаев столбняка приходится на лиц пожилого возраста. Наибольший процент заболевших и умерших наблюдается в сельской местности.
Летальность при заболевании столбняком очень высока (выше только у бешенства). Даже при применении самых современных методов лечения умирает 30—50 % заболевших, а в регионах, где отсутствуют профилактические прививки и квалифицированная медпомощь — около 80 %. Смертность у новорожденных — до 95 %.
Каждый год в мире по официальным данным от столбняка умирает около 250 тысяч человек, подавляющее большинство из них — новорожденные. Однако, учитывая возможность большого количества незарегистрированных случаев и невыраженных форм болезни (особенно у новорожденных), общие потери от столбняка на планете можно оценить в 350—400 тысяч человек ежегодно.
Возбудитель столбняка
Возбудитель болезни Clostridium tetani относится к семейству Bacillaceae. Это подвижная крупная тонкая палочка с закругленными концами длиной 4-8 мкм и шириной 0,3-0,8 мкм, имеющая до 20 длинных жгутиков. Грамположительна, является строгим анаэробом (живущим в бескислородной среде).
Грамположительна, является строгим анаэробом (живущим в бескислородной среде).
Возбудитель столбняка относится к категории убиквитарных (вездесущих), но вместе с тем условно патогенных микроорганизмов. Является обычным обитателем кишечника человека и животных, где он живет и размножается, не причиняя вреда носителю.
Поэтому наибольшая обсемененность столбнячной палочкой наблюдается в сельскохозяйственных районах с достаточной влажностью, где палочка обнаруживается в почвах садов, огородов, пастбищ и других местах, где присутствует загрязненность фекалиями человека и животных.
В присутствии кислорода и температуре не ниже 4 °C образует споры. Споры устойчивы к внешнему воздействию: выдерживают нагревание до 90 °C в течение 2 часов, при кипячении погибают только через 1-3 часа, в сухом состоянии переносят нагревание до 150 °C, в соленой морской воде живут до 6 месяцев. В испражнениях, почве, на различных предметах сохраняются больше 10 лет.
При отсутствии кислорода (анаэробиозе), температуре 37 °C и достаточной влажности споры прорастают в малоустойчивую вегетативную форму.
Возбудитель образует столбнячный экзотоксин — один из сильнейших бактериальных ядов, уступающий по силе лишь ботулиническому токсину. Токсин разрушается при нагревании, воздействии солнечного света, щелочной среды. Не всасывается через слизистую оболочку кишечника, в связи с чем безопасен при проглатывании.
Пути заражения
Возбудитель приобретает патогенные свойства только при попадании на поврежденные ткани живого организма, лишенные доступа кислорода. Особенно опасны колотые или имеющие глубокие карманы раны, где создаются условия анаэробиоза.
Чрезвычайно благоприятные условия для возникновения столбняка создаются в условиях войн и стихийных бедствий.
Заболевание может развиться при ранениях и повреждениях кожи и слизистых оболочек, ожогах и обморожениях, при родах (особенно на дому), у новорожденных через пуповину, обрезанную нестерильным инструментом, а также при некоторых воспалительных заболеваниях, при которых создается контакт очага воспаления с окружающей средой (гангрена, абсцессы, язвы, пролежни и т. д.).
д.).
Частой причиной заражения бывают микротравмы нижних конечностей — ранения, уколы острыми предметами, колючками, даже занозы — поэтому столбняк иногда называют «болезнью босых ног».
Механизм воздействия
Возбудитель, попадая в благоприятные условия, начинает активно размножаться, вырабатывая столбнячный токсин, который проникает через двигательные волокна периферических нервов и с током крови в спинной, продолговатый мозг и в ретикулярную формацию ствола.
Столбнячный токсин состоит из тетаноспазмина, который действует на нервную систему, вызывая тонические сокращения поперечно-полосатой мускулатуры и тетаногемолизина, вызывающий гемолиз эритроцитов.
Происходит паралич вставочных нейронов полисинаптических рефлекторных дуг. Вследствие этого импульсы поступают к мышцам некоординированно, вызывая постоянное тоническое напряжение скелетной мускулатуры, в результате чего возникают судороги. Повышается возбудимость коры головного мозга и ретикулярных структур, повреждается дыхательный центр и ядра блуждающего нерва.
Ригидность (напряжение) мышц распространяется с пораженной конечности на противоположную, затем — на туловище, шею, голову, а потом возникают судороги. Может возникнуть паралич органов дыхания и сердечной мышцы.
Классификация форм столбняка
В зависимости от путей заражения:
Травматический столбняк (раневой, послеоперационный, послеродовой, новорожденных, постинъекционный, после ожогов, обморожений, электротравм и т. д.).
Столбняк, развившийся в результате воспалительных и деструктивных процессов (язвы, пролежни, распадающиеся опухоли и др.).
Криптогенный столбняк — при котором в анамнезе отсутствуют указания на повреждения кожи и слизистой (в основном это незамеченные ранее микротравмы).
По локализации в организме:
Общий, или генерализованный столбняк (разновидность — головной столбняк Бруннера, или бульбарный столбняк).
Местный столбняк (разновидность — головной столбняк Розе или лицевой столбняк).
По тяжести течения заболевания:
Легкая — наблюдается редко (в основном у ранее привитых людей). Симптомы выражены незначительно, температура нормальная или немного повышена.
Симптомы выражены незначительно, температура нормальная или немного повышена.
Средней тяжести — Судороги и напряжение мышц нечастые и умеренные. Температура повышена.
Тяжелая — Болезнь развивается остро и быстро, частые и сильные судороги, высокая температура, осложнения.
Клиническая картина
Общий (генерализованный) столбняк
Различают 4 периода болезни: инкубационный, начальный, разгара и выздоровления.
Инкубационный период при столбняке составляет в среднем от 5 до 14 дней, иногда от нескольких часов до 60 дней. Чем он короче, тем тяжелее протекает столбняк.
Заболеванию могут предшествовать головная боль, раздражительность, потливость, напряжение и подергивание мышц в районе раны. Непосредственно перед началом болезни отмечаются озноб, бессоница, зевота, боли в горле при глотании, боли в спине, потеря аппетита. Однако инкубационный период может протекать бессимптомно.
Начальный период продолжается до 2 дней. Наиболее ранний симптом-появление тупых тянущих болей в области входных ворот инфекции, где к этому времени может наблюдаться полное заживление раны. Практически одновременно или спустя 1-2 дня появляется тризм — напряжение и судорожное сокращение жевательных мышц, что затрудняет открывание рта. В тяжелых случаях зубы крепко стиснуты и открыть рот невозможно.
Практически одновременно или спустя 1-2 дня появляется тризм — напряжение и судорожное сокращение жевательных мышц, что затрудняет открывание рта. В тяжелых случаях зубы крепко стиснуты и открыть рот невозможно.
Период разгара болезни продолжается в среднем — 8-12 дней, в тяжелых случаях до 2-3 недель. Его длительность зависит от своевременности обращения к врачу, ранних сроков начала лечения, наличия прививок в период, предшествующий заболеванию.
Развиваются судороги мимических мышц, вследствие чего у больного появляется «сардоническая улыбка»: брови подняты, рот растянут в ширину, углы его опущены, лицо выражает одновременно улыбку и плач.[1]
Возникает затруднение глотания из-за спазма мышц глотки и болезненная ригидность (напряжение) мышц затылка. Ригидность распространяется в нисходящем порядке, захватывая мышцы шеи, спины, живота и конечностей. Появляется напряжение мышц конечностей, живота, который становится твердым как доска. Иногда наступает полная скованность туловища и конечностей, за исключением кистей и стоп.
Возникают болезненные судороги, вначале ограниченные, а затем распространяющиеся на большие группы мышц, которые длятся от нескольких секунд до нескольких минут. В легких случаях судороги возникают несколько раз в сутки, в тяжелых — длятся почти непрерывно.
Судороги появляются спонтанно или при незначительных раздражениях (прикосновение, свет, голос). Во время судорог лицо больного покрывается крупными каплями пота, делается одутловатым, синеет, выражает страдание, боль. В зависимости от напряжения той или иной мышечной группы тело больного может принимать самые причудливые позы. Больной выгибается на постели в дугообразное положение, опираясь только пятками и затылком (опистотонус). Все мышцы настолько напряжены, что можно видеть их контуры. Ноги вытянуты в струну, руки согнуты в локтях, кулаки сжаты.
Некоторые больные предпочитают лежать на животе, при этом их ноги, руки и голова не касаются постели.
Больные испытывают страх, скрежещут зубами, кричат и стонут от боли.
В период между судорогами расслабления мышц не происходит.
Сознание обычно сохранено. Больные обильно потеют. Возникает стойкая бессоница. Наблюдаются апноэ, цианоз, асфиксия.
Спазмы мышц приводят к затруднению или полному прекращению функций дыхания, глотания, дефекации и мочеиспускания, растройству кровообращения и развитию застойных явлений во внутренних органах, резкому усилению обмена веществ, нарушению сердечной деятельности. Температура поднимается до 41-42°С.
Период выздоровления характеризуется медленным, постепенным снижением силы и количества судорог и напряжения мышц. Может продолжаться до 2 месяцев. Этот период особенно опасен развитием различных осложнений.
Причина смерти
Наиболее частой причиной смерти является асфиксия вследствие спазма дыхательных мышц, голосовой щели и диафрагмы, на втором месте — паралич сердечной мышцы. В отдельных случаях причиной смерти могут быть инфаркт миокарда, пневмония, сепсис, эмболия легочных артерий и другие болезни, связанные с осложнениями после столбняка.
Головной столбняк Бруннера, или бульбарный столбняк — тяжелейшая форма болезни, разновидность общего столбняка, при которой поражаются верхние отделы спинного и продолговатого мозга. Болезнь проходит при самой тяжелой клинической картине общего столбняка. Как правило, развивается при травмах головы или шеи.
Местный столбняк встречается редко, в основном у ранее привитых лиц. Характеризуется местными параличами, не затрагивающими всего организма. Болезнь характеризуется спазмами и подергиваниями мышц в месте ранения, незначительным повышением температуры, отсутствием общих судорог. Часто переходит в общий (генерализованный) столбняк.
Головной столбняк Розе. Разновидность местного столбняка, возникает при ранениях головы и шеи, проявляется, в основном, параличом лицевого нерва на стороне поражения. Может перейти в общий столбняк или головной столбняк Бруннера.
Новорожденные болеют только общим столбняком.
Лечение
Больной подлежит немедленной госпитализации в специализированный стационар.
Лечение включает в себя:
Борьбу с возбудителем в первичном очаге инфекции (вскрытие, санация и аэрация раны)
Нейтрализацию столбнячного токсина путем введения противостолбнячной сыворотки.
Противосудорожное лечение (тотальная миорелаксация)
Поддержание жизненно важных функций организма (искусственная вентиляция легких, контроль сердечной деятельности).
Профилактику и лечение осложнений (борьба с сопутствующими инфекциями, тромбозом, профилактика механических повреждений при судорогах).
Полноценное питание и уход.
Больной помещается в отдельную затемненную палату, где исключается возможность воздействия внешних раздражителей (шум, свет и т. д.). Устанавливается круглосуточное медицинское наблюдение (пост). Больному нельзя покидать постель.
Питание больных в период разгара болезни очень затруднено, так как сильное напряжение мышц препятствует введению пищи через зонд и внутривенно. Рекомендуется питание жидкими продуктами (молоко, бульон и т. д.) Больные охотно и с удовольствием пьют воду.
Период лечения в стационаре составляет от 1 до 3 месяцев.
Осложнения
В период разгара болезни на фоне мышечного спазма и застойных явлений могут возникнуть бронхиты, пневмонии, инфаркт миокарда, сепсис, переломы костей и позвоночника, вывихи, разрывы мышц и сухожилий, отрыв мышц от костей, тромбоз вен, эмболия легочных артерий, отек легких.
К более поздним осложнениям можно отнести слабость, тахикардию, деформацию позвоночника, контрактуры мышц и суставов, временный паралич черепных нервов.
Компрессионная деформация позвоночника может сохраняться до 2 лет.
При выздоровлении человек лишь через 2 месяца может приступить к работе. Не менее 2 лет он должен наблюдаться у невропатолога.
Крайне редко по неясным причинам случается рецидив болезни.
Профилактика
Профилактика заболевания осуществляется в трех направлениях:
Профилактика травм и санитарно-просветительская работа среди населения
Специфическая профилактика в плановом порядке путем введения противостолбнячной вакцины всем детям от 6 месяцев до 17 лет, а также учашимся высших учебных заведений, рабочим, спортсменам, сельскому населению, а в зонах с повышенной заболеваемостью столбняком — всему населению.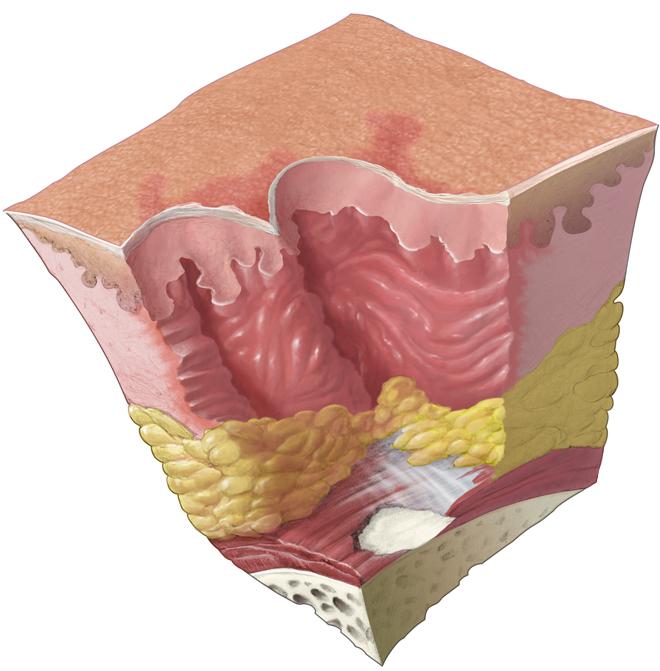
Экстренная профилактика применяется как привитым, так и непривитым людям при:
ранениях и травмах при нарушении целостности кожных покровов и слизистых оболочек.
ранениях и операциях желудочно-кишечного тракта.
ожогах и обморожениях II—IV степени.
родах и абортах вне медицинских учреждений.
гангрене или некрозе тканей, длительно текущих абсцессах, карбункулах, язвах, пролежнях.
укусах животных.
Столбняк
Views: 18833Пародонтология
Главная ⁄ Пародонтология (старая страничка)[113909]
Пародонтология — раздел стоматологии, который занимается диагностикой, профилактикой и лечением десен. Наиболее частые заболевания, встречающиеся в пародонтологии — гингивит, пародонтит, пародонтоз. Мы рекомендуем тщательно ухаживать за зубами и деснами, а также регулярно проходить обследование у врача — пародонтолога. Не откладывайте визит к врачу, если Вы замечаете кровоточивость десен при откусывании жесткой пищи или чистке зубов.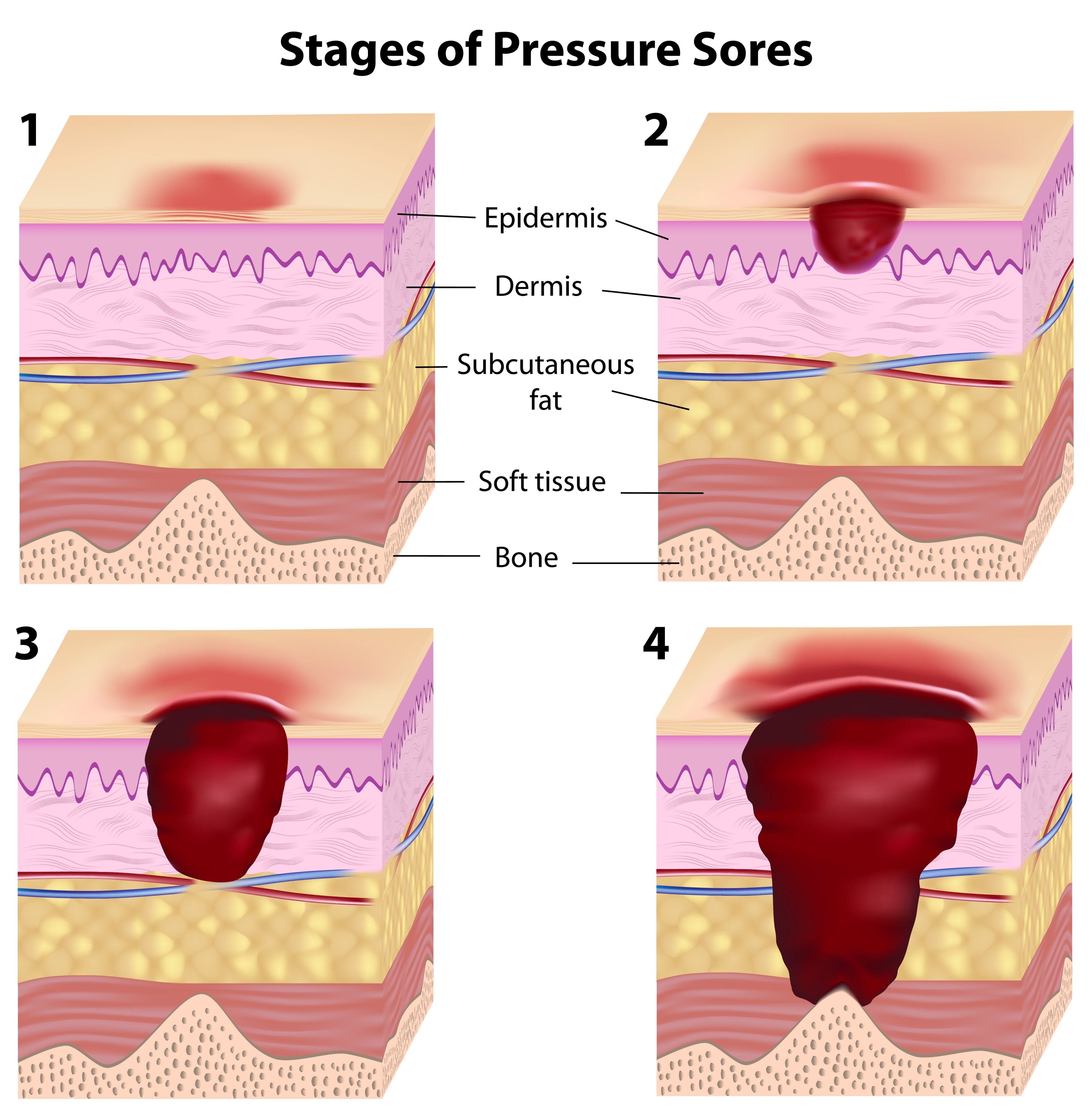 Любое заболевание, в том числе и воспаление десен гораздо проще вылечить в начальной стадии, чем когда оно запущено.
Любое заболевание, в том числе и воспаление десен гораздо проще вылечить в начальной стадии, чем когда оно запущено.
Причины пародонтита
Причины пародонтита подразделяются на общие и локальные. В первую группу входят заболевания сахарным диабетом, иммунодефицитные состояния, патологии кровяной системы и др. заболевания, влияющие на состояние пародонта. Некоторые заболевания хронического характера также могут оказывать влияние на возникновение пародонтита, а также вызывать осложнения его течения. К наиболее распространённым локальным причинам развития пародонтита относится проникновение в ротовую полость различных микроорганизмов. Также к причинам развития пародонтита относят травматические факторы, связанные с неправильным расположением зубов, гипертонусом жевательной мускулатуры, нарушениями прикуса и др.
Патогенез пародонтита
Патогенез пародонтита: на ранних этапах заболевания дёсны начинают кровоточить, зубные связки ослабевают, появляется зубной налёт, изменяется консистенция слюны – она становится более тягучей. При стремительно прогрессирующем заболевании в результате разрушения альвеолярных отростков происходит выпадение зубов. В острый период развития пародонтита происходит воспаление дёсен, из зубодеснёвых карманов выделяются гнойные массы, из ротовой полости ощущается неприятный запах, зубы начинают смещаться. Возможно образование свищей на дёснах, припухлость и боль в подчелюстных лимфоузлах. При хронической форме пародонтита на фоне периодических обострений заболевания может иметь место развитие микробных аллергических реакций.
При стремительно прогрессирующем заболевании в результате разрушения альвеолярных отростков происходит выпадение зубов. В острый период развития пародонтита происходит воспаление дёсен, из зубодеснёвых карманов выделяются гнойные массы, из ротовой полости ощущается неприятный запах, зубы начинают смещаться. Возможно образование свищей на дёснах, припухлость и боль в подчелюстных лимфоузлах. При хронической форме пародонтита на фоне периодических обострений заболевания может иметь место развитие микробных аллергических реакций.
Классификация пародонтита
Классификация пародонтита включает в себя следующие аспекты:
- По степени распространения заболевания выделяют местный и общий пародонтит. В первом случае область поражения охватывает один или несколько зубов. Во втором – распространяется по всей челюсти.
- По форме заболевания пародонтит классифицируется на острый и хронический.
- По степени тяжести различают лёгкий, средний и тяжёлый пародонтит.

Боль при пародонтите
Боль при пародонтите на начальной стадии заболевания может отсутствовать. Впоследствии по мере развития болезни появляется боль в дёснах, сопровождающаяся их покраснением, кровоточивостью, изменением формы, образованием зубодеснёвого кармана, пульсацией, появлением неприятного запаха изо рта. Боль при пародонтите может возникать в процессе чистки зубов, а также при откусывании и пережёвывании пищи. При тяжёлой форме заболевания из зубодеснёвого кармана может выделяться гной, также может отмечаться повышение температуры тела.
Острый пародонтит
Острый пародонтит может возникнуть при острой или хронической травматизации челюстно-лицевой области. Основными симптомами являются резкие болевые ощущения, кровоточивость дёсен, их отёчность и покраснение, возможно смещение зубов. При проникновении инфекционных агентов может развиться гнойный воспалительный процесс, что в свою очередь вызывает усиление симптоматики заболевания. Острый пародонтит требует срочного вмешательства врача с целью своевременного лечения и предотвращения развития осложнений.
Хронический пародонтит
Хронический пародонтит является следствием развития такого заболевания как гингивит, поражающего слизистую оболочку ротовой полости. В результате проникновения болезнетворных микроорганизмов между зубами и дёснами, в них образуются патологические карманы, размеры которых колеблются от трёх до более пяти миллиметров. Спровоцировать развитие воспалительного процесса, вызывающего пародонтит, может ослабление иммунитета, наличие кариеса, травматизация зубов, влияние химвеществ или медикаментозных препаратов. Также пародонтит может возникнуть как результат некачественного пломбирования или протезирования зубов.
Обострение пародонтита
Обострение пародонтита характеризуется возникновением резких и интенсивных болевых ощущений в области зубов и дёсен, которое может сопровождаться повышением температуры, ухудшением общего самочувствия. В связи с нарастающими болевыми ощущениями пациент не может проводить гигиену ротовой полости, что в свою очередь провоцирует размножение бактерий и появление зубного налёта. Размеры патологических карманов между зубами и дёснами могут достигать пяти-шести миллиметров, отмечается также выделение гнойных образований, покраснение и припухлость дёсен. Обострение пародонтита требует безотлагательной помощи врача. Чтобы избежать удаления зубов, необходимо незамедлительно провести диагностическое исследование, с целью максимально точно установить характер воспалительного процесса, и пройти курс комплексного лечения.
Размеры патологических карманов между зубами и дёснами могут достигать пяти-шести миллиметров, отмечается также выделение гнойных образований, покраснение и припухлость дёсен. Обострение пародонтита требует безотлагательной помощи врача. Чтобы избежать удаления зубов, необходимо незамедлительно провести диагностическое исследование, с целью максимально точно установить характер воспалительного процесса, и пройти курс комплексного лечения.
С давних времен нашим бабушкам была известна одна простая истина, ничто лучше не избавляет от болезней, как наша матушка-природа. Каждая болезнь имеет свои причины, а каждое растение прекрасно устраняет причины болезни. Долгие наблюдения и многовековой опыт донес до нас многие свойства растений, которые зачастую быстрее и эффективнее помогают, чем многие дорогостоящие лекарства.
Например, если рассматривать полезные свойства коры дуба, можно открыть много замечательных особенностей, которые помогают справиться со многими недугами, такими как стоматит, гингивит, флюс, маточные кровотечения, убрать неприятный запах изо рта, убрать излишнюю потливость и предупредить появление пролежней.
Полезные свойства коры дуба
Кора дуба обладает большим спектром полезных характеристик, она превосходно заживляет раны, является природным антисептиком, глистогонным средством, активно угнетает рост болезнетворных бактерий. В самой коре дуба содержаться дубильные вещества, которые оказывают вяжущее действие, смолы, разнообразные кислоты, белки и пектин, которые активно помогают восстановить защитные функции организма, восстанавливают кожные покровы.
Кора дуба как и само это дерево является мощным и непоколебимым природным защитником человека от различных болезней.
Когда организм человека ослаблен, как правило, первой страдает иммунная система. При проявлении ослабления защиты, первое что страдает – это слизистые оболочки. Глаза начинают слезиться, что приводит к различным осложнениям, носоглотка подвержена атакам разнообразных бактерий и микробов, что также приводит к заболеваниям. Во рту появляется неприятный запах, а во время чистки зубов появляется кровь на зубной щетке. Все это говорит о том, что необходимо принять меры для предотвращения заболеваний.
Все это говорит о том, что необходимо принять меры для предотвращения заболеваний.
Что делать при воспалении десен
Когда воспаляются десна, они становятся красными, очень сильно болят. Появляются гнойнички, которые возникают из-за различных бактерий. Часто воспаление десен приводит к потере зубов, эта болезнь называется пародонтоз. Для того чтоб укрепить десна необходимо приобрести кору дуба и сделать отвар, которым в течение дня необходимо полоскать ротовую полость.
Приготовление отвара для полоскания
Отвар готовится достаточно просто:
Необходимо взять 2 чайные ложки измельченной коры дуба, залить ее двумя стаканами воды, закипятить, убавить огонь и проварить на маленьком огне около 5 минут. Затем отвар необходимо отставить до полного остывания. Смесь процедить, а лечебную часть перелить в банку. Полоскание рта необходимо проводить от 3 до 5 раз в день. Необходимо помнить, что лечение надо проводить в течение 3 дней, даже если после первого полоскание заметно улучшение надо продолжать полоскание. При запущенной стадии воспаления десен такие процедуры надо проводить до одной недели. Каждый день необходимо готовить новый отвар, так лечение будет более эффективным и принесет больше пользы.
Лечение стоматита
Кроме зубной боли и флюса, частым заболеванием полости рта является стоматит. Это довольно распространенное заболевание среди детей, так как не всегда родители могут проявить бдительность и во время убрать изо рта ребенка грязные руки или грязную игрушку. Стоматит вызывает высокую температуру, в полости рта наблюдаются гнойные язвочки, которые ужасно болят и доставляют массу неприятностей не только малышу, но и его родителям. Для того чтоб избавится от этой болезни надо заварить 2 чайные ложки коры дуба, добавить чайную ложку лечебной ромашки или календулы, залить это все тремя стаканами кипятка и проварить на водяной бане в течение 5 минут. Затем отвар остудить, процедить и начинать полоскание рта.
Для крошечных деток проблема полоскания достаточно актуальна, родителям не стоит отказываться от народного средства, необходимо просто обрабатывать каждую ранку во рту этим отваром. Через некоторое время малышу станет немного лучше, главное не сдаваться и все делать быстро, и собрано. Лечение стоматита корой дуба будет более эффективным, так как нет проверенных средств для малышей, а те лекарства, которые используются повсеместно, назначают детям с семи лет.
Воспалительные процессы десен при протезировании — Добрый доктор
При протезировании десны часто воспаляются. С такой неприятной проблемой сталкиваются пациенты, которые восстановили зубы при помощи съемных протезов. Десны начинают краснеть и опухать, появляется запах изо рта, вызывающий дискомфорт – такие сложности могут возникнуть у тех, кто намерен установить съемные протезы. Однако обладателям постоянных протезов нужно постоянно следить за гигиеной ротовой полости, поскольку плохой уход также может стать причиной воспаления десен.
Воспалительный процесс десен определяется следующими явными симптомами: краснота, кровоточивость, болезненность слизистой полости рта, появление десневых карманов (когда десна отходит от зуба и в этот промежуток попадают бактерии и пища), отечность, плохой запах изо рта. Когда при заболевании возникают осложнения, может появиться ощущение слабости, озноба и даже повышается температура тела. Кроме того, зуб либо даже имплант могут стать подвижными.
Причины воспалительного процесса десны под протезом:
- неудобная конструкция съемного протеза, когда возникает дискомфорт: чересчур твердая основа материала или присутствие металлических крючков либо неудобство конструкции самого изделия. Если на десну слишком сильно надавить, то может возникнуть небольшое воспаление;
- неудобная конструкция постоянного протеза: спустя время к съемному протезу привыкаешь, также можно отрегулировать крепление, но постоянный протез сразу не должен быть некомфортным. Если конструкция давит на десны какой-то частью, следует безотлагательно обратиться к специалисту;
- аллергическая реакция на материал, применяемый при изготовлении конструкции. Воспаление десен может быть основано на аллергии к металлу или пластмассе съемного протеза – тогда десны становятся красными, а в полости рта возникает небольшая сыпь;
- меняется нагрузка: сначала наблюдается нехватка давления на протезы, а потом, когда протезы установлены, происходит чересчур резкое увеличение нагрузки, тогда может появиться некоторые дискомфортные ощущения;
- нехватка витаминов: поскольку десны отвечают за наше общее самочувствие, то недостаток витаминов может тоже привести к увеличению кровоточивости, появлению красноты десен;
- плохая гигиена ротовой полости: одна из самых распространенных причин возникновения различных заболеваний полости рта. Если не убирать бактерии, не удалять зубной налет, возникает гингивит, а также пародонтит. Такие заболевания ротовой полости являются самыми популярными;
- различные заболевания десен, которые не связаны с присутствием протезов.
Осложнения воспалительного процесса десен под протезами
Десны могут воспаляться также при более сложных заболеваниях, чем пульпит или пародонтит. Краснота и отечность десен под коронками могут говорить о присутствии серьезных причин, которые имеются во внутренних слоях челюсти – к примеру, воспалительный процесс тканей возле импланта либо корня живого зуба, что впоследствии может спровоцировать отторжение импланта, а зуб придется удалить.
Лечение воспалительного процесса десен под протезами
Когда происходит воспаление десен по причине неудобного протеза, советуют пользоваться всевозможными кремами и мазями для снятия красноты, снижения опухоли от пролежней и уменьшения болезненности. В обязательном порядке следует проконсультироваться у своего стоматолога – может быть можно откорректировать съемный протез, чтобы сделать его более удобным. Понятно, что здесь нужно учитывать персональные характеристики вашего индивидуального протеза.
Чтобы снизить воспаление десен под конструкцией, можно попробовать лечение травяными настоями – осуществлять полоскание ротовой полости, использовать компрессы и ванночки. Прекрасное средство для укрепления — это ромашка, шалфей, дубовая кора либо смесь этих трав вместе. Кроме того, положительное воздействие оказывает массаж – его можно делать самим при помощи мягкой зубной щетки либо большого и указательного пальца руки (круговые движения с легким надавливанием).
Понятно, что необходимо помнить о гигиене ротовой полости. Дважды в день необходимо в обязательном порядке чистить зубы и протезы. Для здоровья десен их нужно полоскать антибактериальными средствами непосредственно после чистки зубов и после каждой еды на протяжении всего дня. В особенности тщательно вычищайте остатки пищи в небольших щелях, где накапливается самое большое количество бактерий. Для этого используйте зубную нить либо специальные небольшие ершики. Придерживайтесь этих правил и регулярно посещайте стоматологический кабинет для осмотра, тогда вы будете носить свои протезы безболезненно и долговечно.
Болят ли пролежни? по ООО «Юридический центр домов престарелых»
По Юридический центр домов престарелых
Простой ответ — да. Пролежни могут быть очень болезненными. По сути, это открытая рана, которая обычно развивается на участках тела, на которые трудно избежать давления. Даже самые обыденные действия могут вызвать серьезную боль, когда у пациента пролежит.
Пролежень также известен как пролежни или язва, или пролежни.
Что такое пролежни?
Пролежни — это открытые раны на теле.Они возникают в результате непрерывного давления на одну и ту же площадь. Это постоянное давление прекращает кровообращение и лишает область кислорода. Таким образом, лишившись кислорода, ткань в этой области начинает отмирать.
Пролежень со временем станет более серьезным, если его не лечить, проходя четыре стадии. Эти четыре стадии:
- Стадия I. Пролежень — это красный участок кожи, который еще не вскрылся. Он может быть твердым и теплым, а также опухшим.
- II этап.Кожа порвалась, появились ссадины и, возможно, волдыри. Заражение стало опасным из-за открытой раны.
- III этап. Пролежень теперь напоминает неглубокий кратер. Кожа стерлась, обнажив подлежащую ткань. Риск заражения сейчас повышен.
- IV этап. Стадия IV опасна для жизни, и лица, осуществляющие уход, должны немедленно обработать рану и предотвратить дальнейшее прогрессирование. На стадии IV ткань открылась, обнажив мышцы и кости под ними. Риск заражения чрезвычайно высок.
Где на теле развиваются пролежни?
Нет части тела, невосприимчивой к образованию пролежней. Однако из-за базовой анатомии человека некоторые части тела с большей вероятностью будут вынуждены выдерживать давление веса тела на поверхность. Кроме того, жир служит подушкой против такого давления, поэтому на жировых участках тела с меньшей вероятностью будут развиваться пролежни, но они все же могут возникнуть.
Наиболее распространенные области пролежней:
- Затылок
- Лодыжки
- Пятки
- Бедра
- Нижняя часть спины
- Колени
- Позвоночник
Кто больше всего подвержен риску развития пролежней?
Вопреки тому, что некоторые думают, пролежни могут развиться у любого человека.Все, что требуется, — это постоянное давление и время. Однако определенные факторы могут увеличить риск. К ним относятся:
- Паралич. Поскольку неподвижность перед давлением является непосредственной причиной пролежней, парализованные пациенты подвергаются наибольшему риску. Пациенты с параличом нижних конечностей не могут двигать конечностями, а больные с параличом нижних конечностей могут испытывать трудности с перемещением ног.
- Кома. Больные в коме вообще не двигаются. Когда мы спим, мы переворачиваемся и переворачиваемся, что снижает давление на одни части и распределяет его по другим частям.Пациенты, находящиеся в коме, этого не делают, и им нужен медицинский работник.
- Слабость. Некоторым больным пожилым и даже молодым пациентам не хватает сил двигаться или двигаться слишком редко. Если им не помогают опекуны, они подвергаются повышенному риску развития пролежней.
- Курение. Курильщики обладают подавленной способностью к исцелению. Как только начинает формироваться пролежень, у курильщиков он будет прогрессировать быстрее и заживать медленнее.
- Диабет. У диабетиков также снижена способность к исцелению.Кроме того, у них может снизиться чувствительность конечностей, что означает, что они с меньшей вероятностью заметят, когда впервые начинает формироваться пролежень.
- Атерома. У пациентов с накоплением бляшек в артериях кровоток нарушен. Это делает любое постоянное давление на их тела еще более проблематичным.
- Обезвоживание. Обезвоженная кожа подвержена большему риску повреждения и, следовательно, более высока вероятность развития пролежней.
- Недержание мочи. По той же причине, по которой у младенцев может появиться опрелость, у пациентов с недержанием могут появиться пролежни.Лица, осуществляющие уход, должны следить за тем, чтобы их пациенты были очищены после каждого инцидента.
Пролежни — это очень распространенное заболевание, от которого страдают многие американцы из всех слоев общества. Их почти всегда можно предотвратить, но для сохранения здоровья пациентов требуется тщательный уход. Боль от недуга и стоимость лечения должны служить достаточным стимулом для тех, кто ухаживает за ними, чтобы их пациенты никогда не заболевали этим недугом.
Связанная информация
Ресурсы по жестокому обращению и пренебрежению в домах престарелых
Боль при пролежнях
Когда люди говорят о пролежнях, они часто говорят о «болезненных ранах», но боль — это абстрактное понятие, когда страдаешь не ты.
Итак, что это на самом деле означает для тех, о ком заботятся? Насколько сильной может быть эта боль?
У тех, кто страдает пролежнями, боль может быть периодической (из-за повторяющихся движений или лечения), может быть спорадической из-за определенного события или может быть постоянной, с постоянной фоновой болью разной степени тяжести¹. Пролежни также могут повредить нервную систему, вызывая невропатическую боль².
Поскольку боль очень трудно измерить, опыт людей, перенесших пролежни, может помочь нам понять, через что они проходят, и какое влияние они могут оказать на качество их жизни.Существует ряд исследований, в которых пытались оценить и оценить эту «боль» с помощью ряда методов измерения. Вкратце эти исследования показывают, что:
- Практически все пациенты с пролежнями, независимо от степени тяжести, испытывают боль³.
- Испытываемая боль может варьироваться от раздражающей до невыносимой².
- Интенсивность, продолжительность, локализация и распространение боли варьируются от пациента к пациенту².
- Боль может быть вызвана или усилена при надавливании одеждой или при контакте с полом, сиденьем или кроватью².
- Боль усиливается при смене повязки на рану, и эта боль может длиться много часов после процедуры³.
Когда пациентов просили описать пролежни, пациенты чаще всего использовали следующие слова:
- Категория II: «болезненные, болезненные, нежные и неприятные»
- Категория III: «острый, нежный, ноющий, пульсирующий, колющий, стреляющий, горячее горение, убогий»
- Категория IV: «пульсирующий, острый, грызущий, ноющий, нежный, изнуряющий, несчастный» ²
Хотя пациенты часто затрудняются выразить то, что чувствуют эти раны, это позволяет увидеть их в некоторой перспективе, а также подчеркивает эмоциональный аспект для пациентов.Дело не только в том, что пролежни болят, они болят … сильно … и влияют на их психическое состояние. Любой, кто страдает от непрекращающейся зубной боли, знает, что постоянная боль утомляет вас, затрудняя нормальную жизнь! Я не сравниваю зубную боль с пролежнями, но, возможно, вы понимаете, как это может повлиять на вашу социальную и повседневную жизнь, ваше настроение и вызвать у вас беспокойство. Что ж, представьте себе это, а затем добавьте к этому ограниченную подвижность, бессонные ночи и отсутствие аппетита, которые часто возникают при пролежнях².Хотя мы, возможно, никогда не сможем полностью оценить боль пролежней, если только нам не посчастливится ее перенести, ясно, что делать все возможное, чтобы избежать их, необходимо, и что если вы находитесь в положении, когда вам приходится заботиться о ком-то с пролежня, если не думать о том, как они себя чувствуют, и попытаться понять их боль может помочь… по крайней мере, немного.
«Как вкопать отвертку»
«Как сидишь в ванне с кипящей водой»
«Я не могу это объяснить.Чертовски больно »
«Я не могу делать то, что хочу. Больно переворачиваться одному или подтягиваться в постели. Это просто неспособность функционировать так, как я. Я дохожу до того, что мне все равно ».
«Когда боль была на пике, ты просто не хотел ничего делать, ты не хотел есть, ты не хотел спать, ты не мог, потому что тебе постоянно было больно».
«Одна медсестра знала, как снять [перевязку], не причинив ей боли, в то время как другие этого не делали, поэтому иногда я забывала сказать медсестрам, что мне нужно сменить повязку.”
Дополнительная помощь
Если вы считаете, что вы или кто-то, о ком вы заботитесь, подвержены риску развития пролежней, важно, чтобы вы вооружились знаниями и инструментами, необходимыми для снижения риска. Если вы хотите узнать больше, у нас есть дополнительная информация:
Библиография
¹ Janete Quirino, CETN, RN, BSN; Вера Лусиа Консейсао де Гувейя Сантос, CETN, RN, BSN, MSN, PhD; Таня Жозефина Петри Кведнау, CETN, RN, BSN; Ана Паула Феррейра Мартинс, CETN, RN, BSN; Патрисия Лима, CETN, RN, BSN; Мерсис Раймунда Мария Алмейда, CETN, RN, BSN, Медицинский колледж Университета Сан-Паулу, Сан-Паулу, Бразилия [онлайн].Доступно на Medscape: http://www.medscape.com/viewarticle/466564 (по состоянию на 14 июня 2016 г.)
² Клаудиа Горецки, магистр наук, С. Джозе Клосс, доктор философии, RGN, Джейн Никсон, доктор философии, RN и Мишель Бриггс , PhD, RGN, Отдел клинических исследований (CG, JN), ‘ Пациенты сообщают о пролежневой боли: систематический обзор смешанных методов’, Школа здравоохранения (SJC) и Институт здравоохранения и социальной работы ( MB), Университет Лидса, Лис, Соединенное Королевство.
³ Барбара Пипер, Дайан Лангемо и Джанет Каддиган (2009), « Боль от пролежней: систематический обзор литературы и Белая книга Национальной консультативной группы по пролежням», [онлайн].Доступно по адресу http://www.o-wm.com/content/pressure-ulcer-pain-a-systematic-literature-review-and-national-pressure-ulcer-advisory-pane (по состоянию на 14 июня 2016 г.).
Об авторе — Рэй Бут
Рэй Бут — директор по исследованиям и инновациям в Select Medical. Он был вовлечен в производство оборудования для ухода за давлением более 20 лет и создал широкий спектр хорошо спроектированных систем чередующихся матрасов для использования в больницах, хосписах и общественном здравоохранении.
Следуйте за нами в Twitter
Сколько времени нужно, чтобы пролежни развивались в доме престарелых?
Когда житель дома престарелых остался лежа неподвижно в одном и том же положении, пролежни могут развиться через два до трех часов. В течение дня эти язвы могут стать серьезным риском для здоровья.
Пролежни могут возникать в кроватях или инвалидные коляски. У любого жителя дома престарелых, который остается неподвижным, могут развиться эти болезненные язвы. Во многих случаях пролежни возникают в результате пребывания в доме престарелых. жестокое обращение или пренебрежение.Если ваш любимый человек страдает пролежнями из-за халатность управления домом престарелых, пусть адвокат из Далласа по травмам помочь вам привлечь к ответственности предприятие, его персонал и владельцев.
Что такое пролежень?Пролежни — одна из форм повреждения кожи. обычно ассоциируется с жестоким обращением в доме престарелых или без заботы. Также известен как давление язвы или пролежни, эти травмы возникают в результате длительного давления наносится на кожу. Эти язвы выглядят как открытые раны и часто чрезвычайно болезненно.
Проливной может развиться любой участок тела. Однако чаще всего они встречаются на тех частях тела, где кожа покрывает кость. Это происходит потому, что внешнее давление на кожу увеличивается. когда твердая кость давит на другую сторону. Общие области тела, где пролежни встречаются на лодыжках, бедрах, пятках и копчике.
Есть несколько связанных симптомов при пролежнях. К ним относятся отек, гнойное истечение, открытые раны, участки нежные или прохладные на ощупь, и необычный оттенок кожи.в На ранних стадиях эти травмы могут быть связаны лишь с покраснением кожи. В самые тяжелые случаи могут достигать всех мышц и костей под ними.
Пролежни также могут привести к серьезным осложнения. Одно из наиболее частых осложнений — различные формы инфекционное заболевание. Это может быть что угодно, от инфекций кожи, костей или суставов. В редких случаях пролежни могут привести даже к сепсису или раку кожи.
Как развиваются пролежниЕсть три способствующих фактора что может привести к пролежням.Только один из этих факторов должен присутствовать для эти травмы произойти. Эти факторы — давление, трение и сдвиг.
Постоянное давление — одна из основные причины пролежней. Давление снижает приток крови к коже, что блокирует кислород и питательные вещества, необходимые коже. Давление, необходимое, чтобы вызвать кровать язв относительно мало, когда речь идет о пожилых людях. Просто лежа в в одном и том же положении слишком долгое время часто бывает достаточно, чтобы образовались эти язвы.
Трение — еще один распространенный фактор в вызывая пролежни.Когда кожа трется о что-нибудь, от матраса до одежду, это может повредить кожу. Пролежни — частый результат.
Сдвиг касается двух поверхностей, движущихся внутрь разные направления. В этом контексте это может быть резидент дома престарелых. сползая с приподнятой кровати. Когда сила тяжести тянет тело вниз, кровать тянет кожа в обратном направлении.
Лечение пролежнейПролежни трудно поддаются лечению по базовым сценариям. Они с большей вероятностью сохранятся или даже ухудшатся, когда они происходят в условиях дома престарелых.Хотя тщательный уход за раной может позволить язвы заживать, у многих жителей домов престарелых отсутствует иммунная система, необходимая для восстановление в короткие сроки. Для некоторых эти раны могут длиться неделями или даже месяцы.
Если базового ухода за раной недостаточно для лечения пролежней, хирургическое вмешательство может быть единственным вариантом для проживающего в доме престарелых. Эта операция может быть дорогостоящей и болезненной, и нет никаких гарантий успеха. Адвокат в доме престарелых в Далласе может помочь жителю дома престарелых окупить расходы на лечение.
Проконсультируйтесь с адвокатом по вопросам насилия в доме престарелых рассмотрите свой случайПозвоните прямо сейчас, чтобы назначить бесплатный консультация с личным адвокат по травмам. Если ваш любимый человек крепко постелен язвы из-за халатности или небрежного отношения в доме престарелых, пусть Кроу Арнольд & Majors, LLP поможет привлечь их к ответственности.
травм, вызванных давлением | Сидарс-Синай
Не то, что вы ищете?Что такое пролежневые травмы?
Травмы от сдавливания могут произойти, когда вы прикованы к постели или по другой причине не можете двигаться, без сознания или не в состоянии чувствовать боль.Пролежни — это язвы, которые возникают на участках кожи, находящихся под давлением. Давление может возникать в результате лежания в постели, сидения в инвалидном кресле или длительного ношения гипса. Пролежни также называют пролежнями, пролежнями или пролежнями.
Травмы, связанные с переломом, могут стать серьезной проблемой для ослабленных пожилых людей. Они могут быть связаны с качеством обслуживания, которое получает человек. Травмы от пролежней могут развиться, если вы вынуждены оставаться в постели или не можете двигаться, не поворачиваетесь, не занимаетесь правильным положением и не получаете правильного питания и ухода за кожей.У вас повышенный риск пролежней, если у вас диабет, проблемы с кровообращением или плохое питание.
Что вызывает пролежни?
Травма, связанная с давлением, развивается, когда: давление прекращает кровоснабжение кожи более чем примерно на 2 часа. Как кожа умирает, травма от давления сначала начинается с красной болезненной области. Затем он становится фиолетовым. Если не лечить, кожа может разорваться и заразиться.
Травма, связанная с давлением, может стать глубокой. Он может распространяться на мышцы и кости. Как только развивается пролежневое давление, часто очень медленно заживает. В зависимости от тяжести травмы, полученной из-за пролежней, ваше физическое состояние, статус питания и наличие других заболеваний, таких как диабет, давление Для заживления травм могут потребоваться дни, месяцы или даже годы. Им может потребоваться операция, чтобы помочь процесс заживления.
Травмы от перелома часто случаются на номер:
- Область ягодиц, на копчике или бедра
- Каблуки
- Лопатки
- Затылок
- Сзади и по бокам колен
Кто подвержен риску пролежней?
Прикованный к постели, без сознания, неспособный чувствовать боль или неспособный двигаться повышает риск развития травмы, связанной с давлением.Риск возрастает, если вы не повернуть, правильно расположить или получить хорошее питание и уход за кожей. Ты выше рискуете, если у вас диабет или проблемы с кровообращением, у вас недостаточный или избыточный вес, не контролируете свой кишечник или мочевой пузырь или страдаете от недоедания.
Каковы симптомы пролежней?
Пролежневые травмы делятся на 4 стадии, от наименее тяжелой до наиболее тяжелой.Это:
- Этап 1. Область выглядит красной и кажется теплый на ощупь. При более темной коже эта область может иметь синий или фиолетовый оттенок. Вы можете чувствую, что он горит, болит или чешется.
- Этап 2. Область выглядит более поврежденной. и может быть открытая рана, царапина или волдырь. У вас много боли, и кожа вокруг раны может обесцветиться.
- Этап 3. Область имеет кратерообразную форму. появление из-за повреждения под поверхностью кожи.
- Этап 4. Участок сильно поврежден. и присутствует большая рана. Мышцы, сухожилия, кости и суставы могут быть затронутый. На этом этапе большой риск заражения.
Рану не дают стадии при происходит потеря тканей на всю толщину, а основание язвы покрыто мертвой тканью (струп) или струп (струп) в ложе раны.Мертвая ткань может быть коричневой, серой, зеленый, коричневый или желтый. Эшар обычно бывает коричневого, коричневого или черного цвета.
Как диагностируются пролежни?
Медицинские работники диагностируют пролежни, глядя на ваше кожа, если вы подвержены риску возникновения этих язв. Пролежневые травмы классифицируются по как они выглядят.
Как лечить пролежневые травмы?
Специальная обработка давления травма обсуждается с вами вашим лечащим врачом и бригадой по уходу за ранами.Это основано от того, насколько серьезна травма. Если кожа повреждена, лечение может быть более трудным. Может включать:
- Снятие давления на пораженный участок
- Защита раны лечебной марлей или другой специальной повязкой
- Сохранение раны в чистоте
- Обеспечение полноценного питания
- Удаление поврежденных, инфицированных или мертвых тканей (санация)
- Пересадка здоровой кожи на область раны (кожные трансплантаты)
- Терапия ран отрицательным давлением
- Лекарства, такие как антибиотики для лечения инфекции
Медицинские работники будут следить за травмы давления близко.Они будут учитывать размер, глубину и реакцию на лечение.
Какие возможные осложнения пролежней?
После того, как разовьется травма от давления, это может занять дни, месяцы или даже лет, чтобы зажить. Он также может инфицироваться, вызывая жар и озноб. Зараженный Травма, вызванная давлением, может пройти долгое время. В тяжелых случаях это может повлиять на подлежащая кость (остеомиелит).Поскольку инфекция распространяется по вашему телу, она также может вызывают спутанность сознания, учащенное сердцебиение и общую слабость.
Что я могу сделать, чтобы предотвратить пролежни?
Пролежни можно предотвратить ежедневно осматривая кожу на предмет покраснений. Покраснение — первый признак повреждение кожи. Обратите особое внимание на костные участки. Другие способы предотвращения давления травмы и предотвращение ухудшения существующих язв включают:
- Поворот и перестановка каждые 2 часа
- Сидение в инвалидном кресле прямо и прямо, меняя положение каждые 15 минут
- Обеспечивает мягкую подкладку в инвалидных колясках и кроватях для снижения давления
- Обеспечивает хороший уход за кожей, сохраняя ее чистой и сухой
- Обеспечение полноценного питания.Без достаточное количество калорий, витаминов, минералов, жидкости и белка, травмы от давления не могут вылечить, как бы хорошо вы ни ухаживали за больным.
Основные сведения о пролежнях
- Пролежни — это язвы, которые происходят на участках кожи, которые подвергаются давлению в постели, сидя в постели. инвалидной коляске или в гипсе в течение длительного времени.
- Травмы, вызванные пролежнем, могут возникнуть, прикованы к постели, без сознания, неспособны чувствовать боль или неподвижны.
- Травмы от пролежней можно предотвратить с помощью ежедневно проверять кожу на предмет покраснений, уделяя особое внимание костям области.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим провайдером, если у вас есть вопросы.
Что такое пролежень? Это вызвано жестоким обращением с пожилыми людьми? — Q & A
Q Я полагаю, что у моей матери может появиться пролежень.Ей восемьдесят восемь лет, и в настоящее время она живет в отделении Board & Care после перенесенного инсульта, в результате которого ее правая сторона полностью парализована. Она не может ходить или сидеть в постели. Ее положение тела часто бывает неподвижным в течение нескольких часов.
Около недели назад я заметил покраснение чуть выше ягодиц. В этом доме престарелых нет врачей или медсестер. У нее действительно есть медсестра, которая посещает ее в Board & Care один раз в неделю, а ее врач посещает ее один раз в месяц.
Казалось, что покраснение усиливается. Когда я спросил ведущего медработника Board & Care, следует ли мне беспокоиться о язве, он ответил, что покраснение такого типа часто встречается у пожилых людей. Но мне казалось, что покраснение усиливается. Я поговорил с другом, который рассказал мне о пролежнях и о том, что это может свидетельствовать о жестоком обращении с пожилыми людьми. Я также узнал, что пролежни могут быстро ухудшиться и перерасти в опасное состояние. Это правда?
A Да.Пролежни определенно могут ухудшиться, и поэтому вы должны проявлять усердие, как защитник здоровья вашей матери, и немедленно сообщать своему врачу, чтобы определить текущую стадию пролежня и скорость его прогрессирования.
По данным Центров по контролю за заболеваниями, 1 из 10 жителей домов престарелых в настоящее время страдает пролежнями. В большинстве случаев пролежни возникают из-за невнимательности и неправильной медицинской помощи.
ПролежниПролежни — это повреждение кожи и подлежащей дермы.Оно может начаться с покраснения и может иметь розовый оттенок. Затем это может перерасти в серьезный разрыв тканей и инфекцию. Пролежни представляют собой серьезную проблему для здоровья, и при обнаружении их необходимо немедленно лечить.
Пациенты, подобные вашей матери, которые перенесли инсульт и потеряли чувствительность в месте появления язвы, не всегда понимают, что что-то не так, потому что ощущение боли больше не ощущается.
С медицинской точки зрения пролежни разделяют на четыре стадии:Первая стадия: на этой стадии язвы не затрагивают поврежденную кожу до точки, где есть открытая рана.Однако кожа может быть болезненной, но на коже нет разрывов и разрывов. Кожа выглядит красной или розоватой и может сильно зудеть. Температура кожи может быть слегка повышена на ощупь.
Вторая стадия: это когда язва начинает разламываться, что обычно очень болезненно. Это может выглядеть как волдырь. Язвочка распространяется на более глубокие слои дермы. Он может выглядеть как ссадина, волдырь или неглубокий кратер на коже. Иногда этот этап выглядит как волдырь, наполненный прозрачной жидкостью. На этом этапе кожа может быть настолько повреждена, что не может заживать.
Третья стадия: это когда язва усиливается и распространяется на ткани под кожей, иногда образуя небольшой кратер. В ране может быть гной, но мышцы или кости не видны.
Этап четвертый: это очень опасный уровень. Рана глубокая, и сквозь нее видны мышцы, связки и кость. Обычно рана покрывается темным пятном и кровью. Этот уровень обширных повреждений очень подвержен инфекциям и может перерасти в сепсис, который может быть фатальным, если не лечить его агрессивно специалистом по уходу за ранами.
Заключительный советК сожалению, ваша мать находится в том возрасте, когда у нее очень тонкая кожа, и, поскольку она также перенесла инсульт, потеря чувствительности к боли подвергает ее высокому риску развития пролежня.
Наконец, лучший совет — немедленно принять меры, связавшись с врачом для немедленного осмотра. Те, кто работает в домах престарелых, не имеют медицинской подготовки, и в большинстве штатов им запрещено заниматься лечением ран.
Являются ли пролежни признаком пренебрежения в доме престарелых?
Пролежни также называют пролежнями или пролежнями, и они поражают многих людей, особенно пожилых людей. Пролежни могут показаться незначительными раздражениями кожи, но они могут быть опасными и даже иметь смертельные последствия. Небольшая пролежня может быстро ухудшиться и углубиться, а кожа может открыться, в результате чего рана будет инфицирована. Лучше всего предотвратить пролежни и немедленно лечить их, если они появятся.
Что такое пролежни?Пролежни — это язвы, которые образуются на частях тела, где что-то трется или опирается на ваше тело. Они начинаются с маленьких красных пятен, но при отсутствии лечения могут перерасти в глубокие открытые раны. Пролежни образуются в тех местах, где вес вашего тела давит на другую поверхность. Часто они образуются на пятках, локтях и других местах. В зависимости от степени тяжести пролежни делятся на несколько категорий. Они развиваются поэтапно, всего четыре стадии.
- Фаза I: Начало пролежня — небольшое красное пятно, которое может быть теплым на ощупь. Эта область может болеть или чесаться.
- Стадия II: Пролежень углубляется, и кожа становится поврежденной.
- Фаза III: Пролежни более глубокие и более болезненные, кожа разрывается. Лечение становится все труднее.
- Стадия IV: Пролежни достигают мышц и костей. Стадия IV — самая продвинутая.
Пролежни возникают на теле, где кожа находится в постоянном контакте с чем-то в течение некоторого времени. Многократное трение о кожу вызывает трение, которое перерастает в язву. Пролежни чаще всего поражают пациентов, которые прикованы к постели или не могут свободно передвигаться самостоятельно. Не двигаясь, тело продолжает тереться о простыни или другие материалы, вызывая язвы. Пролежни можно и нужно предотвратить.
Если пролежень развивается, его гораздо легче лечить на стадии I, чем на более поздних стадиях.Немедленно обратитесь за медицинской помощью, если заметите, что развивается пролежень. Чем раньше вы вылечите рану, тем лучшего результата вы можете ожидать.
Пренебрежение в доме престарелыхПролежни являются признаком пренебрежения, потому что они образуются только тогда, когда человек находится в одном положении в течение длительного периода. У прикованных к постели или неподвижных пациентов лица, осуществляющие уход, должны менять положение пациента каждые несколько часов, чтобы предотвратить проблемы. Пролежни могут образовываться на некоторых участках тела, если не происходит регулярного перемещения.
Кроме того, пролежни легче лечить на стадии I. К сожалению; часто медработники не замечают пролежней, пока они не перейдут на поздние стадии. Лица, осуществляющие уход, должны знать, как предотвратить пролежни, и должны ежедневно осматривать пациентов, чтобы определить местонахождение возможных пролежней, если они начнутся.
Раннее лечение очень важно при лечении пролежней. Когда пролежневая язва проходит I или II стадии, вылечить ее гораздо сложнее. Как только язва разрывает кожу и углубляется, повышается риск инфицирования.Инфекции опасны и могут привести к сепсису.
Сепсис — это опасное для жизни состояние, особенно для тех, кто уже находится в ослабленном состоянии.
Если у вашего близкого человека образовалась пролежня в доме престарелых или учреждении специализированной помощи, лечение необходимо. Медицинское учреждение может проявить халатность, допустив появление пролежней и не вылечив их вовремя.
Свяжитесь с нашей опытной командой юристов в юридической фирме Baumgartner, чтобы обсудить травму с бесплатной консультацией по делу.
Совместное использование — это забота:
Пролежни, вызывающие серьезные инфекции
КРОВАТИ, ВЫЗЫВАЮЩИЕ
Жестокое обращение в домах престарелых и пренебрежение заботой стали широко распространенной проблемой безопасности по всей Америке. Миллионы ни в чем не повинных американцев становятся жертвами жестокого обращения и пренебрежения в домах престарелых, и об этих случаях часто не сообщается. Среди наиболее распространенных и болезненных форм жестокого обращения в домах престарелых — пролежни.
Согласно MayoClinic, пролежни, также известные как пролежни или пролежни, определяются как «повреждения кожи и подлежащих тканей в результате длительного давления на кожу.«Пролежни растут на костных частях тела, таких как пятки, бедра и копчики.
Чтобы предотвратить развитие пролежней, пациентов необходимо аккуратно переворачивать, перемещать и внимательно ухаживать за ними, чтобы предотвратить образование этих болезненных язв.
Когда персонал дома престарелых пренебрегает этим, старший остается с болью, страданиями и эмоциональным расстройством, связанными с пролежнями.
Причины пролежней:
- Прикованность к постели в течение длительного периода времени
- Неспособность двигаться в течение коротких периодов времени, особенно если пациент худощав, страдает заболеванием кровеносных сосудов или любым другим неврологическим заболеванием
- Использует инвалидную коляску или прикроватное кресло (это больничное кресло, которое позволяет пациенту сидеть прямо рядом с кроватью)
Узнать больше о симптомах пролежней
Симптомы пролежней:
- 1 этап
- Кожа может ощущаться болезненной или зудящей
- Кожа может быть теплой, холодной или упругой
- 2 этап
- На поврежденной коже появляются волдыри или появляются открытые язвы или ссадины, не распространяющиеся через кожу
- Окрестности могут иметь красный или фиолетовый цвет
- легкий отек или сочится
- 3 этап
- Язва развивается в кратер под поверхностью кожи
- 4 этап
- Кратер углубляется и достигает мышцы, кости, сустава или сухожилия
При обнаружении пролежней на ранней стадии можно правильно вылечить пролежни.К сожалению, многие пролежни остаются без лечения из-за того, что медперсонал и медицинский персонал не выполняют свои обязанности. Когда пожилые люди попадают в дома престарелых, их здоровье, безопасность и благополучие передаются в руки дома престарелых. В идеале мы хотим, чтобы дом престарелых доставлял любовь, заботу и уважение к нашим старшим, но, к сожалению, это не всегда так.
Товарищи Химовиц могут помочь
Если вы или ваш любимый человек пострадали от пролежней в результате жестокого обращения и отсутствия заботы в доме престарелых, не ждите.Вы имеете право на правосудие за нанесенные вам травмы, боль и эмоциональные страдания.
Позвоните нам сегодня по телефону 845-639-9300 , чтобы получить БЕСПЛАТНУЮ конфиденциальную консультацию. Когда вы позвоните, один из наших опытных адвокатов по делам о жестоком обращении в домах престарелых Нью-Йорка и Нью-Джерси бесплатно расследует каждую деталь вашей ситуации. Мы поможем вам найти ответы и упорно бороться за ваши права.


