Больного не будут оперировать без его согласия: Exercise 5. Use the required active or passive forms instead of the infinitives in brackets.
О правах пациента, и о том, кто их защищает
Обращаясь за помощью в медицинское учреждение, имеете ли вы представление о своих правах? А знаете ли вы о том, кто имеет право принимать решения, касающиеся вашего здоровья, если сами вы этого сделать по каким-то причинам не в состоянии? Сможете ли вы находиться рядом с родными и близкими в медицинском учреждении, если они болеют? Думаю, на эти вопросы неплохо бы знать ответы.
Содержание
Тема этой статьи возникла после того, как моя подруга рассказала мне случай, произошедший с её семьёй. Папа подруги попал в больницу. Через какое-то время ему потребовалась срочная операция, но сам папа к тому времени был уже без сознания. К тому моменту в больнице присутствовали его жена, дочь (моя подруга) и сестра.
Перед операцией родственникам было предложено подписать согласие на операцию. При этом медицинский персонал утверждал, что таколисе согласие могут подписать только родные по крови люди, то есть сестра пациента или дочь, а жена этот документ подписывать не может. На вопрос «Почему?», ответ был стандартный — «Закон такой».
На вопрос «Почему?», ответ был стандартный — «Закон такой».
Когда мне рассказали об этой ситуации, я очень удивилась. Удивили меня следующие аспекты этого требования.
- Как правило, именно супруга (если он имеется) легче всего найти, если второй супруг попадает в больницу. Следовательно, быстрее всего согласие на необходимую операцию зачастую может дать именно супруг, а время при срочных операциях – самый ценный ресурс.
- Детей, сестер, братьев, родителей и прочих кровных родственников может вообще не существовать.
- А если нет вообще никаких родственников, если при человеке вообще нет документов, то кто должен давать такое согласие? Или в этом случае человека вообще не будут оперировать?
В общем, после этого я решила заглянуть в законы и посмотреть, на что же мы имеем право в отношении себя и своих близких, когда дело заходит о медицине. Начну по порядку.
Права пациента
Права пациента изложены в статье 30 « Основ законодательства РФ об охране здоровья граждан» (далее Основ). При обращении за медицинской помощью и ее получении пациент имеет право на:
При обращении за медицинской помощью и ее получении пациент имеет право на:
- Уважительное и гуманное отношение со стороны медицинского и обслуживающего персонала.
- Выбор врача, в том числе врача общей практики (семейного врача) и лечащего врача, с учетом его согласия.
Например, если вам не нравится ваш лечащий врач, то вы можете его сменить, то есть наблюдаться и получать лечение у другого врача. Но для начала надо будет заручиться согласием на свое лечение другого врача. И кстати, статья 58 Основ предписывает руководителю лечебно-профилактического учреждения содействовать пациенту в выборе другого врача.
Лечащий врач — это врач, оказывающий медицинскую помощь пациенту в период его наблюдения и лечения в медицинской организации, а также врач, занимающийся частной практикой. Лечащим врачом не может быть врач, обучающийся в высшем медицинском учебном заведении или образовательном учреждении послевузовского профессионального образования.

- Выбор лечебно-профилактического учреждения в соответствии с договорами обязательного и добровольного медицинского страхования;
- Обследование, лечение и содержание в условиях, соответствующих санитарно-гигиеническим требованиям.
- Проведение по его просьбе консилиума и консультаций других специалистов.
То есть, если вам вдруг кажется, что врач упускает в вашей ситуации что-то важное, плохо наблюдает за вашим состоянием здоровья, вы можете потребовать проведения консилиума или проконсультироваться с другими специалистами.
Консилиум (лат. consilium совещание, обсуждение) — совещание нескольких врачей одной или различных специальностей.
- Облегчение боли, связанной с заболеванием и (или) медицинским вмешательством, доступными способами и средствами.
- Получение информации о своих правах и обязанностях и состоянии своего здоровья в соответствии со статьей 31 настоящих Основ, а также на выбор лиц, которым в интересах пациента может быть передана информация о состоянии его здоровья;
- Получение медицинских и иных услуг в рамках программ добровольного медицинского страхования.

Следующие далее пункты этого списка мы рассмотрим более подробно.
Врачебная тайна
Статья 61 Основ определяет, что врачебную тайну составляет информация о факте обращения пациента за медицинской помощью, о его заболеваниях, диагнозах и прочие сведения, касающиеся состояния здоровья пациента. «Гражданину должна быть подтверждена гарантия конфиденциальности передаваемых им сведений».
С согласия гражданина или его законного представителя допускается передача врачебной тайны другим гражданам и должностным лицам, если это в интересах его обследования и лечения.
Законный представитель — в РФ — гражданин, который вправе в силу закона выступать во всех органах, в т.ч. судебных, в защиту личных и имущественных прав и законных интересов недееспособных граждан, граждан, не обладающих полной дееспособностью, и граждан, признанных ограниченно дееспособными.
Обратите внимание, что недееспособными или частично недееспособными совершеннолетние граждане признаются решением суда. И только после этого назначаются законные представители (опекуны, попечители). Законными представителями несовершеннолетних детей являются их родители (опекуны, попечители, усыновители).
И только после этого назначаются законные представители (опекуны, попечители). Законными представителями несовершеннолетних детей являются их родители (опекуны, попечители, усыновители).
Законным представителем может также являться адвокат, обладающий необходимыми для этого документами и наделенный соответствующими полномочиями.
Без согласия пациента или его законных представителей предоставление сведений, составляющих врачебную тайну, допускается:
- в целях обследования и лечения гражданина, не способного из-за своего состояния выразить свою волю;
- при угрозе распространения инфекционных заболеваний, массовых отравлений и поражений;
- по запросу органов дознания и следствия и суда в связи с проведением расследования или судебным разбирательством;
- в случае оказания помощи несовершеннолетнему в возрасте старше 15 лет, для информирования его родителей или законных представителей;
- при наличии оснований, позволяющих полагать, что вред здоровью гражданина причинен в результате противоправных действий;
- в целях проведения военно-врачебной экспертизы.

Пребывание рядом с больным
Чаще всего родных и близких не пропускают в отделение реанимации. В палату – пожалуйста, но в реанимацию вход закрыт. Закон же определяет граждан, которых должны пускать в любом случае даже в реанимацию.
Итак, пациент имеет право на допуск к нему адвоката или иного законного представителя для защиты его прав. А также на допуск к нему священнослужителя. При этом в больничном учреждении пациент имеет право на предоставление условий для отправления религиозных обрядов, в том числе на предоставление отдельного помещения, если это не нарушает внутренний распорядок больничного учреждения.
Ещё некоторое время назад матерей несовершеннолетних детей не пускали в реанимационное отделение к ребенку. Лично для меня, как для матери, это было бы пыткой. Но на данный момент в Основах есть статья 22, в которой сказано: «Одному из родителей или иному члену семьи по усмотрению родителей предоставляется право в интересах лечения ребенка находиться вместе с ним в больничном учреждении в течение всего времени его пребывания независимо от возраста ребенка. Лицу, находящемуся вместе с ребенком в больничном учреждении государственной или муниципальной системы здравоохранения, выдается листок нетрудоспособности».
Лицу, находящемуся вместе с ребенком в больничном учреждении государственной или муниципальной системы здравоохранения, выдается листок нетрудоспособности».
Кстати, готовятся поправки, в которых фраза «Лицу, находящемуся вместе с ребенком в больничном учреждении государственной или муниципальной системы здравоохранения, выдается листок нетрудоспособности» исключена из текста.
Таким образом, закон не только не запрещает матери находиться рядом с ребенком в течении всего периода его болезни, но и предусматривает такую возможность для обоих родителей по их выбору или для другого члена семьи, по договоренности родителей. При этом, родителю или члену семьи не запрещено находиться с ребенком в том числе и в реанимационном отделении, что лично меня очень успокаивает.
Не совсем понятно, правда, кого считать ребенком? В тексте статьи нет указаний на возраст, точнее сказано «находиться вместе с ним в больничном учреждении… независимо от возраста ребенка». Для некоторых родителей, их ребенок и в 40 лет – ребенок. А есть дети, которых уже в 15 лет ребенком назвать язык не поворачивается. Этот вопрос для меня остается открытым.
Для некоторых родителей, их ребенок и в 40 лет – ребенок. А есть дети, которых уже в 15 лет ребенком назвать язык не поворачивается. Этот вопрос для меня остается открытым.
Но, несмотря на то, что закон разрешает родителю находиться в медицинском учреждении вместе с ребенком, он не обязывает мед. учреждение создавать условия родителю для пребывания там. То есть, ни питания, ни кровати вам предоставлено не будет.
Когда мы с сыном попали в больницу, мне пришлось спать с ним вместе на одной кровати, которая была короткая и узкая, потому что детская. С кормежкой проблем не было, потому что одной порции каши или супа с лихвой хватало на нас двоих. Но вот второе одеяло пришлось долго выпрашивать у персонала. При этом рядом с кроватью сына была свободная койка, но на неё даже временно мне не разрешили прилечь, ссылаясь на то, что в любой момент может появиться другой пациент. Хотя, когда я через три дня уходила с ребенком из этой палаты, койка так никем и не была занята.
В общем, принимая решение находиться в больнице вместе с ребенком, подумайте о том, как вы будете спать и чем питаться.
Право на информацию
Статья 31 Основ предусматривает право каждого гражданина не только на получение информации о состоянии своего здоровья, включая:
- сведения о результатах обследования,
- наличии заболевания,
- его диагнозе и прогнозе,
- методах лечения,
- связанном с ними риске,
- возможных вариантах медицинского вмешательства,
- их последствиях
- и результатах проведенного лечения.
Эта информация должна быть предоставлена в доступной пациенту форме, чтобы человек понял, о чем ему говорят.
Если гражданин признан недееспособным, то такая информация должна быть предоставлена его законным представителям. Напомню, что речь идет не о том, что человек в бессознательном состоянии, а именно о недееспособности по решению суда.
Что касается несовершеннолетних, то законом определено, что сообщать законным представителям о состоянии здоровья несовершеннолетнего допустимо, если ребенок младше 15-ти лет. Фактически врач не имеет права давать сведения о состоянии здоровья ребенка старше 15-ти лет его родителям без согласия на то самого ребенка. Закон увеличивает этот возраст до 16-ти лет, если ребенок болен наркоманией.
Кстати, пациент может отказаться от получения информации: «Информация о состоянии здоровья не может быть предоставлена гражданину против его воли». Также, гражданин может назначить тех лиц, которым можно и нельзя предоставлять информацию о состоянии его здоровья. Если прогнозы развития заболевания неблагоприятные, такая информация должна сообщаться гражданину и членам его семьи в деликатной форме.
Пациент имеет право лично знакомиться с медицинской документацией, отражающей состояние его здоровья, и получать консультации по ней у других специалистов. По требованию гражданина ему предоставляются копии медицинских документов, отражающих состояние его здоровья, если в них не затрагиваются интересы третьей стороны.
Согласие на медицинское вмешательство
Статьями 32 и 33 Основ предусмотрено, что пациент может согласиться или отказаться от медицинского вмешательства.
Необходимым предварительным условием медицинского вмешательства является информированное добровольное согласие гражданина.
Что это такое? Это значит, что пациенту перед тем, как сделать какую либо процедуру или операцию, рассказывается все последствия такого вмешательства или отказа от него. Доносится вся информация в доступной для пациента форме. После этого пациент может согласиться на эту процедуру или операцию, или отказаться от неё.
Информированное добровольное согласие гражданин должен давать лично. В случае несовершеннолетия на такое согласие имеют право только несовершеннолетние старше 15 лет. Если ребенок признан больным наркоманией, то такое согласие он может давать с 16 лет.
За детей младше 15-тилетнего, указанного выше, согласие на медицинское вмешательство дают родители или законные представители.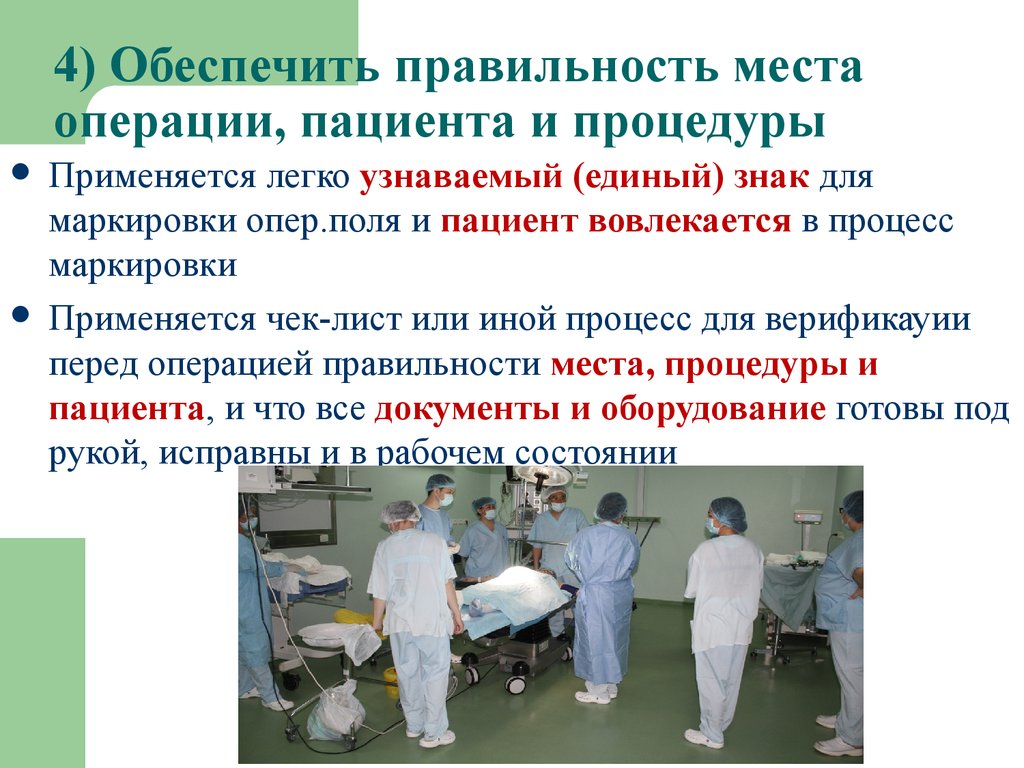 За недееспособных граждан решение принимают также законные представители.
За недееспособных граждан решение принимают также законные представители.
Теперь давайте вернемся к нашей истории и посмотрим, кто же должен давать согласие на медицинское вмешательство, если человек находится без сознания. Еще раз остановлюсь на моменте, что бессознательное состояние не есть недееспособность.
Итак, у нас больной без сознания, вокруг него родные и близкие. Кто же все-таки должен давать согласие на операцию? Согласно статье 32 Основ «В случаях, когда состояние гражданина не позволяет ему выразить свою волю, а медицинское вмешательство неотложно, вопрос о его проведении в интересах гражданина решает консилиум, а при невозможности собрать консилиум — непосредственно лечащий (дежурный) врач с последующим уведомлением должностных лиц лечебно-профилактического учреждения».
Иными словами, если пациент сам не может дать такое согласие, решение остается за консилиумом или лечащим врачом. Родственники больного вообще не должны таких решений принимать. Ни жена, ни братья-сестры. Только родители за своих несовершеннолетних детей, и то только до 15-16 лет.
Ни жена, ни братья-сестры. Только родители за своих несовершеннолетних детей, и то только до 15-16 лет.
Природа требования такого согласия от родственников мне до конца не понятна. Думаю, что врачи пытались перестраховаться на случай, если операция пройдет неудачно и родственники затем попробуют доказать, что лечение было неквалифицированным.
Отказ от медицинского вмешательства
Гражданин или его законный представитель имеет право отказаться от медицинского вмешательства или потребовать его прекращения, за исключением случаев, о которых мы поговорим ниже. Если больной или его законный представитель принимают решение отказаться от медицинского вмешательства, то статья 33 Основ предписывает разъяснить в доступной форме все возможные последствия такого решения. Отказ должен быть оформлен записью в медицинской документации и подписывается гражданином либо его законным представителем, а также медицинским работником.
Кстати, в Основах не сказано, что согласие на медицинское вмешательство должно быть выражено обязательно в письменном виде. А вот отказ должен быть в письменной форме обязательно.
А вот отказ должен быть в письменной форме обязательно.
Иногда бывает, что родители, по разным причинам, отказываются от операции, необходимой для спасения жизни своего ребенка. Это могут быть и религиозные убеждения, и другие причины, мне лично не понятные.
В этих случаях законом предусмотрено, что при отказе родителей или иных законных представителей детей до 15 лет (или детей, больных наркоманией, до 16 лет), а также законных представителей лица, признанного недееспособным, от медицинской помощи, необходимой для спасения жизни, больничное учреждение имеет право обратиться в суд для защиты интересов этих лиц. Таким образом, у лечебного учреждения есть возможность отстоять интересы пациента, если сам пациент не может осознавать последствий решения, принятого его законными представителями. Однако речь идет только о детях и недееспособных гражданах.
То есть, в случае, когда дееспособный гражданин назначает себе законного представителя, который впоследствии принимает за него решение отказаться от медицинского вмешательства, это решение больница оспорить не может.
Когда вас не спросят
Теперь поговорим о случаях, когда лечебные учреждения имеют право не спрашивать согласия граждан и их законных представителях, и не принимать во внимание их пожелания. Эти действия регулируются статьей 34 Основ.
Оказание медицинской помощи:
Решение о проведении медицинского освидетельствование принимается врачом или консилиумом. А госпитализация производится только по решению суда.
И пребывать в медучреждении такой больной будет до исчезновения оснований, по которым проведена госпитализация.
Подводим итоги
Итак, подведем итоги. Основные права пациента:
- Выбор врача;
- Уважительное отношение к себе;
- Сохранение врачебной тайны и сообщение сведений только в интересах пациента и по его согласию;
- Родители могут находиться в медицинском учреждении вместе со своими детьми, если те находятся на лечении в этом учреждении;
- Пациент имеет право на получение полной информации о своем состоянии здоровья;
- Пациент может отказаться от медицинского вмешательства;
- Гражданин с 15 лет (в случае больного наркоманией — с 16 лет) имеет право принимать решения, касающиеся своего здоровья, самостоятельно;
- Пациент, за которого принимают решения законные представители, имеет право на судебную защиту своих интересов.

Если права пациента нарушены, он может обратиться с жалобой к руководителю или иному должностному лицу мед учреждения, где его права нарушаются. Также пациент может обратиться в соответствующие профессиональные медицинские ассоциации, и даже в суд.
Конечно, отстаивать свои права или права близкого человека вдвойне сложно, если время ограничено и речь идет о жизни и здоровье. Но в данном случае к неприятным последствиям могут привести как действия, направленные на защиту прав пациента, так о отсутствие таковых. Неизвестно, что будет хуже – смириться с нарушением прав и получить врачебную помощь такой, какая она оказывается, или бороться за право на квалифицированную помощь по закону. Так как речь идет о жизни и здоровье, решение надо принимать, исходя из реальной, конкретной жизненной ситуации.
Впрочем, даже если вы видите, что защита своих прав только навредит вам в данный момент, можно попробовать провести ее после нормализации ситуации – с целью добиться возмещения морального или вполне материального вреда, если он был или просто для того, чтобы предотвратить нарушения закона в будущем. А для этого обязательно понадобятся доказательства…
А для этого обязательно понадобятся доказательства…
Защита наших прав зависит только от нас самих.
Подготовка к операции
Современная медицина определяет своей главной целью вовремя диагностировать и предотвратить патологию, нежели долго и дорого лечить ее после проявления симптомов. Но иногда, по причине опасности недуга, или из-за несвоевременного обращения пациентов, приходится производить хирургические вмешательства.
Они бывают различных типов – от небольших амбулаторных, которые не требуют госпитализации, до крупных плановых, срочных и экстренных операций, к которым следует хорошо подготовиться как хирургу, так и пациенту.
Информацию с данной страницы нельзя использовать в целях самолечения и самодиагностики. В случае обострения симптомов заболевания — необходимо обратиться за диагностическими исследованиями, постановкой диагноза и правильного назначения метода лечения к вашему лечащему врачу.
В случае амбулаторных операций (которые не требуют госпитализации и проводятся в поликлинике) эти этапы сокращены, но присутствуют – больному рекомендуют правильно питаться, также проводится премедикация.
Врачебная подготовка
Подготовка к операции – не менее важный этап, чем сама манипуляция в операционной. И направлена она на снижение осложнений и состоит из таких этапов:
- Диагностический – направлен на то, чтобы определить точный диагноз. Врач назначает все необходимые обследования, которые называются «необходимый минимум» — анализы крови, время свертывания, группа и резус-фактор, общий анализ мочи, обследование органов грудной клетки, ЭКГ (электрокардиограмма), обязателен осмотр терапевта и стоматолога.
- Определение показаний и противопоказаний. У любой операции есть абсолютные показания (это параметры, которые обязывают хирурга провести вмешательство, иначе задержка может плохо сказаться на здоровье пациента, их еще называют жизненными) и относительные (они потенциально могу привести к осложнениям, по их совокупности хирург принимает решение о типе и сроках операции, но об этом позже).
 Противопоказания базируются на данных обследования и могут исключать или отсрочивать вмешательство – например, никакой хирург не возьмется оперировать, если у больного есть инфекционное заболевание или даже больной зуб – инфекция может перекинуться в операционную область и помешать успешному исходу операции.
Противопоказания базируются на данных обследования и могут исключать или отсрочивать вмешательство – например, никакой хирург не возьмется оперировать, если у больного есть инфекционное заболевание или даже больной зуб – инфекция может перекинуться в операционную область и помешать успешному исходу операции. - Подготовительный этап включает еще три: психологическая подготовка (хирург разговаривает с пациентом, поясняет ему, что будет происходить в операционной, успокаивает и обеспечивает доверительные отношения между ними). На этом этапе необходимо согласие пациента на операцию – он подписывает бумагу, которая входит в предоперационный эпикриз. Проводится соматическая (иными словами, подготовка тела – состояние больного стабилизируют, лечат сопутствующие заболевания, при необходимости назначают инфузии) и специальная подготовка (важные манипуляции, которые характерны только для специфических операций, часто пропускается).
Непосредственная подготовка производится вечером до и в день операции, и включает:
- Гигиенические процедуры – пациента необходимо тщательно умыть, побрить волосяной покров там, где будет производиться операция.

- Очищение кишечника – в день операции обязательно проводится очистительная клизма, а также опорожняется мочевой пузырь.
- Премедикация – введение фармакологических средств, облегчающих операцию (атропин для снижения перистальтики и выделений слизистой внутренних органов, димедрол для антигистаминного и легкого седативного эффекта, могут применяться и другие седативные, снотворные и обезболивающие средства).
- Составляется предоперационный эпикриз – бумага, где изложен план и показания, команда врачей, вид наркоза, данные обследований, согласие пациента на операцию.
Наркоз может быть инъекционным (его вводят через вену, парентерально) и ингаляционным (вводится в виде паров через маску для наркоза). У этих видов есть свои преимущества и недостатки, но вид наркоза также выбирается исходя из показаний, и утверждается анестезиологом, пациент также должен быть в курсе того, какое действие на него оказывает наркоз, какие возможные побочные эффекты и время восстановления.
Не занимайтесь самолечением и самодиагностикой! Обратитесь к вашему лечащему врачу для точной диагностики заболевания. Только ваш лечащий врач может правильно поставить диагноз и назначить правильный метод лечения.
Степени риска
Во время получения согласия на операцию от больного или родственников, хирург обязан поставить их в известность по поводу степени риска. Их всего пять, и зависят они от сложности вмешательства и состояния пациента.
I – пациент практически полностью здоров;
II – пациент обладает легкими заболеваниями, которые не приводят к послеоперационным осложнениям, не нарушают жизненно важных функций;
III – пациент обладает тяжелыми заболеваниями, которые позволяют провести операцию без риска для здоровья и жизни больного;
IV – присутствуют тяжелые патологии, которые могут угрожать ходу операции, но она выполняется по жизненным показаниям;

Во время подготовки к полостной операции хирурги учитывают еще множество факторов, тут присутствует тот самый этап специальной подготовки. Ниже изложен алгоритм, как подготовиться самому пациенту к операции.
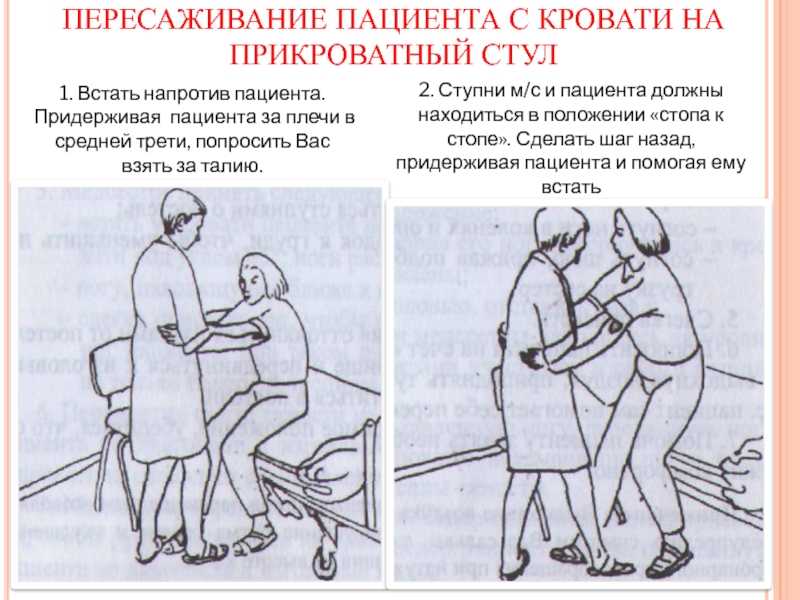
Подготовка пациента
Как правило, в поликлинике никто не затрудняет себя разъяснениями о том, как себя вести и что предстоит. Но нужно понимать, что написанное ниже касается только плановых операций. В случае экстренной — правила будут несколько иными.
- Накануне операции нужно пообедать и легко поужинать. Голодать не нужно — потому что, вероятнее всего, в течение одного или нескольких дней после операции принимать пищу будет нельзя.
- Вас должен осмотреть врач-анестезиолог (он будет проводить Вам анестезию). Сообщите ему о всех перенесенных заболеваниях, аллергии на препараты. Он же назначит снотворное – перед операцией необходимо выспаться, дабы на следующий день не было скачков артериального давления и других неприятностей
- Очистительная клизма вечером накануне и утром в день операции.
 Необходима для опорожнения кишечника, при небольших операциях, как правило, не выполняется.
Необходима для опорожнения кишечника, при небольших операциях, как правило, не выполняется. - Подготовка операционного поля. Заключается в бритье передней брюшной стенки утром в день операции. Если это сделать раньше, то на коже появляются микрогнойнички.
- Для профилактики тромбоэмболических осложнений утром перед операцией необходимо забинтовать нижние конечности эластичным бинтом (или надеть компрессионные чулки).
- Желательно перед операцией приобрести бандаж. Они бывают разные по длине и высоте – посоветуйтесь с лечащим врачом заранее, какой лучше приобрести.
- В день операции запрещается есть и пить, дабы не было рвоты и последующей аспирации рвотных масс. Женщинам не желательно проводить операцию во время месячных и перед ними (происходит нарушение свертываемости крови).
- Перед операцией посетите туалет. Затем вам внутримышечно сделают инъекцию успокаивающих и обезболивающих средств, и доставят в операционную.

План операции на всем ее протяжении детально документируется, от самого поступления больного в предоперационную и введения в наркоз, до вида наложенных швов. Такое ведение необходимо для заполнения истории болезни. Это важный документ, к которому можно ссылаться в случае возникновения всевозможных проблем в послеоперационном периоде.
Понравилась статья? Пишите комментарии и подписывайтесь на мой канал в Telegram.
B-Apteka.ru предоставляет исчерпывающую и проверенную информацию по вопросам здоровья, благополучия и медицины, но, в вопросах постановки диагноза и выбора методики лечения необходимо обратиться к вашему лечащему врачу. Помните — самолечение может быть опасным для вашего здоровья. B-Apteka.ru не несет ответственности за негативные последствия, возникшие в результате использования информации пользователями сайта b-apteka.ru, размещенной на сайте.
Лицензия выдана Министерством здравоохранения республики Татарстан — #ЛО-16-02-002822-19 от 11 октября 2019 года на осуществлении «Фармацевтической деятельности».
Источники
- Зубарев, П. Н. Общая хирургия: учебное пособие — М. : ГЭОТАРМедиа — 2009. — 657 с.
- Жуков Б.Н. Хирургия: учеб.для студ. учреждений сред проф. образования — 3-е изд., стер. — М.: Издательский центр «Академия» — 2013. — 384 с.
- Островская И.В., Широкова Н.В. Основы сестринского дела. — М.: ГЭОТАР-Медиа — 2008. — 320 с.
Информированное согласие — StatPearls — Книжная полка NCBI
Парт Шах; Имани Торнтон; Даниэль Туррин; Джон Э. Хипскинд.
Информация об авторе
Последнее обновление: 11 июня 2022 г.
Введение
Информированное согласие — это процесс, в ходе которого поставщик медицинских услуг информирует пациента о рисках, преимуществах и альтернативах данной процедуры или вмешательства. Пациент должен быть дееспособен, чтобы принять добровольное решение о проведении процедуры или вмешательства. Информированное согласие является этическим и юридическим обязательством практикующих врачей в США и исходит из права пациента управлять тем, что происходит с его телом. Предоставление информированного согласия подразумевает оценку понимания пациентом, предоставление фактической рекомендации и документирование процесса. Совместная комиссия требует документирования всех элементов информированного согласия «в форме, промежуточных заметках или где-либо еще в протоколе». Ниже приведены необходимые элементы для документации обсуждения информированного согласия: (1) характер процедуры, (2) риски и преимущества и процедура, (3) разумные альтернативы, (4) риски и преимущества альтернатив и (5) оценка понимания пациентом элементов с 1 по 4.
Информированное согласие является этическим и юридическим обязательством практикующих врачей в США и исходит из права пациента управлять тем, что происходит с его телом. Предоставление информированного согласия подразумевает оценку понимания пациентом, предоставление фактической рекомендации и документирование процесса. Совместная комиссия требует документирования всех элементов информированного согласия «в форме, промежуточных заметках или где-либо еще в протоколе». Ниже приведены необходимые элементы для документации обсуждения информированного согласия: (1) характер процедуры, (2) риски и преимущества и процедура, (3) разумные альтернативы, (4) риски и преимущества альтернатив и (5) оценка понимания пациентом элементов с 1 по 4.
Медицинский работник обязан дать понять, что пациент участвует в процессе принятия решений, и не допускать, чтобы пациент чувствовал себя вынужденным согласиться с поставщиком. Поставщик должен дать рекомендацию и аргументировать ее.[1][2][3]
Проблемы, вызывающие озабоченность
Адекватность информированного согласия
Требуемый стандарт информированного согласия определяется штатом. Три приемлемых правовых подхода к адекватному информированному согласию: (1) Субъективный стандарт: Что нужно знать и понимать этому пациенту, чтобы принять обоснованное решение? (2) Стандарт разумного пациента : Что должен знать средний пациент, чтобы быть информированным участником принятия решения? (3)
Три приемлемых правовых подхода к адекватному информированному согласию: (1) Субъективный стандарт: Что нужно знать и понимать этому пациенту, чтобы принять обоснованное решение? (2) Стандарт разумного пациента : Что должен знать средний пациент, чтобы быть информированным участником принятия решения? (3)
Во многих штатах используется «стандарт разумного пациента», поскольку он фокусируется на том, что типичному пациенту необходимо знать, чтобы понять принимаемое решение. Однако единственным обязательством поставщика является определение того, какой подход подходит для данной ситуации.[4][5][6][5]
Исключения из информированного согласия
Несколько исключений из требования об информированном согласии включают (1) нетрудоспособность пациента, (2) опасные для жизни чрезвычайные ситуации с недостаточным временем для получения согласия и (3) добровольный отказ от согласия. Если способность пациента принимать решения сомнительна или неясна, может потребоваться оценка психиатром для определения компетентности. Может возникнуть ситуация, при которой пациент не может принимать решения самостоятельно, но не назначил лицо, принимающее решения. В этом случае необходимо обратиться к иерархии лиц, принимающих решения, которая определяется законами каждого штата, чтобы определить следующего юридического суррогатного лица, принимающего решения. Если это не удается, суд может назначить законного опекуна.
Если способность пациента принимать решения сомнительна или неясна, может потребоваться оценка психиатром для определения компетентности. Может возникнуть ситуация, при которой пациент не может принимать решения самостоятельно, но не назначил лицо, принимающее решения. В этом случае необходимо обратиться к иерархии лиц, принимающих решения, которая определяется законами каждого штата, чтобы определить следующего юридического суррогатного лица, принимающего решения. Если это не удается, суд может назначить законного опекуна.
Дети и информированное согласие
Дети (обычно до 17 лет) не могут дать информированное согласие. Таким образом, родители должны разрешать лечение или вмешательства. В данном случае это называется не «информированное согласие», а «информированное разрешение». Исключением из этого правила является юридически эмансипированный ребенок, который может предоставить информированное согласие для себя. Некоторые, но не все, примеры эмансипированных несовершеннолетних включают несовершеннолетних, которые (1) моложе 18 лет и состоят в браке, (2) служат в армии, (3) могут доказать финансовую независимость или (4) матери детей (замужем или нет). ). Законодательство о несовершеннолетних и информированном согласии также является государственным. Важно понимать законы штата.
). Законодательство о несовершеннолетних и информированном согласии также является государственным. Важно понимать законы штата.
Информированное согласие на переливание крови
Информированное согласие необходимо для автономии пациента. Информированное согласие требует глубокого понимания переливаний и способности передать эту информацию пациенту таким образом, чтобы он мог ее понять. Однако получение согласия часто имеет недостатки в объяснении, когда преимущества могут быть не совсем верными, а связанные с этим риски опущены.[7]. Было показано, что привлечение экспертов из отделений переливания крови к получению информированного согласия на переливание приводит к тому, что пациенты лучше понимают риски и преимущества.[8] Тем не менее, постоянное привлечение эксперта может быть не самым эффективным способом получения согласия, хотя новые дипломированные врачи испытывают дефицит знаний, когда речь идет о трансфузионной медицине. Однако врачи, имевшие ранее образование в области трансфузионной медицины, проявили больше понимания, чем те, кто не имел такого образования[9]. ]. Поскольку большинству врачей в какой-то момент своей карьеры потребуется получить информированное согласие на переливание крови, можно утверждать, что врачи должны иметь достаточное образование в области трансфузионной медицины.
]. Поскольку большинству врачей в какой-то момент своей карьеры потребуется получить информированное согласие на переливание крови, можно утверждать, что врачи должны иметь достаточное образование в области трансфузионной медицины.
Виды переливаний и их показания:
Эритроциты
Острая кровопотеря более 1500 мл или 30% объема крови или острая кровопотеря, вызывающая гемодинамическую нестабильность ) когда гемоглобин ниже 10 г/дл
Гемоглобин менее 7 г/дл у бессимптомных пациентов, гемодинамически стабильных пациентов в реанимации и пациентов, перенесших сердечно-сосудистые операции[10][11][10]
Гемоглобин менее 8 г/дл в пациенты с сердечно-сосудистыми заболеваниями или в послеоперационном периоде[12][13]
Свежезамороженная плазма
Может использоваться для афереза при тромботической тромбоцитопенической пурпуре или гемолитико-уремическом синдроме
Острая диссеминированная внутрисосудистая коагулопатия с активным кровотечением у пациента, принимающего антикоагулянты перед инвазивной процедурой или при активном кровотечении
Тромбоциты
Количество тромбоцитов < 10 000/мл у стабильных пациентов без активного кровотечения
< 20 000/мл стабильных пациентов без активного кровотечения с лихорадкой или подвергающихся инвазивной процедуре
< 50 000/мл при активном хирургическом вмешательстве кровотечение
≤ 50 000/мл при обширной операции или инвазивной процедуре без активного кровотечения
≤ 100 000/мл при глазной хирургии или нейрохирургии без активного кровотечения
Криопреципитат
Протокол массивной трансфузии
Побочные эффекты трансфузий[14]:
Острая гемолитическая реакция
Антитела реципиента атакуют перелитые эритроциты независимо от того, вызваны ли они реакцией на группу крови ABO или антителами, полученными в результате предыдущих переливаний.
 Острые гемолитические переливания происходят в течение 24 часов после переливания. Симптомы включают лихорадку, тошноту, рвоту, одышку, артериальную гипотензию, кровотечение, боль в месте введения, олигурию, анурию, одышку или боль в груди или спине.
Острые гемолитические переливания происходят в течение 24 часов после переливания. Симптомы включают лихорадку, тошноту, рвоту, одышку, артериальную гипотензию, кровотечение, боль в месте введения, олигурию, анурию, одышку или боль в груди или спине.
Аллергическая реакция
Может проявляться от легкой до опасной для жизни аллергической реакции. У пациентов с легкими симптомами может быть крапивница. Более тяжелые реакции будут проявляться гипотензией, ангионевротическим отеком, стридором, респираторным дистресс-синдромом или шоком. Эти симптомы обычно проявляются в течение нескольких секунд или минут после начала переливания.
Фебрильная негемолитическая реакция
Фебрильная негемолитическая реакция – это повышение температуры не менее чем на 1°С во время или вскоре после переливания крови. Это вызвано воспалительной реакцией на цитокины донора.

Неправильное переливание
Это может произойти, если препараты крови неправильно маркированы. Этого можно избежать, убедившись, что банк крови и медицинский работник, инициирующий переливание, проверяют продукт крови, чтобы убедиться, что он предназначен для правильного пациента.
Циркуляторная перегрузка, связанная с трансфузией
Циркуляторная перегрузка, связанная с трансфузией (TACO), вызвана быстрой инфузией продуктов крови, которая перегружает систему кровообращения реципиента. Пациенты могут жаловаться на тахикардию, артериальную гипертензию, одышку и кашель. У пациентов будет отек легких на рентгенограмме грудной клетки, а также повышенный уровень натрийуретического пептида в головном мозге.
Острое повреждение легких, связанное с трансфузией
Острое повреждение легких, связанное с трансфузией (TRALI), вызывается активацией иммунной системы реципиента, вызывающей массивный некардиогенный отек легких, вызывающий гипоксемию.
 TRALI возникает в течение 6 часов после переливания. У пациентов возникает респираторный дистресс, обычно в течение 1–2 часов после начала переливания крови. У пациентов будут легочные инфильтраты на рентгенограмме грудной клетки.
TRALI возникает в течение 6 часов после переливания. У пациентов возникает респираторный дистресс, обычно в течение 1–2 часов после начала переливания крови. У пациентов будут легочные инфильтраты на рентгенограмме грудной клетки.
Отсроченная гемолитическая реакция
Отсроченные гемолитические реакции возникают более чем через 24 часа после завершения переливания. Обычно они возникают через несколько дней или недель после переливания. Симптомы отсроченной гемолитической реакции часто постепенны и менее выражены по сравнению с острой реакцией.
Чрезмерное и недостаточное переливание
Реакция «трансплантат против хозяина», связанная с переливанием
Болезнь «трансплантат против хозяина» (РТПХ), связанная с трансфузией, вызывается пролиферацией донорских лимфоцитов в продуктах крови и их атакой на ткани и органы реципиента.
 Это чаще всего встречается у пациентов с ослабленным иммунитетом или у пациентов, получающих переливание крови с общими гаплотипами HLA. Симптомами реакции «трансплантат против хозяина», связанной с переливанием крови, являются лихорадка, диарея, сыпь, дисфункция печени и панцитопения. Смертность от трансфузионной РТПХ составляет 90%.
Это чаще всего встречается у пациентов с ослабленным иммунитетом или у пациентов, получающих переливание крови с общими гаплотипами HLA. Симптомами реакции «трансплантат против хозяина», связанной с переливанием крови, являются лихорадка, диарея, сыпь, дисфункция печени и панцитопения. Смертность от трансфузионной РТПХ составляет 90%.
Иммуномодуляция, связанная с переливанием крови
Иммуномодуляция, связанная с трансфузией, представляет собой иммунодепрессивное действие переливаемых продуктов крови, приводящее к послеоперационной инфекции, рецидиву опухоли и внутрибольничной инфекции у пациентов в критическом состоянии. [15]
Инфекция или заражение
Клиническое значение
Информированное согласие требуется для многих аспектов медицинской помощи.[16][17][1] К ним относятся согласие на:
Treatment,
dissemination of patient information,
discussion of HIPPA laws,
specific procedures,
surgery,
blood transfusions, and
anesthesia .

Получение информированного согласия в медицине – это процесс, который должен включать: (1) описание предлагаемого вмешательства, (2) подчеркивание роли пациента в принятии решения, (3) обсуждение альтернатив предлагаемому вмешательству, (4) обсуждение риски предлагаемого вмешательства и (5) выявление предпочтения пациента (обычно по подписи). Обсуждение всех рисков имеет первостепенное значение для информированного согласия в этом контексте. Большая часть согласия включает общие риски, риски, характерные для процедуры, риски отсутствия лечения и альтернативы лечению. Кроме того, во многих формах согласия указано, что нет никаких гарантий того, что предлагаемая процедура обеспечит решение решаемой проблемы.
Безопасность пациентов является основным направлением в здравоохранении, и эффективное информированное согласие считается вопросом безопасности пациентов. Совместная комиссия недавно рассмотрела проблемы, связанные с обеспечением эффективного информированного согласия. Акцент подписи пациента как показатель понимания ставится под сомнение. Процесс информированного согласия смещается, чтобы больше сосредоточиться на общении, а не на подписях. Исследования информированного согласия показали, что существует множество препятствий для получения эффективного информированного согласия. Одним из основных препятствий является то, что некоторые формы согласия содержат язык, который слишком понятен для многих пациентов. Поощряется использование средств визуальной и цифровой коммуникации для устранения некоторых недостатков в процессе получения согласия. Пациентов следует активно вовлекать, чтобы улучшить общение и обеспечить их безопасность и понимание.
Акцент подписи пациента как показатель понимания ставится под сомнение. Процесс информированного согласия смещается, чтобы больше сосредоточиться на общении, а не на подписях. Исследования информированного согласия показали, что существует множество препятствий для получения эффективного информированного согласия. Одним из основных препятствий является то, что некоторые формы согласия содержат язык, который слишком понятен для многих пациентов. Поощряется использование средств визуальной и цифровой коммуникации для устранения некоторых недостатков в процессе получения согласия. Пациентов следует активно вовлекать, чтобы улучшить общение и обеспечить их безопасность и понимание.
Информированное согласие может быть отклонено в экстренных ситуациях, если нет времени для получения согласия или если пациент не может общаться, а лицо, принимающее решения, недоступно. Кроме того, не каждая процедура требует явного информированного согласия. Например, измерение артериального давления пациента является частью многих медицинских процедур. Однако обсуждения рисков и преимуществ использования сфигмоманометра обычно не требуется.
Однако обсуждения рисков и преимуществ использования сфигмоманометра обычно не требуется.
Клиническая значимость в клинических исследованиях на людях
Информированное согласие является обязательным для всех клинических испытаний с участием людей. Процесс получения согласия должен учитывать способность пациента принимать решения и соблюдать индивидуальные правила больницы для клинических исследований. Соблюдение этических стандартов при разработке и проведении исследования обычно контролируется Институциональным контрольным советом (IRB). IRB был создан в Соединенных Штатах в 1974 году в соответствии с Законом о национальных исследованиях, который призвал к регулированию исследований на людях, которые были вызваны сомнительной исследовательской тактикой, используемой в экспериментах с сифилисом Таскиги и других. С тех пор стандарты этических и безопасных исследований стали предметом федерального и президентского интереса, и с 19-го века их создали многие организации и целевые группы. 74, посвященный только этой теме. Действительное информированное согласие на исследование должно включать три основных элемента: (1) раскрытие информации, (2) дееспособность пациента (или его суррогатной матери) принимать решение и (3) добровольный характер решения. Федеральные правила США требуют полного и подробного объяснения исследования и его потенциальных рисков.
74, посвященный только этой теме. Действительное информированное согласие на исследование должно включать три основных элемента: (1) раскрытие информации, (2) дееспособность пациента (или его суррогатной матери) принимать решение и (3) добровольный характер решения. Федеральные правила США требуют полного и подробного объяснения исследования и его потенциальных рисков.
IRB может отказаться от получения информированного согласия при соблюдении определенных условий. Первостепенное значение при этом имеет «минимальный риск» для участников исследования. Одним из примеров исследования минимального риска является оценка вмешательств, которые обычно происходят в чрезвычайных ситуациях. Примеры этого включают изучение лекарств, используемых для интубации в отделении неотложной помощи, или проведение ретроспективного обзора карты.
Совместное принятие решений
Информированное согласие — это совместный процесс, позволяющий пациентам и поставщикам медицинских услуг совместно принимать решения, когда существует более одной разумной альтернативы, с учетом уникальных предпочтений и приоритетов пациента и наилучших доступных научных данных.
Это наиболее подходит для взвешивания пользы и вреда инвазивных процедур, компьютерной томографии (КТ) и состояния после ЭД, включая использование тромболитиков при остром ишемическом инсульте, люмбальную пункцию для исключения субарахноидального кровоизлияния и КТ для легких педиатрических травмы головы.
Проблемы совместного принятия решений (SDM) в неотложной медицинской помощи включают ограничения пациента, поставщика, системы и уровня доказательности. Примеры включают: (1) если пациенты способны или хотят участвовать в принятии решений (2) если поставщики услуг считают, что это обеспечивает более или менее медико-правовую защиту, (3) если отделение неотложной помощи перегружено и время имеет важное значение для принимать решения, и (4) если в учреждении отсутствуют хорошо проверенные инструменты прогнозирования рисков, которыми можно было бы руководствоваться при принятии решений.
Улучшение результатов работы команды здравоохранения
Как упоминалось ранее, существует недостаток в предоставлении необходимой информации пациентам при получении информированного согласия. Медицинские работники должны быть проинформированы экспертами об общих процедурах и вмешательствах и должны быть в состоянии передать эту информацию пациентам, а также другим членам медицинской бригады. Члены медицинской бригады, такие как медсестры и помощники по уходу за пациентами, также должны быть проинформированы обо всех потенциальных побочных реакциях, чтобы они могли их идентифицировать и уведомить поставщика, чтобы любое необходимое немедленное вмешательство могло быть выполнено своевременно. . Члены медицинской бригады, занимающиеся уходом за пациентом, также должны быть проинформированы о процедурах и вмешательствах, поскольку они могут быть использованы в качестве свидетелей при получении информированного согласия. Они смогут оценить, была ли предоставлена пациенту вся необходимая информация, и предоставить любую информацию, которую поставщик услуг, получающий информированное согласие, мог забыть.
Медицинские работники должны быть проинформированы экспертами об общих процедурах и вмешательствах и должны быть в состоянии передать эту информацию пациентам, а также другим членам медицинской бригады. Члены медицинской бригады, такие как медсестры и помощники по уходу за пациентами, также должны быть проинформированы обо всех потенциальных побочных реакциях, чтобы они могли их идентифицировать и уведомить поставщика, чтобы любое необходимое немедленное вмешательство могло быть выполнено своевременно. . Члены медицинской бригады, занимающиеся уходом за пациентом, также должны быть проинформированы о процедурах и вмешательствах, поскольку они могут быть использованы в качестве свидетелей при получении информированного согласия. Они смогут оценить, была ли предоставлена пациенту вся необходимая информация, и предоставить любую информацию, которую поставщик услуг, получающий информированное согласие, мог забыть.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Каталожные номера
- 1.
Slim K, Bazin JE. От информированного согласия к совместному принятию решений в хирургии. Дж. Виск Сур. 2019 июнь; 156(3):181-184. [PubMed: 31101549]
- 2.
Эдвардс С. Проверка системы обработки данных отдела медицинской иллюстрации для подтверждения соответствия общим правилам защиты данных (GDPR). J Vis Commun Med. 2019Июль; 42 (3): 140-143. [PubMed: 31088229]
- 3.
Williams CM, Nester C, Morrison SC. Международные подходы к учебным программам педиатрической ортопедии: это то же самое, но другое. J Foot Res. 2019;12:28. [Бесплатная статья PMC: PMC6507174] [PubMed: 31086569]
- 4.
Boskey ER, Johnson JA, Harrison C, Marron JM, Abecassis L, Scobie-Carroll A, Willard J, Diamond DA, Taghinia AH, Ganor O. Этические вопросы, учитываемые при создании Центра детской гендерной хирургии. Педиатрия.
 2019Jun;143(6) [PubMed: 31085738]
2019Jun;143(6) [PubMed: 31085738]- 5.
Сюй Дж., Принц AER. Совместное принятие решений в сосудистой хирургии. J Vasc Surg. 2019 ноябрь;70(5):1711-1715. [PubMed: 31068265]
- 6.
Крюгер М. [О решении Федерального суда в отношении живых доноров органов]. Хирург. 2019 июнь;90(6):496-500. [PubMed: 31069415]
- 7.
Friedman M, Arja W, Batra R, Daniel S, Hoehn D, Paniz AM, Selegean S, Slova D, Srivastava S, Vergara N. Информированное согласие на переливание крови: что говорят резиденты медицины? Что понимают пациенты? Ам Джей Клин Патол. 2012 Октябрь; 138 (4): 559-65. [PubMed: 23010711]
- 8.
Furumaki H, Fujihara H, Yamada C, Watanabe H, Shibata H, Kaneko M, Nagai S, Ishizuka K, Tsuzuki M, Adachi M, Takeshita A. Участие отделения переливания крови персонала в процессе получения информированного согласия. Transfus Apher Sci. 2016 фев; 54 (1): 150-7. [PubMed: 26878975]
- 9.

О’Брайен К.Л., Шампо А.Л., Санделл З.Е., Шорт М.В., Рот Б.Дж. Знания в области трансфузионной медицины у резидентов 1-го года последипломного образования. Переливание. 2010 авг; 50 (8): 1649-53. [PubMed: 20345564]
- 10.
Hébert PC, Wells G, Blajchman MA, Marshall J, Martin C, Pagliarello G, Tweeddale M, Schweitzer I, Yetisir E. Многоцентровое рандомизированное контролируемое клиническое исследование трансфузии требования в интенсивной терапии. Требования к переливанию крови у исследователей интенсивной терапии, Канадская группа исследований в области интенсивной терапии. N Engl J Med. 1999 11 февраля; 340 (6): 409-17. [PubMed: 9971864]
- 11.
Карсон Дж.Л., Стэнворт С.Дж., Александр Дж.Х., Рубиниан Н., Фергюссон Д.А., Триулзи Д.Дж., Гудман С.Г., Рао С.В., Дори С., Хеберт П.С. Клинические испытания по оценке порогов переливания эритроцитов: обновленный систематический обзор с дополнительным акцентом на пациентах с сердечно-сосудистыми заболеваниями.
 Am Heart J. 2018 июнь; 200:96-101. [PubMed: 29898855]
Am Heart J. 2018 июнь; 200:96-101. [PubMed: 29898855]- 12.
Дочерти А.Б., О’Доннелл Р., Бранскилл С., Тривелла М., Дори С., Холст Л., Паркер М., Грегерсен М., Пинейро де Алмейда Дж., Уолш Т.С., Стэнворт С.Дж. Влияние ограничительных и либеральных стратегий трансфузии на исходы у пациентов с сердечно-сосудистыми заболеваниями в некардиохирургических условиях: систематический обзор и метаанализ. БМЖ. 2016 29 марта; 352:i1351. [Бесплатная статья PMC: PMC4817242] [PubMed: 27026510]
- 13.
Карсон Дж.Л., Террин М.Л., Новек Х., Сандерс Д.В., Чайтман Б.Р., Роудс Г.Г., Немо Г., Драгерт К., Бопре Л., Хильдебранд К., Маколей В., Льюис С., Кук Д.Р., Доббин Г., Закрия К.Дж., Apple FS, Хорни Р.А., Магазинер Дж., FOCUS Investigators. Либеральная или ограничительная трансфузия у пациентов с высоким риском после операции на бедре. N Engl J Med. 2011 г., 29 декабря; 365(26):2453-62. [Бесплатная статья PMC: PMC3268062] [PubMed: 22168590]
- 14.

Шарма С., Шарма П., Тайлер Л.Н. Переливание крови и препаратов крови: показания и осложнения. Ам семейный врач. 2011 15 марта; 83 (6): 719-24. [PubMed: 21404983]
- 15.
Taylor RW, O’Brien J, Trottier SJ, Manganaro L, Cytron M, Lesko MF, Arnzen K, Cappadoro C, Fu M, Plisco MS, Sadaka FG, Veremakis C y Переливание эритроцитарной массы и внутрибольничные инфекции у пациентов в критическом состоянии. Крит Уход Мед. 2006 г., сен; 34(9):2302-8; викторина 2309. [PubMed: 16849995]
- 16.
Песут Б., Торн С., Стагер М.Л., Шиллер С.Дж., Пенни С., Хоффман С., Грейг М., Руссель Дж. Медицинская помощь при смерти: обзор канадского сестринского дела Нормативные документы. Политика Политик Нурс Практ. 201920 августа (3): 113-130. [Бесплатная статья PMC: PMC6827351] [PubMed: 31060478]
- 17.
Hewins W, Zienius K, Rogers JL, Kerrigan S, Bernstein M, Grant R. Влияние опухолей головного мозга на способность принимать медицинские решения.
 Curr Oncol Rep. 2 мая 2019 г.; 21 (6): 55. [Бесплатная статья PMC: PMC6495430] [PubMed: 31049786]
Curr Oncol Rep. 2 мая 2019 г.; 21 (6): 55. [Бесплатная статья PMC: PMC6495430] [PubMed: 31049786]
Страница не найдена | Юридический матч
К сожалению, страница, которую вы ищете, не может быть найдена.
Мне нужен адвокат сейчас
Вернуться на главную страницу
Узнайте больше о вашей юридической проблеме. Выберите свой юридический категория:
- Семья
- Трудоустройство
- уголовная защита
- Недвижимость
- Бизнес
- Иммиграция
- Личный вред
- Завещания, трасты и поместья
- Банкротство и финансы
- Правительство
- Товары И Услуги
- Интеллектуальная собственность
Другие категории
Выберите категорию, которая лучше всего подходит для вашего случая
- Жестокое обращение (детское, домашнее, сексуальное)
- Агентства и администрация
- Автомобиль (вождение в нетрезвом виде, преступления, превышение скорости)
- Автомобили (Аварии, Страхование)
- Банковское дело (Бизнес, Потребитель, Ипотека)
- Банкротство (Бизнес, Потребитель)
- Бары и рестораны
- Создание и ликвидация бизнеса
- Дети (усыновление, опека, поддержка)
- Групповые иски (плохие лекарства, продукты)
- Коммерческое право и контракты
- Коммерческая недвижимость
- Конституционное право
- Строительство (Споры, Залоги)
- Кредит (коллекции, права)
- Защита по уголовным делам (общие/другие)
- Дискриминация/преследование (возраст, пол)
- Развод
- Выдающееся владение или осуждение
- Трудовые договоры
- Развлечения и СМИ
- Закон об охране окружающей среды/Положение о зонировании
- Семейное право (общее/другое)
- Неисправные/дефектные товары/услуги (авто, лекарства)
- Финансы и налоги
- Правительство (Общее/Другое)
- Здравоохранение и страхование
- Дом или кондоминиум
- Муж жена
- Травмы (личные, рабочие)
- Несчастные случаи с травмами (автомобиль, неправомерная смерть)
- Страхование (авто, здоровье, жизнь, имущество)
- Преднамеренные травмы (нападение, укусы)
- Инвестиции (аннуитеты, ценные бумаги, IPO)
- несовершеннолетние
- Хозяин арендатор
- Злоупотребление служебным положением (медицинское, профессиональное)
- Родители (Elder Law/Care, Medicare, SSI)
- Патенты, авторские права, товарные знаки и т.
 д.
д. - Оплата и льготы
- Личные преступления
- Полиция, прокуратура и правительство
- Завещания и оспариваемые завещания
- Преступления против собственности
- Недвижимость/имущество (общее/другое)
- Социальное обеспечение
- Налоги
- Транспорт (воздушный, железнодорожный, морской, автомобильный)
- Недобросовестная конкуренция
- Союзы
- Визы, гражданство, депортация и т.






 Противопоказания базируются на данных обследования и могут исключать или отсрочивать вмешательство – например, никакой хирург не возьмется оперировать, если у больного есть инфекционное заболевание или даже больной зуб – инфекция может перекинуться в операционную область и помешать успешному исходу операции.
Противопоказания базируются на данных обследования и могут исключать или отсрочивать вмешательство – например, никакой хирург не возьмется оперировать, если у больного есть инфекционное заболевание или даже больной зуб – инфекция может перекинуться в операционную область и помешать успешному исходу операции.
 Необходима для опорожнения кишечника, при небольших операциях, как правило, не выполняется.
Необходима для опорожнения кишечника, при небольших операциях, как правило, не выполняется. 
 Острые гемолитические переливания происходят в течение 24 часов после переливания. Симптомы включают лихорадку, тошноту, рвоту, одышку, артериальную гипотензию, кровотечение, боль в месте введения, олигурию, анурию, одышку или боль в груди или спине.
Острые гемолитические переливания происходят в течение 24 часов после переливания. Симптомы включают лихорадку, тошноту, рвоту, одышку, артериальную гипотензию, кровотечение, боль в месте введения, олигурию, анурию, одышку или боль в груди или спине.
 TRALI возникает в течение 6 часов после переливания. У пациентов возникает респираторный дистресс, обычно в течение 1–2 часов после начала переливания крови. У пациентов будут легочные инфильтраты на рентгенограмме грудной клетки.
TRALI возникает в течение 6 часов после переливания. У пациентов возникает респираторный дистресс, обычно в течение 1–2 часов после начала переливания крови. У пациентов будут легочные инфильтраты на рентгенограмме грудной клетки. Это чаще всего встречается у пациентов с ослабленным иммунитетом или у пациентов, получающих переливание крови с общими гаплотипами HLA. Симптомами реакции «трансплантат против хозяина», связанной с переливанием крови, являются лихорадка, диарея, сыпь, дисфункция печени и панцитопения. Смертность от трансфузионной РТПХ составляет 90%.
Это чаще всего встречается у пациентов с ослабленным иммунитетом или у пациентов, получающих переливание крови с общими гаплотипами HLA. Симптомами реакции «трансплантат против хозяина», связанной с переливанием крови, являются лихорадка, диарея, сыпь, дисфункция печени и панцитопения. Смертность от трансфузионной РТПХ составляет 90%.

 2019Jun;143(6) [PubMed: 31085738]
2019Jun;143(6) [PubMed: 31085738]
 Am Heart J. 2018 июнь; 200:96-101. [PubMed: 29898855]
Am Heart J. 2018 июнь; 200:96-101. [PubMed: 29898855]
 Curr Oncol Rep. 2 мая 2019 г.; 21 (6): 55. [Бесплатная статья PMC: PMC6495430] [PubMed: 31049786]
Curr Oncol Rep. 2 мая 2019 г.; 21 (6): 55. [Бесплатная статья PMC: PMC6495430] [PubMed: 31049786] д.
д.