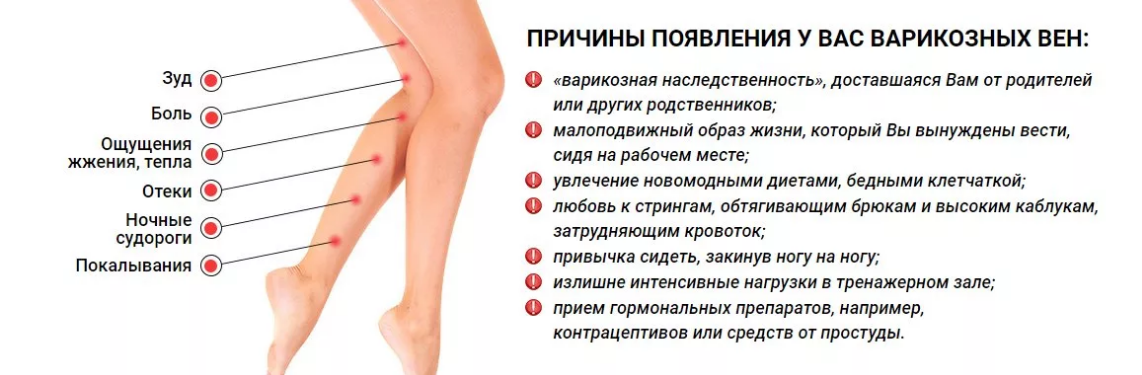
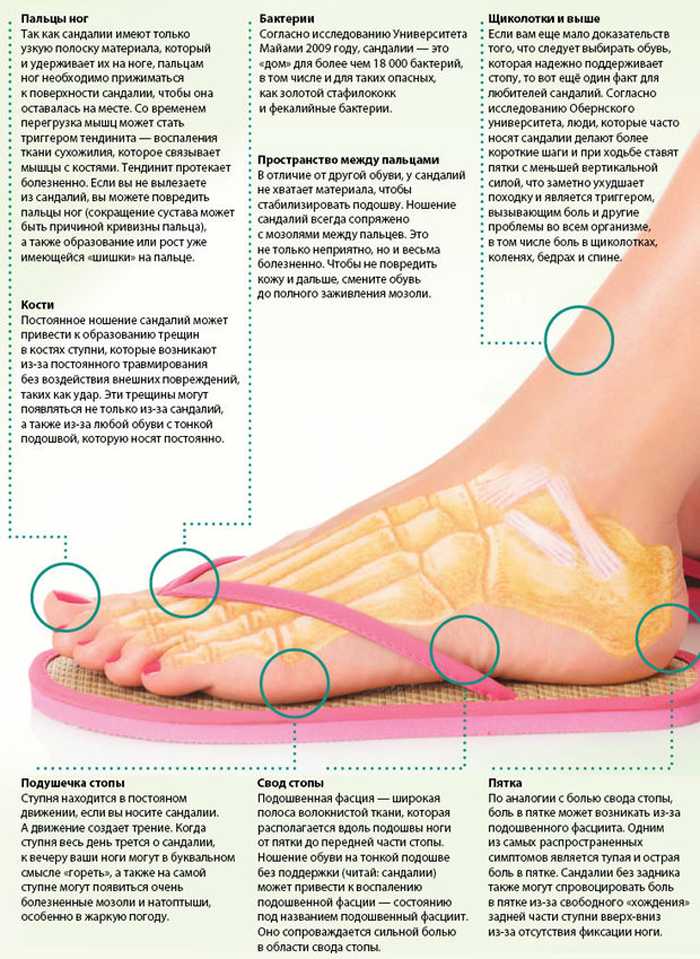
Болит нога не могу ходить: Болят ноги: причины боли в мышцах, икрах, стопах — что делать
Боли в голеностопном суставе: причины, методы лечения
Удивительно, но многие пациенты не воспринимают всерьёз дискомфортные ощущения в голеностопе – мол, поболит и перестанет. А между тем, боль в суставе, ограничение двигательной активности и отёки могут свидетельствовать о различных, и порой очень серьёзных проблемах.
В этой статье мы рассмотрим, когда может болеть голеностоп у здоровых людей, какой врач лечит боли в голеностопе и что делать если болит голеностоп.
Однако обо всём по порядку.
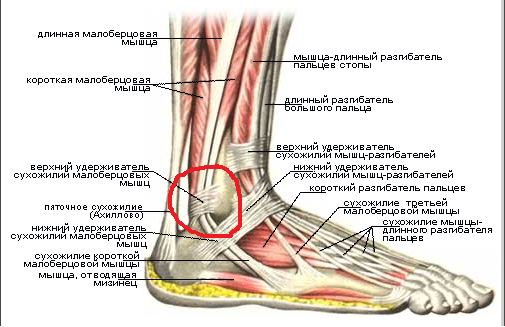
Голеностопный сустав – это мобильное соединение костей голени и стопы. Анатомически его составляет большебердцовая, малобердцовая и таранная кости, заключённые в суставную капсулу и окружённые связками. Этот сложный блоковидный сустав даёт нам возможность ходить – он отвечает за движение стопы во всех плоскостях. Вращение стопой и подъём на носочки попросту невозможны с больным голеностопом.
Боли в голеностопном суставе: причиныПричины боли в голеностопном суставе
Голеностоп отличается выраженной подвижностью и силой, но в то же время – это очень уязвимый сустав, особенно с наружной стороны.
Все причины болей в голеностопе можно разделить на 3 большие группы:
- Травматические,
- Инфекционные (воспалительные),
- Дистрофически-дегенеративные.
Рассмотрим каждую группу на примере.
Характер боли при различных патологиях, сопутствующие симптомы
Травмы голеностопа
Самым распространенным вариантом травматического повреждения голеностопного сустава является растяжение связок или подвывих стопы. При ходьбе, беге или во время прыжка вы можете неловко наступить на ногу и подвернуть её вовнутрь, перерастянув связки голеностопного сустава. Чем больше волокон будет повреждено – тем тяжелее характер повреждения и ярче болевая симптоматика. Кроме боли нога отреагирует выраженным отёком, зачастую появляется кровоподтёк («синяк»).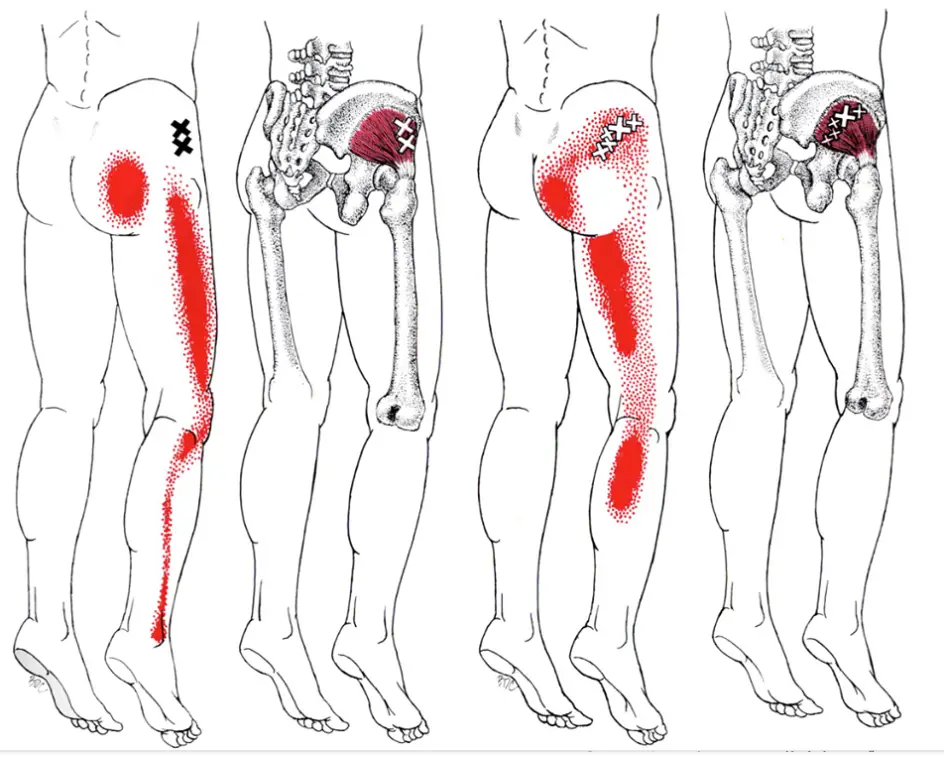
Переломы менее характерны для этого сустава. Однако при прыжке или падении с большой высоты может произойти перелом пяточной кости или лодыжки. Симптоматика сходна с такой при вывихе или растяжении, но гораздо интенсивнее. На ногу не наступить, и при ощупывании травмированного сустава возникает резкая, нестерпимая боль. Пятка утолщается и словно разворачивается к наружной поверхности.
Артрит голеностопного сустава
Общее название всех воспалительных поражений сустава – артрит. По виду причинного микроорганизма артрит может быть вирусным или бактериальным. Корь, ветрянка или гонорея при распространении по организму могут захватывать и суставы. Вокруг пораженного сустава возникает характерная сыпь, кожа над ним меняет цвет. Пациент зачастую предъявляет жалобы на ноющие боли в голеностопе, но двигательная функция сохраняется. Схожая симптоматика характерна и для туберкулёзного артрита.
Однако если в суставе отмечается интенсивная распирающая, пульсирующая боль – это может натолкнуть врача на мысли о гнойном артрите.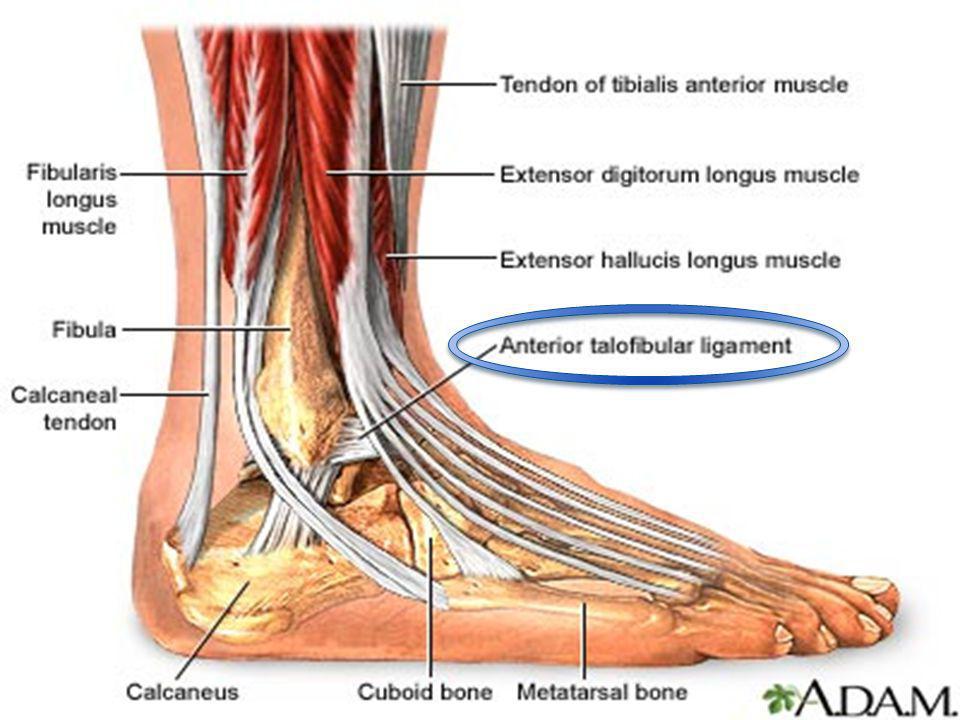 При таком реактивном течении болезни ухудшается общее самочувствие, возникает температура, озноб и чувство слабости.
При таком реактивном течении болезни ухудшается общее самочувствие, возникает температура, озноб и чувство слабости.
Остеоартроз (артроз) голеностопного сустава
У профессиональных спортсменов, которые подвергают голеностопы вывихам и перерастяжениям раз за разом, со временем развивается дегенеративный остеоартроз. Из-за множественной травматизации поверхностей лодыжек, малобердцовых и большебердцовых костей их поверхность теряет естественную гладкость. Физиологичное скольжение в суставе нарушается, движения становятся всё более и более болезненными, лодыжки отекают, что даже влияет на выбор одежды и обуви.
Однако не только спортсмены подвержены артрозу, в настоящее время всё больше достаточно молодых людей предъявляют жалобы на боли в суставе после покоя, которые проходят при движении, как будто нужно «расходиться». На ранних стадиях болезни разрушение сустава можно приостановить, замедлить.
Прочие причины болевого синдрома
Среди других этиологических факторов болезненности в голеностопе специалисты отмечают плоскостопие, тендинит и заболевание с необычным названием «пяточная шпора». Сходную симптоматику может давать варикоз, новообразования в данной области или остеопороз. Кроме того, длительное ношение тесной обуви также вызывает дискомфорт в голени.
Сходную симптоматику может давать варикоз, новообразования в данной области или остеопороз. Кроме того, длительное ношение тесной обуви также вызывает дискомфорт в голени.
Диагностика боли в голеностопе
После опроса пациента, осмотра сустава, определения степени его подвижности и отёчности, после бережной пальпации голеностопа специалист назначает рентгенологическое исследование. Этот несложный метод достоверно показывает:
- нарушение целостности костей, линию перелома,
- сужение или сращение суставной щели,
- остеопороз (истончение кости),
- остеонекроз (разрушение кости),
- костные остеофиты (выступы).
При необходимости более детальной диагностики назначают компьютерную томографию (КТ). Для исследования связок, хрящей и иных некостных элементов сустава проводят магнитно-резонансную томографию (МРТ). При сосудистых патологиях, таких как варикоз или тромбофлебит, не будет лишним проведение УЗИ с доплерографией.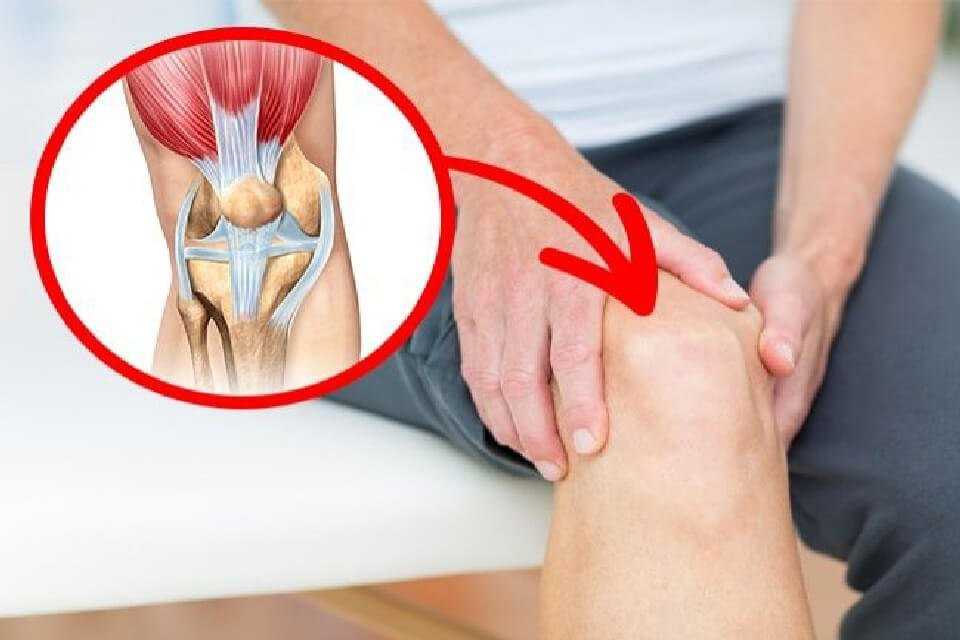 Как правило, назначают общий и биохимический анализ крови, обращая особое внимание на лейкоцитарную формулу и значение С-реактивного белка.
Как правило, назначают общий и биохимический анализ крови, обращая особое внимание на лейкоцитарную формулу и значение С-реактивного белка.
При подозрении на артрит, артроз может быть проведена пункция сустава с последующим цитологическим исследованием полученной жидкости.
Какой врач лечит боли в голеностопе?
При возникновении симптомов, похожих на описанные ранее, рекомендуется обратиться на очную консультацию к травматологу, ортопеду, хирургу или ревматологу. Врачи данных специальностей проведут осмотр, выполнят необходимую диагностику и по показаниям направят к эндокринологу, гинекологу или реабилитологу для дополнительных исследований.
Лечение боли в голеностопном суставе – основные методы
Симптоматическое лечение
Неотложной помощью при болях в голеностопе является так называемая симптоматическая терапия – то есть, направленная на симптом, а не на причину. Не будет лишним обеспечить суставу неподвижность, в случае травмы – провести иммобилизацию. Хорошо работает прикладывание холода местно к суставу. Можно нанести на сустав противоотёчную мазь. Для снятия болевого синдрома показан приём обезболивающих препаратов.
Хорошо работает прикладывание холода местно к суставу. Можно нанести на сустав противоотёчную мазь. Для снятия болевого синдрома показан приём обезболивающих препаратов.
Препараты для снятия болей
Для улучшения состояния голеностопного сустава используют целый ряд лекарственных препаратов. Самые эффективные из них:
- Нестероидные противовоспалительные препараты (НПВС) – обезболивают и снимают проявления острой фазы воспаления, используются в виде мазей, таблеток, растворов для инъекций.
- Кортикостероиды – находят свое применение на поздних стадиях дегенеративных процессов, когда нужна «тяжелая артиллерия».
- Хондропротекторы – назначаются в фазу ремиссии, во время отсутствия болевой симптоматики для профилактики рецидивов и укрепления хрящей и связок. Применяются длительно, курсами.
- Противоотечные средства – в виде мазей, наносимых на пораженный сустав.
Помните, что лекарственные препараты должны применяться по назначению врача и под его контролем!
Лечение боли в голеностопном суставе в МинскеФизическая терапия при боли в голеностопе
Воздействие природных или искусственно воссозданных природных факторов лежит в основе физиотерапевтического метода лечения. Помимо относительно невысокой стоимости, он еще и практически не имеет противопоказаний – подходит всем. Мягкое направленное воздействие холода, ультразвуковых волн магнитного поля улучшает кровообращение, обмен веществ и усиливает действие лекарственных препаратов в комплексной терапии.
Помимо относительно невысокой стоимости, он еще и практически не имеет противопоказаний – подходит всем. Мягкое направленное воздействие холода, ультразвуковых волн магнитного поля улучшает кровообращение, обмен веществ и усиливает действие лекарственных препаратов в комплексной терапии.
При лечении травматических растяжений и подвывихов хороший эффект даёт кинезиотейпирование. Правильно наложенный тейп приподнимает кожу и ослабляет мышцы, что способствует улучшению местного кровотока и снижению болезненности. Отёки развиваются в меньшей степени, а восстановление происходит быстрее. Сам тейп совершенно не причиняет неудобств и не ограничивает в принятии ванны и душа.
Ещё одна полезная и приятная методика восстановления после вывихов голеностопа – лечебный массаж. Сразу после травмы массаж не назначается, только после купирования выраженной болевой симптоматики – не ранее, чем через 48 часов. Массаж начинают с прогревания зоны поражения, затем прорабатывается область выше поврежденного сустава, чтобы улучшить лимфоток.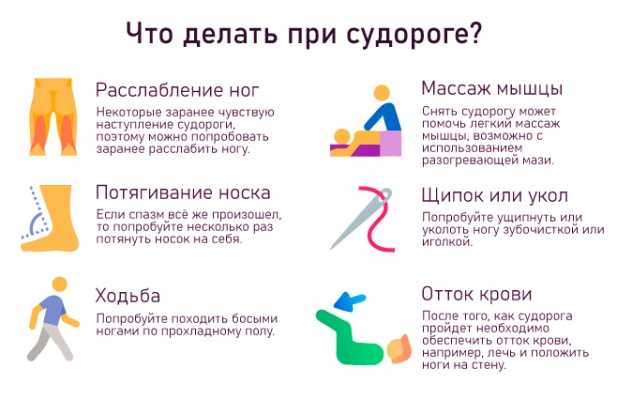
Магнитотерапия и электротерапия для лечения голеностопа могут быть назначены не только для лечения, но и в качестве поддерживающей терапии в постоперационный период. Как правило, они назначаются параллельно (редко – отдельно), оказывают выраженный противоотёчный и обезболивающий эффект.
Отличные результаты даёт использование ультразвуковой терапии. Воздействие ультразвука за счёт микровибрации от переменного акустического давления оказывает эффект, похожий на микромассаж. Кроме противоотечного действия, ультразвук снимает спазмы, усиливает выработку гепарина и гистамина, а также улучшает трофику (питание) тканей.
На разных этапах терапии патологий голеностопа применяется лечебная гимнастика и лечебная физкультура. Широко востребована кинезиотерапия, особенно в реабилитации после операций и для предотвращения изнашивания хрящей при дегенеративных патологиях.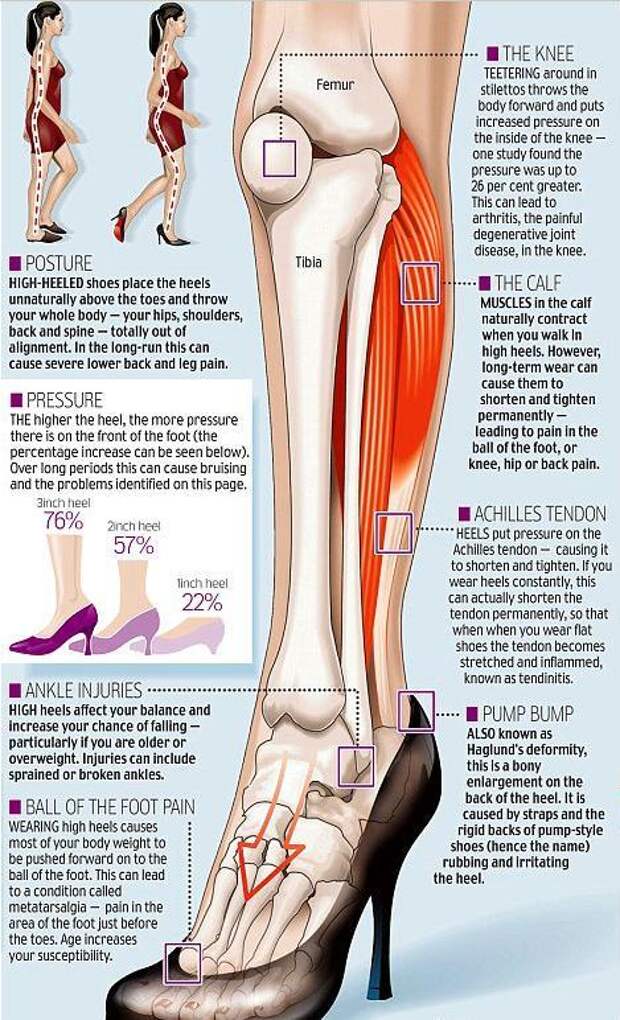
Грамотно подобранная физиотерапия – это безопасный и простой способ вернуть суставу подвижность и предотвратить прогрессирование болезни.
Как забыть о болях в суставах?
Конечно, любое заболевание проще предотвратить, чем лечить. Поэтому мы рекомендуем вам разумно подходить к физической активности, не забывать про растяжку и разогрев перед тренировкой, следить за своим состоянием и сигналами тела во время занятий спортом.
Ваш организм скажет вам спасибо, если вы выберете удобную ортопедическую обувь из натуральных материалов.
Не менее важно следить за весом и при необходимости воспользоваться программами для похудения и нормализации массы тела.
В клинике физической терапии KANO в Минске мы предлагаем вам опыт наших специалистов, который они собрали и воплотили в программе реабилитации «Здоровая стопа и голень», благодаря которой вы сможете снова двигаться без боли и заниматься любимым делом, либо попросту забыть о проблеме, которая преследовала вас много лет.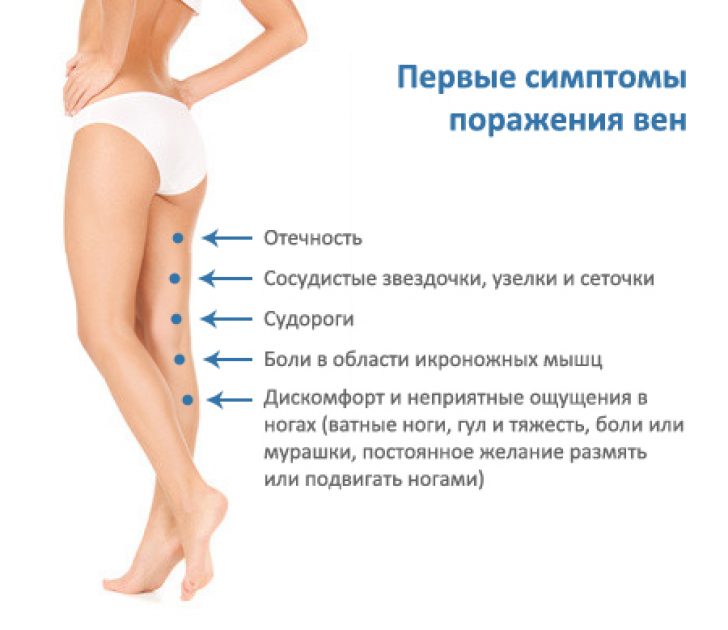
Когда обращаться в отделение неотложной помощи или за неотложной помощью при болях в ногах
Вы испытываете боль в ногах. Теперь вам нужно решить, лучше ли записаться на прием к терапевту, обратиться в отделение неотложной помощи или в отделение неотложной помощи. Хотя вы можете склоняться к тому, чтобы отложить решение до более удобного момента, вы можете не позволить себе такой роскоши, в зависимости от характера вашего состояния.
Чрезвычайно важно, куда обращаться за медицинской помощью, особенно на ранних стадиях травмы или заболевания. Хотя неотложная помощь может быть ближе или вы чувствуете себя более комфортно при обращении к семейному врачу, отделение неотложной помощи является самым безопасным местом для решения конкретных проблем, таких как серьезные травмы или потенциальные проблемы со здоровьем, такие как тромбы в ноге.
Боль в ногах: когда обращаться в отделение неотложной помощи
Итак, как узнать, когда нужно обращаться в отделение неотложной помощи при болях в ногах? Бывают случаи, когда лучше не сомневаться в этом, чтобы предотвратить задержки в уходе.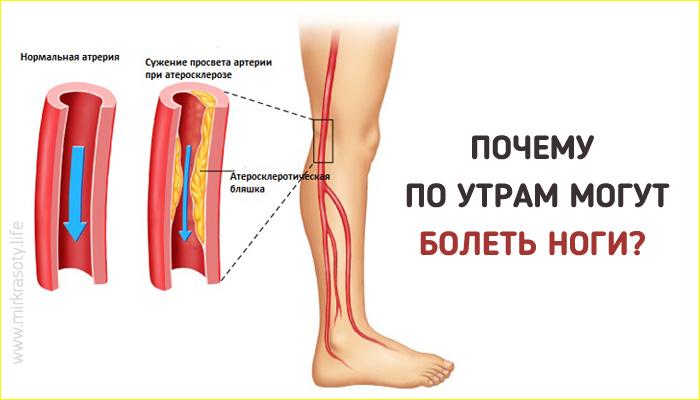 Если вы испытываете боль в ногах с любым из следующих симптомов, немедленно обратитесь в ближайшее отделение неотложной помощи.
Если вы испытываете боль в ногах с любым из следующих симптомов, немедленно обратитесь в ближайшее отделение неотложной помощи.
- Боль в сочетании с отеком, покраснением или повышением температуры в икре
- Боль в ногах, сопровождающаяся лихорадкой
- Боль настолько сильная, что трудно ходить или опираться на ногу
- Серьезные ожоги
- Травма/рана с обнажением кости или сухожилия
- Травма со хлопком или скрежетом
- Внезапное ухудшение симптомов
Некоторые симптомы боли в ногах, такие как судороги, болезненность, отек, повышение температуры или обесцвечивание кожи, могут быть признаком тромбоза в ноге или тромбоза глубоких вен, тяжелого и потенциально смертельного состояния для некоторых людей. Немедленное лечение необходимо для снижения риска тяжелых и, возможно, опасных для жизни осложнений.
Когда обращаться к врачу при болях в ногах
Вот хорошее практическое правило, о котором следует помнить, когда речь идет о травмах или недомоганиях. Если вы считаете, что травма ноги, инфекция или болезнь представляют опасность для вашей жизни или могут стать необратимыми, или если вы не уверены, проявите осторожность и обратитесь в отделение неотложной помощи.
Если вы считаете, что травма ноги, инфекция или болезнь представляют опасность для вашей жизни или могут стать необратимыми, или если вы не уверены, проявите осторожность и обратитесь в отделение неотложной помощи.
Но иногда уход за собой является лучшим средством при легких заболеваниях, травмах или проблемах. Обратитесь к врачу, если у вас есть боль в ноге, которая начинает мешать вашей повседневной деятельности, но недостаточна для оказания неотложной помощи.
Сгустки крови в ногах: неотложная помощь
Сгустки крови могут быть опасны, особенно если они образуются глубоко в венах ног. Сгустки, образующиеся в этой области, могут отрываться и попадать в кровеносные сосуды легких, вызывая легочную эмболию. Это состояние вызывает обратный ток крови, поступающей в легкие, лишая органы крови, богатой кислородом.
При серьезных сосудистых проблемах лечение необходимо для восстановления надлежащего кровотока и кровообращения. Чем больше времени требуется для устранения тромба, чтобы восстановить насыщенную кислородом кровь в легких и органах, тем выше риск серьезных осложнений, которые могут привести к остановке сердца, шоку или смерти.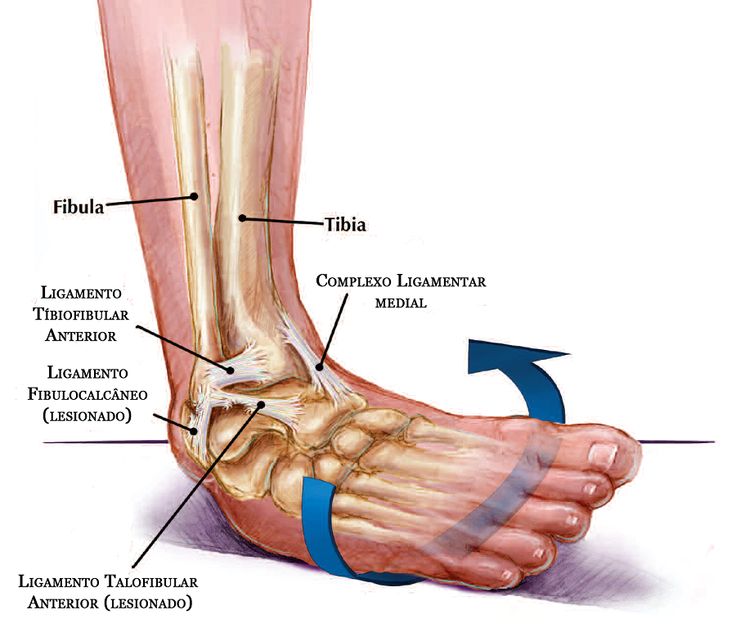 Общие причины включают отсутствие движения, курение, гормоны, определенные состояния здоровья или некоторые лекарства.
Общие причины включают отсутствие движения, курение, гормоны, определенные состояния здоровья или некоторые лекарства.
Судороги в ногах не всегда являются признаком чего-то серьезного. Иногда они могут быть вызваны внешними факторами или проблемами немедицинского характера. Сгустки, которые развиваются в венах ног и попадают в легкие, различаются по размеру. Сгустки также могут вызывать серьезные осложнения.
По данным Центров по контролю и профилактике заболеваний, тромбоз глубоких вен — это сосудистое заболевание, вызывающее долговременные и хронические осложнения у 30–50 процентов выживших. Состояние затрагивает почти
0 человек каждый год. Немедленно обратитесь в отделение неотложной помощи, если вы испытываете судороги в ногах, которые сопровождаются отеком, болью, теплом и нежностью. Повышенная частота сердечных сокращений, поверхностное или учащенное дыхание, головокружение, спутанность сознания, обильное потоотделение, боль в груди, синеватые ногти или губы и кровянистая мокрота являются признаками возможной неотложной медицинской помощи, связанной с ТГВ.
Наше отделение неотложной помощи с полным спектром услуг
Невозможно предсказать, когда возникнет болезнь или травма. Но знание того, куда обратиться за быстрой, комплексной и современной медицинской помощью, может помочь обеспечить благоприятный исход. В отделении неотложной помощи Community Hospital of Huntington Park работают сертифицированные врачи и медицинский персонал, которые всегда готовы помочь вам встать на ноги.
Независимо от ваших потребностей в неотложной медицинской помощи или медицинской помощи, вы можете рассчитывать на Общественную больницу скорой помощи Хантингтон-Парка. Лечение доступно, когда оно больше всего необходимо для всех серьезных или потенциально опасных для жизни проблем с ногами и других проблем со здоровьем.
Боль в пояснице при стоянии или ходьбе: причины и лечение
Если боль в пояснице возникает при стоянии или ходьбе, боль может быть вызвана мышечной усталостью или травмой. Это также может быть связано с такими состояниями, как спинальный стеноз, остеохондроз, гиперлордоз и ишиас.
Боль в пояснице является обычным явлением и может возникать из-за многих факторов. Это означает, что определение основной причины часто может сводиться к рассмотрению других симптомов и деталей.
В этой статье мы рассмотрим некоторые возможные причины болей в пояснице, возникающих при стоянии или ходьбе. Мы также рассказываем, когда обращаться к врачу, и некоторые советы по профилактике.
Длительная ходьба или стояние могут утомить или напрячь мышцы нижней части спины и ног, что может привести к болям.
Эта боль или дискомфорт обычно уменьшаются, когда пациент сидит или ложится, чтобы дать отдых спине.
Люди с избыточным весом могут быть более подвержены риску мышечной усталости при стоянии или ходьбе.
Лечение
Снять мышечную усталость и уменьшить дискомфорт в нижней части спины можно с помощью:
- отдыха
- горячей или холодной терапии
- безрецептурных обезболивающих, таких как ибупрофен и напроксен
- легкие упражнения для растяжки и расслабления напряженных мышц
Поддержание умеренного веса также помогает снизить нагрузку на спину и ноги.
Стеноз позвоночника — это сужение позвоночника, которое может оказывать дополнительное давление на спинной мозг и нервы.
Спинальный стеноз часто возникает в нижней части спины или в поясничном отделе позвоночника, что может привести к болям в пояснице. Люди часто обнаруживают, что эта боль уменьшается, когда они садятся или наклоняются вперед.
Другие симптомы стеноза поясничного отдела позвоночника могут включать:
- слабость в ногах
- онемение или покалывание в нижней части спины, ягодицах или ногах
- радикулит или острая боль, отдающая вниз по ноге
Тяжелый спинальный стеноз может привести к проблемам с кишечником и мочевым пузырем и половой дисфункции. Обычно это происходит из-за старения и чаще всего встречается у людей старше 50 лет.
Однако некоторые люди рождаются с узким позвоночным каналом, и после травмы позвоночника также может развиться спинальный стеноз.
Лечение
Врач может сначала порекомендовать нехирургическое лечение людям со спинальным стенозом.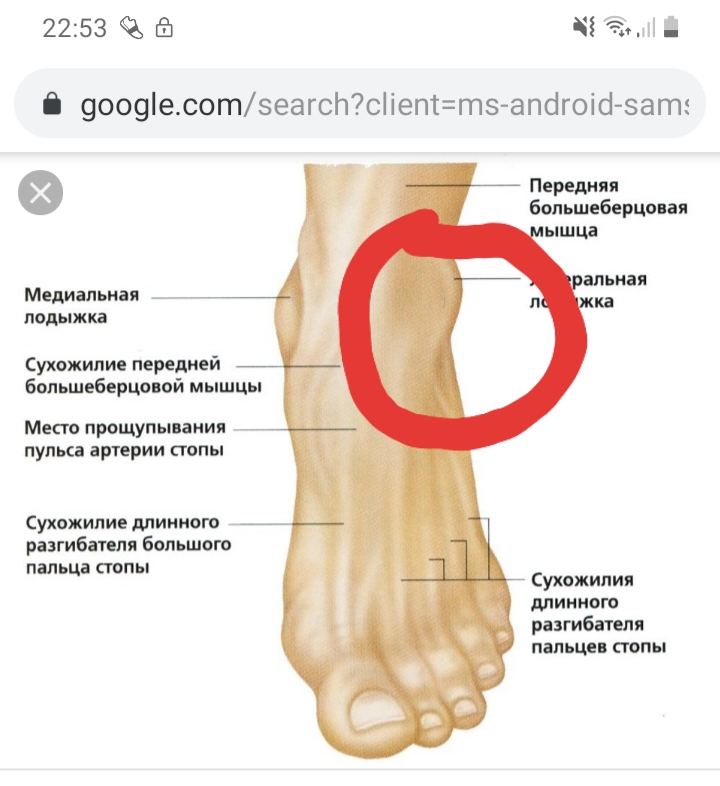 Варианты могут включать:
Варианты могут включать:
- физиотерапию
- нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен
- инъекции стероидов
- альтернативные методы лечения, такие как хиропрактика или иглоукалывание
Если у человека усиливается или усиливается боль не улучшается, врач может порекомендовать хирургическую процедуру для стабилизации позвоночника или уменьшения давления на спинномозговые нервы.
С возрастом защитные диски, расположенные между каждым позвонком в позвоночнике, могут постепенно изнашиваться и сморщиваться. Дегенерация этих дисков может привести к трению костей позвоночника друг о друга, что может вызвать боль в спине и скованность.
В то время как симптомы остеохондроза часто улучшаются при ходьбе, боль может усиливаться, когда человек стоит или скручивается, наклоняется или поднимает.
Другие симптомы остеохондроза могут включать:
- боль в пояснице с иррадиацией в ягодицы и бедра
- слабость в ногах или ступнях
- боль в спине различной степени тяжести и продолжительности
Лечение
Варианты лечения остеохондроза могут включать: , такие как ибупрофен и напроксен
Если консервативное лечение не улучшает симптомы человека, врач может порекомендовать замену искусственного диска или спондилодез.
Гиперлордоз — это чрезмерное внутреннее искривление нижней части позвоночника, в результате которого ягодицы становятся более рельефными, а живот выпячивается.
В положении лежа на спине у человека с гиперлордозом может быть заметный С-образный изгиб или большой разрыв в нижней части спины. Люди иногда называют эту преувеличенную позу «покачиванием назад».
Иногда гиперлордоз также может вызывать боль и дискомфорт в нижней части спины, которые могут мешать движениям или ухудшаться при длительном стоянии.
Гиперлордоз может быть результатом травм позвоночника или таких состояний, как ожирение, остеопороз, спондилолистез и рахит.
Лечение
Варианты лечения зависят от возраста человека, тяжести искривления и симптомов.
Врач может порекомендовать детям с гиперлордозом носить корсет во время роста. Взрослым врач может порекомендовать консервативное лечение, такое как безрецептурные обезболивающие, физиотерапия и контроль веса.
В редких случаях врач может порекомендовать корректирующую операцию.
Ишиас — раздражение седалищного нерва. Седалищный нерв проходит от нижней части спины до колена. Сдавление седалищного нерва в нижней части спины является частой причиной ишиаса и часто приводит к болям в спине. Это может произойти из-за проскальзывания диска или воспаления в окружающих тканях.
Лечение
Симптомы ишиаса обычно проходят в течение 4-6 недель без вмешательства. Соблюдение правильной осанки, растяжка и регулярные легкие упражнения могут уменьшить симптомы.
Если изменения образа жизни не устраняют симптомы, врачи могут назначить НПВП, миорелаксанты и безрецептурные обезболивающие.
В тяжелых случаях могут потребоваться инъекции кортикостероидов, манипуляции с позвоночником и хирургическое вмешательство.
Боль в пояснице, возникающая при стоянии или ходьбе, не всегда является поводом для беспокойства и может уменьшиться при домашнем лечении, таком как отдых, безрецептурные обезболивающие, горячая и холодная терапия и легкие растяжки.
Человек должен обратиться к врачу, если боль сильная, не проходит или возникает вместе с другими беспокоящими или изнурительными симптомами.
Людям с болями в пояснице следует немедленно обратиться за медицинской помощью, если они испытывают потерю контроля над кишечником или мочевым пузырем или если это мешает движениям ног.
Вот несколько советов, которые помогут предотвратить боль в пояснице:
- Занимайтесь физическими упражнениями не менее 30 минут в большинство дней недели. По возможности попробуйте сочетать физические упражнения низкой и высокой интенсивности, такие как езда на велосипеде, ходьба, занятия аэробикой, плавание или использование эллиптического тренажера.
- Соблюдайте правильную осанку при ходьбе, например, держите спину прямо и избегайте слишком сильного наклона вперед или сутулости.
- Внесение соответствующих изменений в рабочие места для улучшения эргономики. Примеры включают размещение экрана компьютера на уровне глаз и использование удобного и правильно отрегулированного стула.

- Использование надлежащих методов подъема, включая удержание объекта как можно ближе к телу, сохранение широкой стойки, сгибание ног, а не спины, и избегание подъема слишком тяжелых предметов.
- Придерживайтесь здоровой сбалансированной диеты, включающей большое количество фруктов, овощей, цельнозерновых продуктов и нежирных белков.
Людям, у которых есть конкретные вопросы или опасения по поводу сохранения здоровья спины и избавления от болей, следует поговорить со своим врачом.
Боль в пояснице при стоянии или ходьбе часто является симптомом мышечной усталости или плохой осанки. Обычно люди могут лечить эту боль дома с помощью отдыха, безрецептурных обезболивающих, горячей или холодной терапии и легкой растяжки.
Постоянная или повторяющаяся боль в пояснице может указывать на основное заболевание. Эти состояния включают стеноз позвоночника, остеохондроз или гиперлордоз. Люди должны обратиться к врачу при сильной боли в пояснице, которая не проходит или возникает вместе с другими беспокоящими или изнурительными симптомами.