Болезнь паркинсона как проявляется: Болезнь Паркинсона – причины возникновения, признаки и симптомы, лечение болезни Паркинсона
Как проявляется болезнь Паркинсона? — новости клиники «Мать и дитя»
11 апреля по инициативе Всемирной организации здравоохранения (ВОЗ) ежегодно проводится Всемирный день борьбы с болезнью Паркинсона (World Parkinson’s Day).
Когда-то наши мамы заботились о нас, а теперь и мы должны быть внимательны к ним, чаще общаться и обращать внимание на их здоровье.
Как правило пожилые люди боятся быть обузой своим детям и внукам, не говорят о своих болезнях, проблемах или наоборот говорят постоянно, и к их словам недостаточно серьезно относятся, списывая все на жалобы. А надо обращать внимание на их здоровье, следить, чтобы родители раз в год проходили диспансеризацию, следить за их психоэмоциональным состоянием. Очень часто родители живут отдельно, им не хватает общения, они замыкаются в себе, появляется депрессия, нарушение памяти, внимания, апатия, нарушение двигательной функции.
А такие болезни, как паркинсонизм и болезнь Альцгеймера развиваются постепенно, исподволь и нужно как можно раньше обращаться к врачу, чтобы вовремя начать лечение.
Вот об этих заболеваниях и хотелось бы поговорить подробнее. К сожалению, врача часто вызывают на дом к пожилым больным, когда уже нельзя их обследовать, т. к. они нетранспортабельны, или имеются уже выраженные психоэмоциональные нарушения.
Всегда ли паркинсонизм (синдром, который характеризуется рядом симптомов) это болезнь Паркинсона?
Синдром паркинсонизма со сходными с болезнью Паркинсона симптомами возможен при:
инсульте
травме головного мозга
опухоли мозга
побочных действиях лекарственных средств
токсическом действии ( в том числе и наркотиков , алкоголя)
некоторых хронических заболеваниях головного мозга.
Поэтому ещё раз обращаю ваше внимание на раннее обращение к врачу, когда можно обследовать больного, и выявить причину появления паркинсонизма, а также назначить правильное лечение.
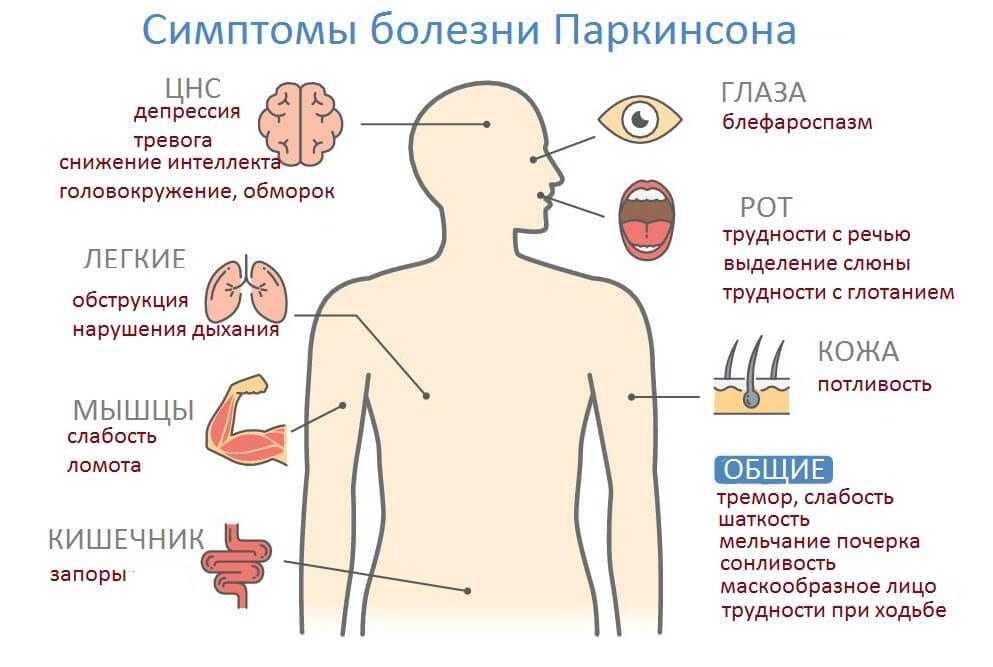
Какие клинические проявления паркинсонизма?Синдром паркинсонизма включает комплекс следующих симптомов:
Замедленность всех движений
Нарушение тонких движений конечностей
Истощаемость быстрых чередующихся движений кистей и стоп
Скованность (повышение тонуса) мышц (мышечная ригидность)
Дрожание рук и ног, которое наиболее выражено в покое.

Неустойчивость при изменении положения тела и изменение позы (наиболее часто – сгорбленность)
Укорочение длины шага и шарканье при ходьбе, отсутствие содружественных движений руками при ходьбе.
Если вы заметили подобные симптомы, то надо обратиться к врачу-неврологу для уточнения диагноза и лечения.
Болезнь Паркинсона – самая частая причина синдрома паркинсонизма, на долю которой приходится до 80% его случаев. В возрасте старше 75 лет ею страдают не менее 2% людей.
Болезнь Паркинсона чаще всего проявляется после 50 лет, но нередки случаи дебюта болезни и в более раннем возрасте. Мужчины болеют несколько чаще, чем женщины.
Как проявляется болезнь Паркинсона?
При болезни Паркинсона есть двигательные («моторные») и «немоторные» нарушения.
Каковы же «моторные» расстройства?
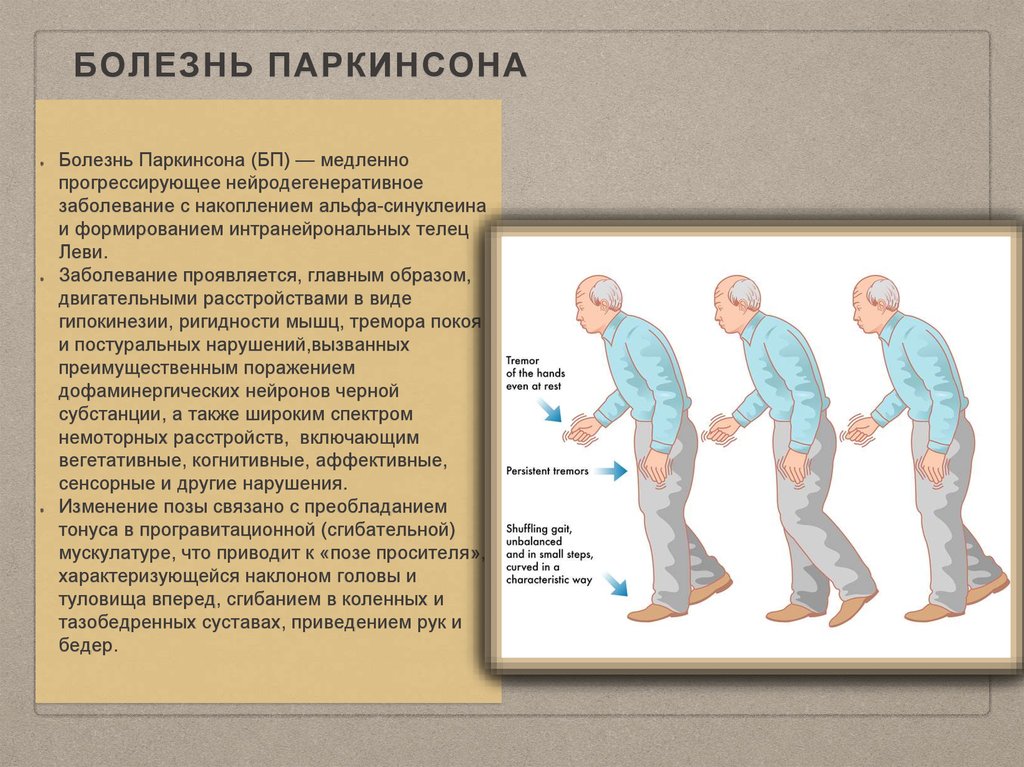
Симптомы болезни развиваются исподволь. Первыми обычно появляются дрожание, скованность или неловкость в одной из конечностей, реже заболевание первоначально проявляется изменением походки или общей скованностью.
В начале заболевания внимание часто привлекают боли и напряжение в мышцах конечностей или спины (один из нередких ошибочных диагнозов у пациентов с начальными проявлениями болезни Паркинсона – плечелопаточный периартрит)
Вначале симптомы возникают только на одной стороне тела, но со временем постепенно становятся двусторонними. Движения становятся всё более замедленными, ослабляется мимика. Из-за редкого моргания взгляд кажется пронзительным, колючим.
Пропадают содружественные движения (например, движения рук при ходьбе).
Затрудняются тонкие движения пальцев (например, при застёгивании пуговиц, вдевании нитки в иголку). Почерк становится мелким и менее разборчивым.
Больному всё труднее изменить позу, например, встать со стула или повернуться в постели с боку на бок.
Меняется походка: шаги становятся более короткими, шаркающими. На поражённой стороне больной вынужден подтаскивать ногу.
Вследствие преобладания тонуса мышц сгибателей голова и туловище больных наклоняются вперёд, руки сгибаются в локтях и прижимаются к туловищу, ноги сгибаются в коленях («поза просителя»)
Речь становится приглушённой и монотонной.
Дрожание (тремор) обычно возникает в покое, например в руке, спокойно лежащей на колене, или ноге, когда больной сидит и не опирается на неё. Движения большого и указательного пальцев напоминают «скатывание пилюль» или «счёт монет».
Помимо конечностей дрожание часто вовлекает нижнюю челюсть и губы, но крайне редко всю голову.
Дрожание зависит как от эмоционального состояния больного, так и от его движений. Например, тремор в руке уменьшается или пропадает во время её движения, но усиливается при движениях другой руки или ног (в том числе при ходьбе).
Состояние может колебаться в течении суток или ото дня ко дню, в зависимости от психоэмоциональных , и возможно погодных факторов. Чувство тревоги, дрожания, скованности может усиливаться при нахождения в незнакомой обстановке, в окружении чужих людей. И наоборот, при пребывании в кругу семьи, среди добрых знакомых, при возможности заняться любимым делом двигательная активность значительно облегчается.
По словам знаменитого литературоведа и мастера художественного рассказа И.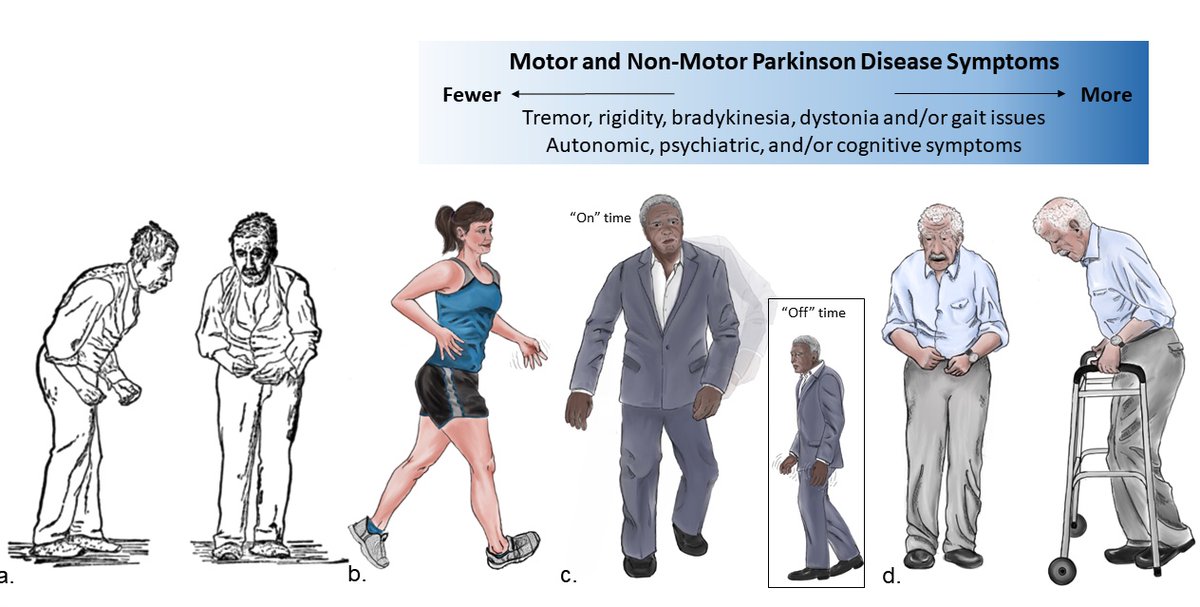 Л. Андронникова, известного своими устными рассказами и также страдавшего болезнью Паркинсона, у него внезапно уменьшались симптомы, как только он выходил на сцену.
Л. Андронникова, известного своими устными рассказами и также страдавшего болезнью Паркинсона, у него внезапно уменьшались симптомы, как только он выходил на сцену.
Если вы заметили подобные симптомы, то надо обратиться к врачу неврологу.
Врач-невролог, паркинсолог Елена Степановна Савкина
Вы можете записаться на прием к врачу-паркинсологу по номеру 8 800 250 24 24
Болезнь Паркинсона — причины возникновения, симптомы, лечение
Болезнь Паркинсона (БП) — хроническое заболевание нервной системы, которое неуклонно прогрессирует. Основная причина развития — нарушения в работе базальных ганглиев, дегенерация нигростриарных нейронов. Впервые патология проявляется в 60–65 лет, у 5–10% пациентов — до 40 лет. Мужчины болеют чаще женщин.
Причины развития болезни Паркинсона
Болезнь Паркинсона — это последствие нарушения синтеза дофамина, из-за чего нарушается передача нервных импульсов.
К провоцирующим факторам относят:
- наследственность;
- вирусный, клещевой и другие виды энцефалита в анамнезе;
- сосудистые заболевания, злокачественные опухоли головного мозга;
- атеросклероз;
- черепно-мозговые травмы;
- длительная интоксикация солями тяжелых металлов, пестицидами;
- длительный прием некоторых лекарственных средств.

При наличии нескольких провоцирующих факторов риск развития нейродегенеративного заболевания увеличивается.
Как проявляется болезнь Паркинсона?
Основной начальный признак заболевания — гипокинезия. У человека движения неловкие и замедленные. Возникают проблемы с застегиванием пуговиц и завязыванием шнурков, бритьем. Больному сложно пользоваться столовыми приборами, просовывать руки в рукава. Почерк становится мелкими и неразборчивым. Нарушается содружественное движение пораженной верхней конечности при ходьбе.
Тремор при болезни Паркинсона наблюдается не всегда. Если этот симптом проявляется во время дебюта болезни, то он всегда возникает с одной стороны, как и другие проявления патологии.
Особенность тремора при болезни Паркинсона — возникает в состоянии покоя, усиливается при ходьбе. Но при выполнении движений пораженной рукой исчезает.
Характерные признаки болезни Паркинсона:
- пластическая ригидность мышц;
- постуральная неустойчивость — появляется на поздних стадиях развития болезни;
- человек часто застывает на одном месте;
- возникают трудности при смене положения тела, начале движений;
- эмоции на лице не проявляются, пациент редко моргает;
- речь монотонная, тихая, затухающая.

Из-за мышечного гипертонуса у пациентов с болезнью Паркинсона наблюдается характерная поза — голова опущена, руки и ноги немного согнуты, стопы находятся строго параллельно.
Основные двигательные симптомы болезни — классическая тетрада, которая включает тремор покоя, ригидность мышц, гипокинезию, постуральные нарушения и неустойчивость.
Недвигательные симптомы
При болезни Паркинсона возникают разнообразные симптомы, которые люди часто списывают на переутомление, другие патологии.
Недвигательные симптомы:
- снижение артериального давления при резком изменении положения тела, после приема пищи;
- повышение АД в положении лежа;
- ложные позывы к мочеиспусканию или учащенное мочеиспускание, недержание мочи;
- повышенное слюноотделение или потоотделение;
- запоры, вздутие живота;
- нарушение терморегуляции;
- жирная себорея;
- чрезмерное выделение ушной серы;
- эректильные дисфункции, аноргазмия;
- кожа становится тонкой, приобретает мраморный оттенок;
- нарушение когнитивных функций — проблемы с вниманием, памятью, мышлением;
- бред, галлюцинации;
- ухудшение обоняния, сумеречного или цветового зрения;
- синдром хронической усталости;
- проблемы со сном;
- тревожность, апатия, депрессивные состояния, различные мании;
- слабые ноющие боли в мышцах.

Некоторые их этих симптомов проявляются только на поздней стадии болезни Паркинсона.
Еще один из признаков — безболезненный отказ от курения. Среди пациентов с болезнью Паркинсона никогда не бывает курильщиков.
Патогенез заболевания
Болезнь Паркинсона — самое распространенное нейродегенеративное заболевание в России.
Патогенетическая основа болезни Паркинсона — резкое снижение содержания дофамина в черной субстанции и полосатом теле. Сочетание и взаимодействие наследственности и факторов внешней среды приводит к дегенерации в пигментносодержащих и других нейронах головного мозга. Запущенный процесс необратимый, постепенно распространяется по всему мозгу.
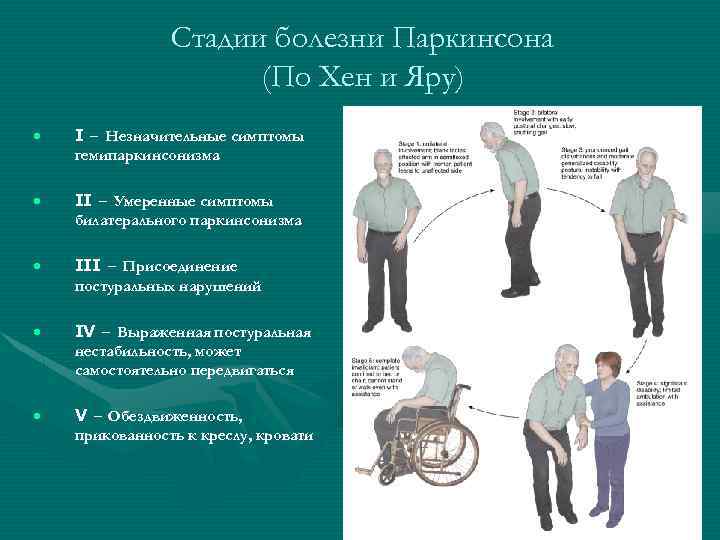
Классификация и стадии развития болезни Паркинсона
Первичный паркинсонизм диагностируют у 5–10% пациентов. Существует более 15 генов, которые приводят к развитию наследственной формы патологии.
Вторичный паркинсонизм — это чаще всего последствия ЧМТ, нарушения мозгового кровообращения, интоксикации, опухолей головного мозга.
Стадии развития патологии:
- I стадия. Проявляются двигательные нарушения. Дебют болезни всегда односторонний. Наблюдается ригидность шейных мышц. Продолжительность — 6–24 месяца, реже – до трех лет. Затем симптомы заболевания проявляются с двух сторон.
- II стадия. У пожилых пациентов длится 2–3 года, у молодых — 7–10 лет. Наблюдается двустороннее проявление характерных симптомов болезни, сильнее выражены на стороне дебюта.
- III стадия. К двусторонним асимметричным проявлениям синдрома Паркинсона присоединяется постуральная неустойчивость. При правильной терапии эта стадия может длиться 10–15 лет.
- IV стадия. Все симптомы усугубляются, больному тяжело обслуживать себя самостоятельно. Но больной может ходить, иногда даже совершать прогулки. Продолжительность — 3–5 лет.
- V стадия. Человек становится полностью беспомощным, нуждается в постоянной посторонней помощи. Самостоятельно передвигаться не может, нарушаются функции глотания, пережевывания пищи.
 Летальный исход от болезни Паркинсона чаще всего возникает из-за застойной или аспирационной пневмонии.
Летальный исход от болезни Паркинсона чаще всего возникает из-за застойной или аспирационной пневмонии.
Дополнительно БП классифицируют по клинической форме. Чаще всего, в 60–70% случаев, диагностируют смешанную форму. У пациентов с акинетико-ригидной формой выражена мышечная скованность, бедность движений. При дрожательной форме сильно выражен тремор, выявляют у 5–10% больных.
Чем опасна болезнь Паркинсона?
Основная опасность — внезапное падение, которое может стать причиной перелома, ЧМТ. Другие распространенные осложнения — ишемический, геморрагический инсульт, сердечная недостаточность, инфаркт миокарда, тромбоэмболия. У лежачих больных нередко развивается застойная или аспирационная пневмония, сепсис, инфицирование пролежней.
У пациентов с болезнью Паркинсона нередко бывают депрессии, суицидальные мысли.
Какой врач лечит болезнь Паркинсона?
Диагностикой и лечением болезни Паркинсона занимается невролог. Дополнительно может потребоваться консультация психиатра, логопеда, нейрохирурга.
Диагностика
Для раннего выявления болезни Паркинсона применяют специальные тесты:
- Тест Фурнье. Пациенту необходимо с максимально возможной скоростью выполнить несколько последовательных движений. При начальной стадии гипокинезии все движения замедлены.
- Больному предлагают поочередно постучать по столу большим и указательным пальцем левой, правой руки. О нарушении свидетельствует, если одна рука отстает от темпа и амплитуды другой руки.
- Нужно максимально быстро сжимать и разжимать кисть. На пораженной стороне кисть двигается медленнее.
- Постучать носками стопы и пятками по полу. Наблюдается асимметричность движений.
Врач проводит осмотр, собирает анамнез. Первичный диагноз при болезни Паркинсона ставят при наличии гипокинезии и хотя бы одного из характерных симптомов. Это ригидность мышц, тремор покоя, постуральная неустойчивость.
Подтверждающие критерии — болезнь начинается с одной стороны, именно на этой стороне симптомы всегда будут выражены сильнее. Заболевание прогрессирует.
Заболевание прогрессирует.
Инструментальные методы диагностики — МРТ и УЗИ головного мозга, позитронно-эмиссионная томография.
Дифференциальная диагностика
Обязательно проводят дифференциальную диагностику, чтобы исключить наличие следующих патологий:
- Лекарственный паркинсонизм. Болезнь развивается на фоне приема некоторых препаратов, после их отмены наблюдается регресс признаков. Основной критерий исключения — подострое начало, двусторонний дебют, преобладание постурального тремора.
- Мультисистемная атрофия. Наблюдается снижение АД в вертикальном положении. Болезнь Паркинсона быстро прогрессирует, постуральная неустойчивость возникает в первые 3 года, проблемы с глотанием — в первые 5 лет. Для уточнения диагноза назначают МРТ.
- Кортикобазальная дегенерация. Наблюдается асимметричная акинезия, апраксия, афазия, феномен «чужой руки». Назначают КТ или МРТ.
- Прогрессирующий надъядерный паралич. Выраженная постуральная неустойчивость уже в первый год заболевания, парез вертикального взора.
 На МРТ выявляют атрофию среднего мозга.
На МРТ выявляют атрофию среднего мозга. - Болезнь диффузных телец Леви. Деменция появляется раньше или одновременно с паркинсонизмом. Наблюдаются зрительные галлюцинации в первый год болезни. На МРТ наблюдается атрофия височных и лобных долей.
- Сосудистый паркинсонизм. Характерные симптомы преобладают в нижних конечностях, нарушение ходьбы, тремор покоя отсутствуют. Болезнь чаще всего начинается через 6 месяцев после инсульта.
- Нормотензивная гидроцефалия. Основные признаки — энурез, деменция, расширение желудочков на КТ.
- Посттравматический паркинсонизм. Последствие тяжелых или частых черепно-мозговых травм. Негативные симптомы возникают через несколько дней или месяцев после ЧМТ.
- Эссенциальный тремор. Тремор обеих рук, головы, голосовых связок, уменьшается в состоянии покоя. Болезнь прогрессирует медленно. У 70% пациентов наблюдается положительная проба на алкоголь.
- Болезнь Вильсона-Коновалова — врожденное нарушение метаболизма меди.
 Сопровождается тяжелыми неврологическими нарушениями, дисфункцией внутренних органов.
Сопровождается тяжелыми неврологическими нарушениями, дисфункцией внутренних органов.
Методы лечения болезни Паркинсона
В лечении болезни Паркинсона применяют комплексный подход. На начальной стадии эффективна медикаментозная терапия. Применяют симптоматические и патогенетические медикаменты для снижения выраженности проявлений болезни.
Группы препаратов для лечения болезни Паркинсона:
- лекарства для повышения уровня дофамина;
- агонисты дофамина;
- препараты для усиления высвобождения дофамина;
- трициклические, дофаминергические антидепрессанты;
- ингибиторы МАО класса Б;
- ингибиторы КОМТ — вспомогательные препараты.
Медикаментозное лечение дополняют физиотерапией — магнитотерапия, электросон, лечебные ванны, ультразвуковая стимуляция. Процедуры назначают для нормализации метаболизма, кровообращения в головном мозге.
Массаж помогает улучшить двигательные функции, снизить ригидность мышц. ЛФК позволяет укрепить мускулатуру, повысить чувство баланса, улучшить психоэмоциональное состояние. Пациентам с болезнью Паркинсона полезны занятия танцами.
ЛФК позволяет укрепить мускулатуру, повысить чувство баланса, улучшить психоэмоциональное состояние. Пациентам с болезнью Паркинсона полезны занятия танцами.
Хирургическое лечение
Оперативное вмешательство назначают при неэффективности медикаментозной терапии, лекарственной дискинезии, выраженном треморе, который не купируется препаратами.
Самой эффективной и безопасной операцией является установка стимулятора головного мозга. Преимущество — не требуется вскрытие черепной коробки. В мозг вводят тонкие электроды, в область ключицы подкожно вшивают стимулятор.
Операции на открытом мозге — таламотомия и паллидотомия. При таламотомии разрушают часть таламуса. Операция помогает избавиться от тремора, но другие симптомы сохраняются. При паллидотомии частично устраняют один из участков мозга, что позволяет значительно уменьшить клиническое проявление всех признаков заболевания.
Правила питания при болезни Паркинсона
Правильное питание — одна из важных составляющих в лечении болезни Паркинсона. Поскольку одним из факторов риска является атеросклероз, пациентам назначают гипохолестериновую диету. Рацион состоит из овощей, фруктов, зелени, семян и орехов, рыбы и морепродуктов, растительных масел. Полезен цельнозерновой хлеб, нежирное мясо (раз в неделю) и кисломолочные продукты.
Поскольку одним из факторов риска является атеросклероз, пациентам назначают гипохолестериновую диету. Рацион состоит из овощей, фруктов, зелени, семян и орехов, рыбы и морепродуктов, растительных масел. Полезен цельнозерновой хлеб, нежирное мясо (раз в неделю) и кисломолочные продукты.
Доказана эффективность кетогенной диеты — разновидность диетической программы с низким содержанием углеводов. В сутки можно употреблять не более 100 г углеводов, чтобы запустить процесс кетоза. Из-за дефицита углеводов в метаболизм включаются жиры, при их расщеплении образуется энергия, жирные кислоты. Кетоновые тела воздействуют на ткани головного мозга, улучшается синтез антиоксидантов, уменьшается выработка свободных радикалов, замедляются нейродегенеративные процессы.
Кетогенные диеты часто применяют при лечении различных неврологических заболеваний. Но менять рацион можно только по рекомендации лечащего врача, поскольку у этой программы много противопоказаний.
При болезни Паркинсона полезны следующие продукты:
- все овощи и фрукты с высоким содержанием витамина C — красный болгарский перец, зелень, черная смородина и облепиха, цитрусовые, клубника;
- картофель, гречка и овсянка, шпинат, морковь, орехи — содержат витамин B1;
- печень, почки, яйца, капуста — источник рибофлавин, который препятствует прогрессированию нейрональных повреждений;
- рыба, бананы, дрожжи, крупы — содержат витамин B6;
- соя, субпродукты, морская капуста — источник B12;
- фолиевая кислота содержится в зеленых овощах, авокадо, бобах;
- никотиновая кислота необходима для поддержания иммунной системы, предотвращения развития депрессии, устранения депрессии — содержится в дрожжах, злаках, отрубях, арахисе;
- липоевая кислота обладает нейропротекторными свойствами, содержится в печени, сметане, фасоли;
- витамин E — антиоксидант, его много в миндале, кешью, фисташках.

Для улучшения неврологического статуса можно пить не более 1 чашки кофе в день.
К запрещенным продуктам относят жирное мясо, колбасные изделия, копчености, консервы, продукцию с маргарином и глутаматом натрия. Нельзя употреблять мясные бульоны, жареную пищу, жирные молочные продукты.
Прогноз и профилактика
Болезнь Паркинсона относится к неизлечимым патологиям. На скорость прогрессирования заболевания влияет пол пациента, возраст, в котором появились первые симптомы, степень выраженности когнитивных и двигательных нарушений.
Методы профилактики:
- правильное питание;
- регулярные умеренные физические нагрузки;
- сон не менее 8 часов;
- необходимо избегать стрессов и переутомления;
- следует отказаться от курения, не злоупотреблять спиртными напитками;
- не заниматься самолечением, при появлении любых подозрительных симптомов обращаться к врачу.
Благодаря правильной терапии и диете можно замедлить развитие болезни, уменьшить ее проявления, улучшить качество жизни пациента.
Что это такое, причины, симптомы и лечение
Обзор
Что такое эссенциальный тремор?
Эссенциальный тремор — это двигательное расстройство, при котором части тела трясутся. Этот вид тряски не поддается контролю, и вы не можете удержаться от этого. Эссенциальный тремор обычно поражает руки и кисти, но также может поражать голову, голос и другие части тела.
На поздних стадиях это состояние может серьезно нарушить некоторые из самых основных задач и частей жизни, таких как еда, питье и одевание. Многие люди также борются с чувством смущения или беспокойства по поводу симптомов этого состояния.
В чем разница между эссенциальным тремором и болезнью Паркинсона?
Эссенциальный тремор и болезнь Паркинсона — это двигательные расстройства, сопровождающиеся определенным видом тремора. Однако есть и некоторые ключевые отличия:
| Эссенциальный тремор | Болезнь Паркинсона |
|---|---|
Тремор усиливается при использовании пораженной части тела и исчезает или уменьшается в состоянии покоя.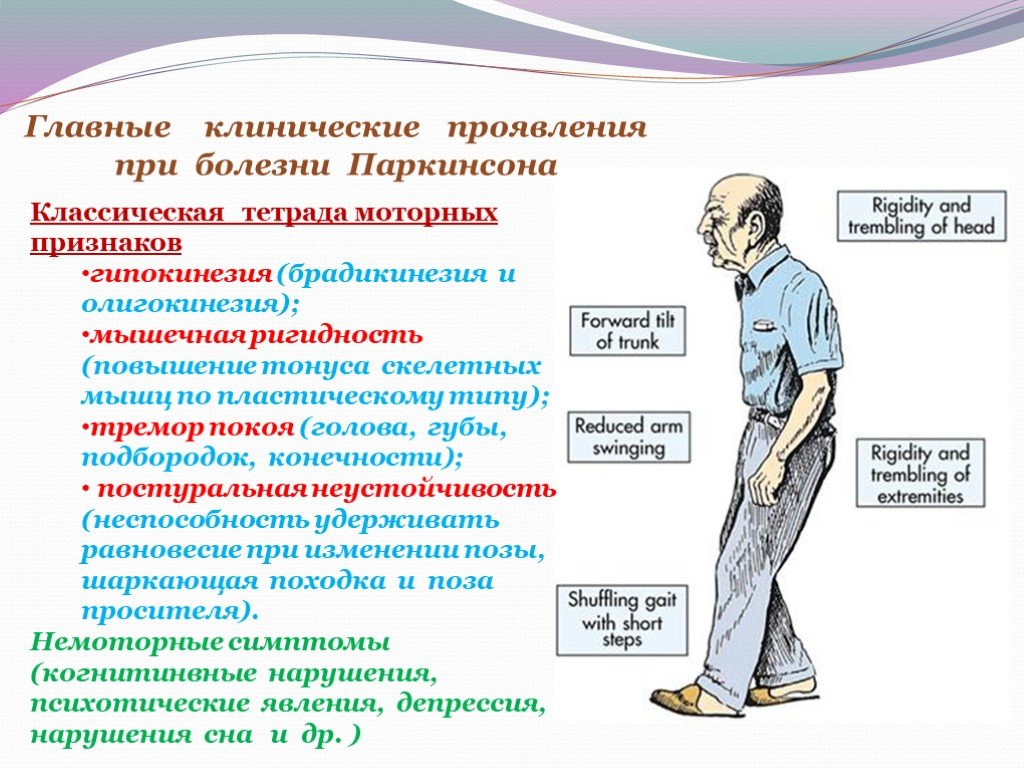 | Тремор усиливается, когда пораженная часть тела находится в состоянии покоя, и проходит или ослабевает при использовании. |
| Тремор обычно возникает на обеих сторонах тела, но одна сторона может быть затронута несколько сильнее, чем другая. | Тремор часто бывает асимметричным, затрагивая одну сторону гораздо больше, чем другую. |
| Тремор часто поражает голову и шею. Они почти никогда не затрагивают ваши ноги и ступни. | Тремор редко поражает голову и шею. Иногда они затрагивают ваши ноги и ступни. |
| Почерк может быть довольно сложным и шатким из-за дрожи, но он не становится необычно мелким. | Почерк может стать необычно мелким (микрография). |
| Эссенциальный тремор часто передается по наследству. | Болезнь Паркинсона редко встречается в семьях. |
| Эссенциальный тремор включает исключительно тремор. | Болезнь Паркинсона также включает другие признаки, такие как замедление движений, скованность и изменения в ходьбе и нарушении равновесия. |
Кого поражает эссенциальный тремор?
Эссенциальный тремор может случиться с каждым, хотя с возрастом он чаще встречается. Скорее всего, это начнется в возрасте от 10 до 19 лет.или между 50 и 59. Это расстройство также имеет тенденцию передаваться по наследству и иногда называется «семейным тремором».
Насколько распространен эссенциальный тремор?
Эссенциальный тремор встречается часто. По оценкам экспертов, им страдают около 1% всех людей во всем мире и около 5% людей старше 60 лет. Это наиболее распространенная форма тремора и одно из наиболее распространенных двигательных нарушений.
Как эссенциальный тремор влияет на мой организм?
Эссенциальный тремор заставляет части вашего тела трястись, когда вы пытаетесь их использовать. Обычно это проблема при использовании рук, но также может повлиять на голову, голос и другие части тела. Эссенциальный тремор — это состояние, которое ухудшается медленно, и требуются годы, чтобы достичь уровня, при котором он начинает нарушать жизнь человека.
На ранних стадиях эссенциальный тремор не является проблемой. Некоторые люди могут обнаружить, что это усложняет определенные действия, но многие могут это компенсировать. Однако по мере ухудшения состояния могут возникнуть проблемы с мелкими деталями и действиями, такими как письмо от руки, использование столовых приборов, шитье или выполнение задач, требующих точности.
По мере ухудшения эссенциального тремора это состояние может иметь более серьезные последствия. Люди, у которых он есть, могут быть не в состоянии есть или даже готовить из-за сильного дрожания рук. Другие могут быть не в состоянии писать, одеваться, мыться или иным образом заботиться о себе.
Симптомы и причины
Каковы симптомы эссенциального тремора?
Ключевой симптом эссенциального тремора — дрожь — обычно рук — при попытке их использовать. Это сотрясение может принимать разные формы и обычно происходит при определенных обстоятельствах. Формы и обстоятельства, при которых вероятны треморы, включают:
- Тремор действия : Это форма эссенциального тремора, которая возникает во время действий, например, при попытке дотянуться до предмета.

- Постуральный тремор : Это дрожание, которое происходит, когда вы держите часть своего тела в определенной позе, например, держите вытянутую руку на одной высоте.
Эссенциальный тремор почти всегда поражает обе стороны тела, но часто поражает одну сторону больше, чем другую. Помимо рук, тремор может поражать и другие части тела, такие как голова, голос, лицо и туловище.
Сам по себе тремор не опасен, но по мере ухудшения состояния может вызвать проблемы с повседневной деятельностью. В конце концов, у людей с эссенциальным тремором могут возникнуть проблемы с такими действиями, как прием пищи из посуды и питье из стакана, одевание и письмо.
Эссенциальный тремор улучшается или ухудшается при определенных обстоятельствах. Примеры:
| Может помочь при треморе | Может усилить тремор |
|---|---|
| Алкоголь (в небольших количествах*). | Беспокойство, усталость или стресс.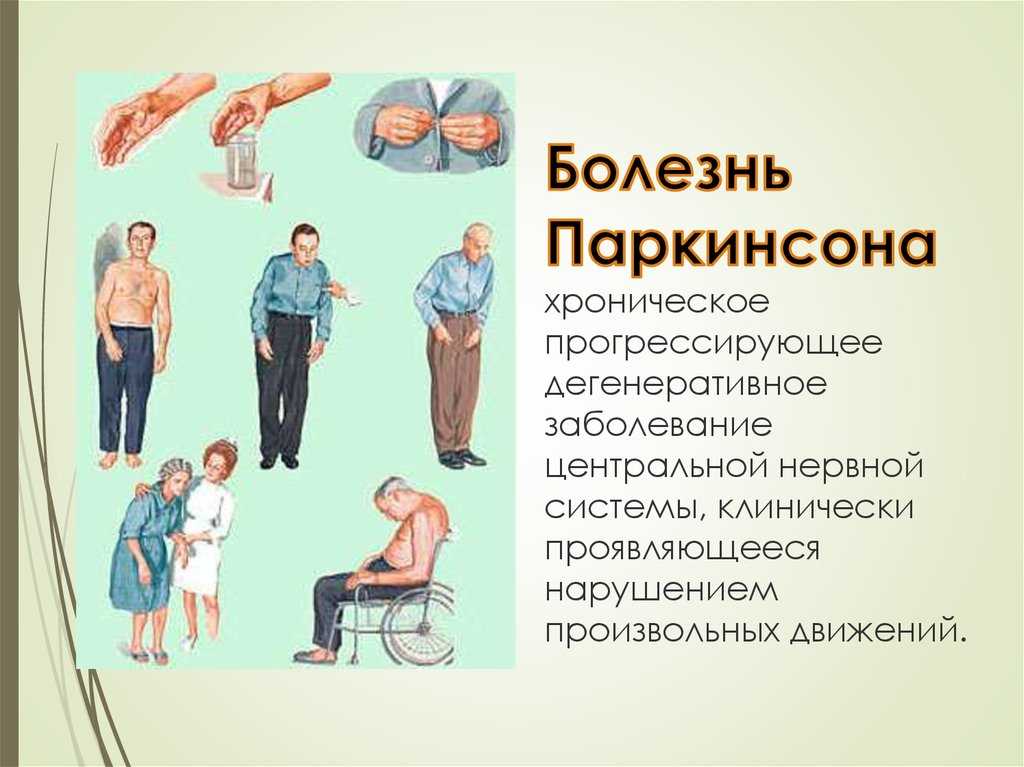 |
| Остальные. | Некоторые лекарства. |
| Охлаждение руки, например, льдом или охлаждающими компрессами. | Упражнение. |
| Болезнь. | |
| Проблемы с электролитами, щитовидной железой или сахаром в крови. |
* Вы не должны заниматься самолечением алкоголем из-за риска злоупотребления алкоголем или зависимости. Некоторые лекарства, которые лечат эссенциальный тремор, также имеют серьезные или опасные взаимодействия с алкоголем. Вам следует поговорить со своим лечащим врачом об употреблении алкоголя и треморе, а также о том, безопасно или разумно ли вообще употреблять алкоголь, когда у вас есть это состояние.
Термины тремора
Когда поставщики медицинских услуг диагностируют эссенциальный тремор, они анализируют, как возникает тремор. Двумя ключевыми компонентами толчков являются их частота и амплитуда. В следующем примере поясняются эти термины и то, как они выглядят при дрожании рук:
- Амплитуда : Амплитуда тремора — это расстояние от начала до конца, которое ваша рука проходит во время тремора.
 Чем больше расстояние, тем больше амплитуда сотрясения. Амплитуда тремора обычно увеличивается по мере прогрессирования эссенциального тремора и может изменяться при определенных обстоятельствах, например при движении или позе.
Чем больше расстояние, тем больше амплитуда сотрясения. Амплитуда тремора обычно увеличивается по мере прогрессирования эссенциального тремора и может изменяться при определенных обстоятельствах, например при движении или позе. - Частота : Каждое дрожание вашей руки соответствует одному циклу дрожания. Частота тремора — это количество циклов в секунду. Международная единица количества циклов в секунду — Герц (сокращенно Гц). Эссенциальный тремор обычно вызывает от шести до 12 циклов тремора в секунду, но это обычно замедляется по мере увеличения амплитуды тремора и может варьироваться от человека к человеку.
Что вызывает эссенциальный тремор и что его вызывает?
Эксперты точно не знают, почему возникает эссенциальный тремор или существуют триггеры, вызывающие его. Однако есть доказательства того, что это происходит из-за изменений в определенных частях вашего мозга.
И хотя эксперты точно не знают, почему возникает эссенциальный тремор, они знают, что это состояние может передаваться по наследству. Около половины всех случаев эссенциального тремора передаются по наследству. Это состояние, по-видимому, является аутосомно-доминантным наследственным заболеванием. Это означает, что если один из родителей передаст вам мутировавший ген, вызывающий эссенциальный тремор, вероятность того, что вы унаследуете это состояние, составляет около 50%.
Около половины всех случаев эссенциального тремора передаются по наследству. Это состояние, по-видимому, является аутосомно-доминантным наследственным заболеванием. Это означает, что если один из родителей передаст вам мутировавший ген, вызывающий эссенциальный тремор, вероятность того, что вы унаследуете это состояние, составляет около 50%.
Является ли эссенциальный тремор заразным?
Эссенциальный тремор не заразен, и вы не можете заразиться или передать его другим людям.
Диагностика и тесты
Как диагностируется эссенциальный тремор?
Ваш лечащий врач может диагностировать эссенциальный тремор на основании ваших симптомов и результатов неврологического обследования. Нет никаких тестов, которые могли бы подтвердить, есть ли у человека эссенциальный тремор.
Однако важной частью диагностического процесса является исключение других состояний, которые могут вызывать подобные симптомы. Исключение этих других условий может включать анализы крови и визуализирующие тесты.
Какие тесты можно провести для диагностики эссенциального тремора?
Если ваш лечащий врач подозревает эссенциальный тремор, ему может потребоваться исключить другие состояния. Наиболее распространенные и вероятные тесты, которые помогают исключить другие состояния, включают:
- Анализы крови (они могут помочь исключить состояния, похожие на эссенциальный тремор, особенно заболевания щитовидной железы, болезнь Вильсона и токсическое воздействие металлов, таких как свинец или марганец).
- Компьютерная томография (КТ).
- Генетическое тестирование.
- Магнитно-резонансная томография (МРТ).
- Позитронно-эмиссионная томография (ПЭТ).
Управление и лечение
Как лечить эссенциальный тремор и есть ли лекарство?
Лекарства от эссенциального тремора нет, но есть способы его лечения. Основными вариантами лечения являются лекарства, вспомогательные устройства, ботулинический токсин, глубокая стимуляция мозга и фокусированный ультразвук. Ваш лечащий врач может порекомендовать глубокую стимуляцию мозга или сфокусированный ультразвук, если других методов лечения недостаточно для облегчения тремора.
Ваш лечащий врач может порекомендовать глубокую стимуляцию мозга или сфокусированный ультразвук, если других методов лечения недостаточно для облегчения тремора.
- Лекарства : Наиболее распространенными лекарствами, принимаемыми отдельно или в комбинации, для лечения эссенциального тремора являются бета-блокаторы, такие как пропранолол, и противосудорожные препараты, такие как примидон.
- Адаптивные устройства : Многие устройства были разработаны для улучшения контроля над тремором, такие как утяжеленные предметы, устройства для подавления тремора, вибрационные устройства и стимуляция периферических нервов.
- Ботулинический токсин : Это включает инъекцию в дрожащие мышцы, чтобы временно ослабить мышцы и уменьшить тяжесть тремора.
- Глубокая стимуляция мозга : Это операция по имплантации устройства, которое подает электрические импульсы в определенную часть вашего мозга.
 Электрические импульсы прерывают сигналы, вызывающие эссенциальный тремор мышц. Это может улучшить тремор с обеих сторон вашего тела.
Электрические импульсы прерывают сигналы, вызывающие эссенциальный тремор мышц. Это может улучшить тремор с обеих сторон вашего тела. - Фокусированный ультразвук : В этой процедуре используются звуковые волны сверхвысокой частоты, сфокусированные на одной точке в вашем мозгу, которая участвует в производстве тремора, разрушающего целевую ткань. Это разрушение может значительно уменьшить тяжесть тремора и улучшить устойчивость рук. Это может уменьшить тремор только на одной стороне тела.
Осложнения/побочные эффекты лечения
Возможные осложнения и побочные эффекты лечения эссенциального тремора зависят от многих факторов, включая само лечение. Ваш поставщик медицинских услуг лучше всего расскажет вам, какие побочные эффекты или осложнения возможны в вашей конкретной ситуации, и что вы можете сделать, чтобы справиться с ними или избежать их.
Как позаботиться о себе/справиться с симптомами?
Обученный квалифицированный медицинский работник должен проводить диагностику и лечение эссенциального тремора. Эссенциальный тремор не представляет угрозы для жизни или опасности, но тремор также может быть частью других состояний, некоторые из которых поддаются лечению, если их быстро выявить. Важно позвонить своему лечащему врачу и записаться на прием, если вы начинаете испытывать тремор, который не можете объяснить.
Эссенциальный тремор не представляет угрозы для жизни или опасности, но тремор также может быть частью других состояний, некоторые из которых поддаются лечению, если их быстро выявить. Важно позвонить своему лечащему врачу и записаться на прием, если вы начинаете испытывать тремор, который не можете объяснить.
Как скоро после лечения я почувствую себя лучше и сколько времени потребуется для выздоровления?
Время восстановления после различных процедур зависит от многих факторов, особенно от самих процедур. Лучшим источником информации о вашей ситуации является ваш лечащий врач, потому что он может учесть все факторы и предоставить вам информацию, относящуюся к вашему конкретному случаю и обстоятельствам.
Профилактика
Как снизить риск развития эссенциального тремора или полностью предотвратить его?
Эссенциальный тремор возникает непредсказуемо, поэтому вы не можете предотвратить это состояние или снизить риск его развития.
Перспективы/прогноз
Чего мне ожидать, если у меня эссенциальный тремор?
Эссенциальный тремор обычно прогрессирует, т.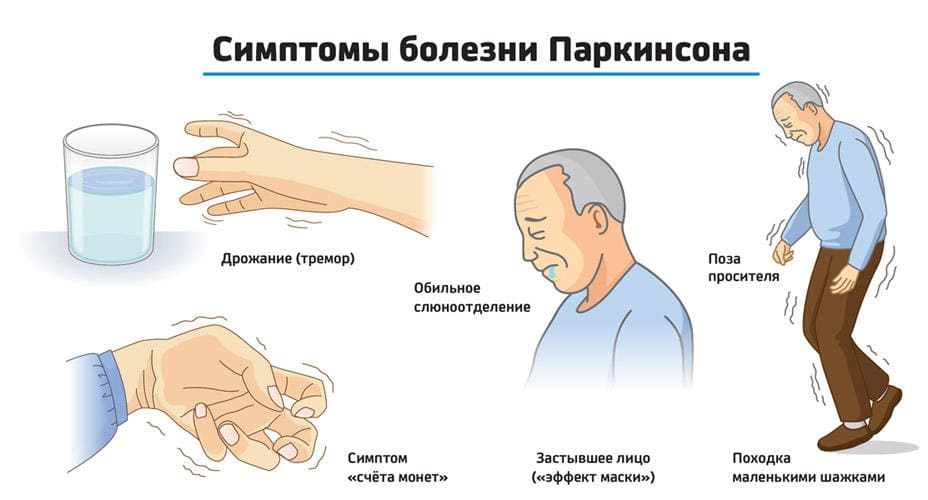 е. со временем ухудшается. Обычно это медленный процесс. Средняя скорость ухудшения тремора рук или кистей составляет от 1,5% до 5% в год.
е. со временем ухудшается. Обычно это медленный процесс. Средняя скорость ухудшения тремора рук или кистей составляет от 1,5% до 5% в год.
Эссенциальный тремор начинается с малого и обычно сначала поражает только руки. Со временем, обычно через много лет, тремор может распространиться на руку и голову. По мере того, как состояние прогрессирует, вы можете начать бороться с определенными действиями, и вам может понадобиться помощь для их выполнения.
Как долго длится эссенциальный тремор и может ли он пройти?
Эссенциальный тремор — это постоянное, пожизненное состояние, как только оно начинается. Это не лечится и не проходит само по себе.
Каковы перспективы эссенциального тремора?
В прошлые годы термин «доброкачественный», означающий «безвредный», был стандартной частью его названия, например, «доброкачественный эссенциальный тремор». Тем не менее, эксперты теперь признают, что, хотя эссенциальный тремор не вреден напрямую, он может вызвать серьезные нарушения в вашей жизни.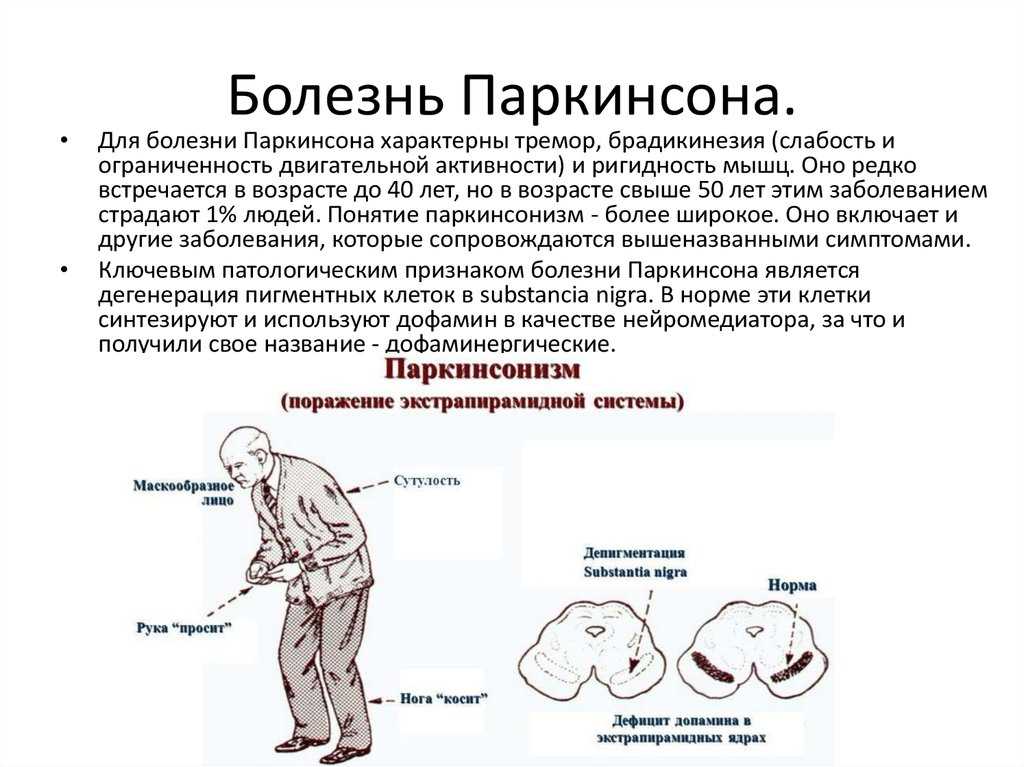
Людям с более сильным тремором трудно выполнять такие действия, как приготовление пищи, пользование кухонной утварью, питье из чашки, гигиена, уход за собой и одевание. Некоторые люди с эссенциальным тремором в конечном итоге не могут жить самостоятельно и вынуждены жить с семьей, в доме престарелых или в учреждении квалифицированного ухода.
Жить с
Как мне позаботиться о себе?
Эссенциальный тремор — это состояние, которое начинается с очень легких симптомов, если они вообще заметны, и медленно прогрессирует. Обычно проходят годы, прежде чем симптомы достигают точки, когда рекомендуется начать лечение. Даже в этом случае многие люди могут отказаться от лечения до тех пор, пока их симптомы не станут более серьезными.
Лучшее, что вы можете сделать, чтобы позаботиться о себе, включает следующее:
- Не бойтесь честно говорить о своих симптомах. Многих это состояние смущает. Если вы честно расскажете своему лечащему врачу о том, что вы испытываете, вы получите полное представление о вашем состоянии и поможете ему лечить вас более эффективно.

- Обратитесь к своему лечащему врачу в соответствии с рекомендациями. Последующие визиты к поставщику медицинских услуг могут помочь в наблюдении за вашим состоянием. Это позволяет им корректировать лекарства по мере необходимости или предлагать вам альтернативы лечения, которые могут работать лучше.
- Принимайте лекарства в соответствии с предписаниями. Лекарства могут помочь уменьшить симптомы эссенциального тремора, не позволяя этому состоянию нарушать вашу жизнь так же серьезно, как без лечения. Если ваш поставщик медицинских услуг прописывает лекарства, вы должны принимать их точно так, как это предписано. Некоторые лекарства от эссенциального тремора могут иметь неприятные или серьезные побочные эффекты, если вы внезапно прекратите их прием. Вот почему важно не останавливать их, не посоветовавшись сначала со своим лечащим врачом.
- Изучите вещи, которые усиливают дрожь, и избегайте их. Эссенциальный тремор часто усиливается, когда вы устали, находитесь в состоянии стресса, встревожены или чем-либо расстроены.
 Кофеин также может усугубить симптомы. Избегание всего вышеперечисленного — когда это возможно — может иметь большое значение в симптомах, которые вы испытываете.
Кофеин также может усугубить симптомы. Избегание всего вышеперечисленного — когда это возможно — может иметь большое значение в симптомах, которые вы испытываете. - Пусть технологии помогут. Технологические достижения означают, что есть новые способы помочь людям с эссенциальным тремором. Некоторые из наиболее важных достижений связаны с адаптивными устройствами, которые могут значительно улучшить качество вашей жизни и способность жить независимо.
Когда мне следует обратиться к поставщику медицинских услуг или обратиться за медицинской помощью?
Вам следует записаться на прием к врачу, если вы начнете испытывать необъяснимую дрожь или тремор. Ваш лечащий врач назначит регулярные визиты для наблюдения за вашим состоянием и при необходимости скорректирует лечение. Вы должны видеть их в соответствии с рекомендациями, потому что эти посещения важны для того, чтобы помочь вам свести к минимуму разрушительные последствия этого состояния.
Вам также следует обратиться к врачу, если вы заметили, что ваши симптомы ухудшаются до такой степени, что они мешают вашей деятельности и распорядку дня. Вы также должны увидеть их, если у вас есть побочные эффекты от лекарств или методов лечения, которые также разрушительны.
Когда мне следует обратиться в отделение неотложной помощи?
Эссенциальный тремор не является состоянием, которое напрямую угрожает вашему здоровью и благополучию, поэтому маловероятно, что он непосредственно вызовет симптомы, требующие неотложной медицинской помощи. Тем не менее, вы должны поговорить со своим врачом, чтобы выяснить, есть ли какие-либо возможные причины, по которым вам может потребоваться неотложная медицинская помощь. Они могут сказать вам, на что обращать внимание и что вам нужно делать, чтобы позаботиться о себе в случае возникновения таких проблем.
Записка из Кливлендской клиники
Эссенциальный тремор — это состояние, при котором трясутся части тела, чаще всего ладони и предплечья. На ранних стадиях эссенциальный тремор часто бывает незначительным и представляет собой не более чем неудобство или раздражение. Хотя эссенциальный тремор не является опасным состоянием, он все же может помешать вам позаботиться о себе и жить самостоятельно, если тремор станет более сильным.
На ранних стадиях эссенциальный тремор часто бывает незначительным и представляет собой не более чем неудобство или раздражение. Хотя эссенциальный тремор не является опасным состоянием, он все же может помешать вам позаботиться о себе и жить самостоятельно, если тремор станет более сильным.
Люди также часто испытывают смущение или стыд из-за тремора, который вызывает это состояние. Это может вызвать беспокойство, депрессию и другие проблемы с психическим здоровьем. К счастью, есть несколько способов лечения этого состояния, и многие устройства могут помочь человеку справиться с этим состоянием или адаптироваться к нему, помогая свести к минимуму влияние этого состояния на качество жизни.
5 Стадии болезни Паркинсона
Болезнь Паркинсона (паркинсонизм) характеризуется наличием определенных узнаваемых симптомов. К ним относятся неконтролируемая дрожь или тремор, нарушение координации и трудности с речью. Однако симптомы различаются и могут ухудшаться по мере прогрессирования заболевания.
Основные симптомы болезни Паркинсона включают:
- неконтролируемую дрожь и тремор
- замедление движений (брадикинезия)
- трудности с равновесием и возможные проблемы со стоянием
- скованность в конечностях
Многие врачи, которые диагностируют это заболевание головного мозга, полагаются на оценочную шкалу Хена и Яра для классификации тяжести симптомов. Шкала разбита на пять стадий в зависимости от прогрессирования заболевания. Пять стадий помогают врачам оценить, насколько далеко зашла болезнь.
Стадия 1 — самая легкая форма болезни Паркинсона. На этом этапе могут быть симптомы, но они недостаточно серьезны, чтобы мешать повседневным задачам и общему образу жизни. На самом деле симптомы на этом этапе настолько минимальны, что их часто не замечают. Но семья и друзья могут заметить изменения в вашей позе, походке или выражении лица.
Отличительным симптомом болезни Паркинсона 1 стадии является то, что тремор и другие затруднения движения, как правило, проявляются исключительно на одной стороне тела. Назначенные лекарства могут эффективно работать, чтобы свести к минимуму и уменьшить симптомы на этой стадии.
Назначенные лекарства могут эффективно работать, чтобы свести к минимуму и уменьшить симптомы на этой стадии.
Стадия 2 считается умеренной формой болезни Паркинсона, и ее симптомы гораздо более заметны, чем на стадии 1. Скованность, тремор и дрожь могут быть более заметными, а также могут возникать изменения в выражении лица.
В то время как скованность мышц продлевает выполнение задачи, стадия 2 не нарушает равновесия. Могут развиться или усилиться трудности при ходьбе, и осанка человека может начать меняться.
Люди на этой стадии ощущают симптомы на обеих сторонах тела (хотя одна сторона может быть затронута лишь минимально) и иногда испытывают трудности с речью.
Большинство людей со 2-й стадией болезни Паркинсона все еще могут жить в одиночестве, хотя они могут обнаружить, что выполнение некоторых задач занимает больше времени. Переход от стадии 1 к стадии 2 может занять месяцы или даже годы. И нет никакого способа предсказать индивидуальный прогресс.
Стадия 3 является средней стадией болезни Паркинсона и знаменует собой важный поворотный момент в развитии болезни. Многие симптомы такие же, как и на стадии 2. Однако теперь у вас больше шансов потерять равновесие и снизить рефлексы. В целом ваши движения становятся медленнее. Вот почему падения становятся более частыми на стадии 3.
Болезнь Паркинсона значительно влияет на повседневные задачи на этом этапе, но люди все еще могут их выполнять. Лекарства в сочетании с трудотерапией могут помочь уменьшить симптомы.
Независимость отличает людей с болезнью Паркинсона 3-й стадии от людей с 4-й стадией. На 4-й стадии можно стоять без посторонней помощи. Однако для движения могут потребоваться ходунки или другое вспомогательное устройство.
Многие люди не могут жить в одиночестве на этой стадии болезни Паркинсона из-за значительного сокращения времени движения и реакции. Жизнь в одиночестве на стадии 4 или позже может сделать многие повседневные задачи невозможными и может быть опасной.
Стадия 5 — самая поздняя стадия болезни Паркинсона. Повышенная скованность в ногах также может вызвать замерзание при стоянии, что делает невозможным стоять или ходить. Людям на этой стадии требуются инвалидные коляски, и они часто не могут стоять самостоятельно, не падая. Для предотвращения падений требуется круглосуточная помощь.
До 50 процентов людей на стадиях 4 и 5 испытывают спутанность сознания, галлюцинации и бред. Галлюцинации возникают, когда вы видите вещи, которых нет. Заблуждения случаются, когда вы верите в то, что не соответствует действительности, даже если вам представили доказательства того, что ваша вера ошибочна.
Деменция также распространена, затрагивая от 50 до 80 процентов людей с болезнью Паркинсона, по данным Ассоциации Альцгеймера. Побочные эффекты от лекарств на этих более поздних стадиях часто могут перевешивать преимущества.
Одна из жалоб на рейтинговую систему Хена и Яра заключается в том, что она фокусируется исключительно на симптомах движения.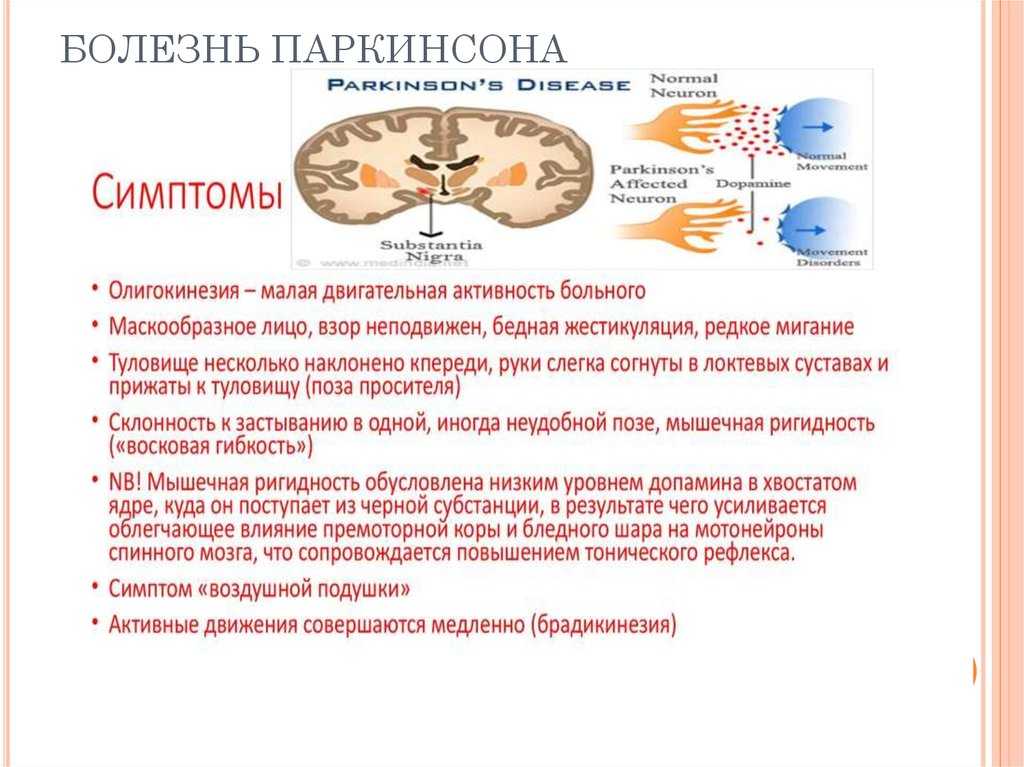 Существуют и другие типы симптомов, связанных с болезнью Паркинсона, например, умственная отсталость.
Существуют и другие типы симптомов, связанных с болезнью Паркинсона, например, умственная отсталость.
По этой причине многие врачи могут также использовать MDS-Унифицированную шкалу оценки болезни Паркинсона. Эта рейтинговая система задает 50 исчерпывающих вопросов как о двигательных, так и о немоторных симптомах. Это позволяет им оценить когнитивные трудности, которые могут ухудшить выполнение повседневных задач и эффективность лечения.
Эта шкала намного сложнее, но и более тщательная. Это позволяет врачам учитывать более полную картину, которая исследует все состояние здоровья человека, а не только двигательные симптомы.
Двигательные симптомы, такие как ригидность мышц и тремор, чаще всего используются для оценки прогрессирования болезни Паркинсона. Тем не менее, немоторные симптомы также распространены.
У некоторых людей эти симптомы появляются за годы до развития болезни Паркинсона, а у некоторых они появляются позже. Большинство людей с болезнью Паркинсона также испытывают немоторные симптомы.
Немоторные симптомы включают:
- когнитивные изменения, такие как трудности с памятью или планированием или замедление мышления
- расстройства настроения, такие как тревога и депрессия
- нарушения сна, такие как бессонница
- усталость
- запор
- 8 9
- проблемы с речью и глотанием
- проблемы с обонянием
Немоторные симптомы могут потребовать дополнительного лечения у многих людей. Эти симптомы могут усиливаться по мере прогрессирования заболевания.
Болезнь Паркинсона сама по себе не приводит к смерти. Однако симптомы, связанные с болезнью Паркинсона, могут быть фатальными. Например, травмы, полученные в результате падения или проблем, связанных с деменцией, могут привести к летальному исходу.
Некоторые люди с болезнью Паркинсона испытывают затруднения при глотании. Это может привести к аспирационной пневмонии. Это состояние возникает, когда продукты питания или другие посторонние предметы попадают в легкие.



 Летальный исход от болезни Паркинсона чаще всего возникает из-за застойной или аспирационной пневмонии.
Летальный исход от болезни Паркинсона чаще всего возникает из-за застойной или аспирационной пневмонии.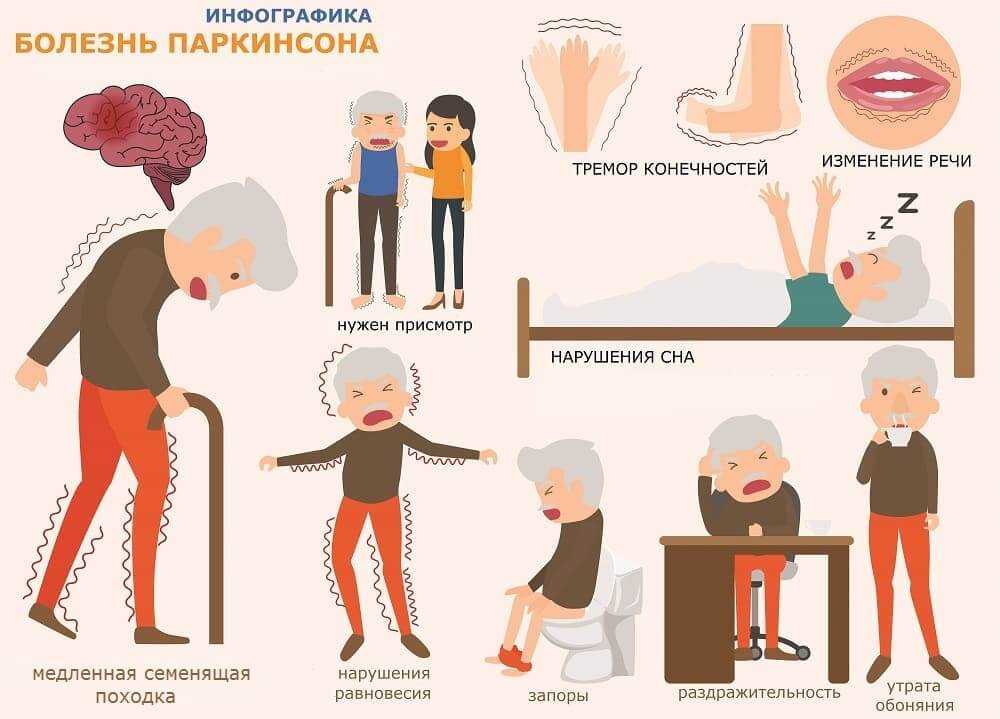 На МРТ выявляют атрофию среднего мозга.
На МРТ выявляют атрофию среднего мозга. Сопровождается тяжелыми неврологическими нарушениями, дисфункцией внутренних органов.
Сопровождается тяжелыми неврологическими нарушениями, дисфункцией внутренних органов.

 Чем больше расстояние, тем больше амплитуда сотрясения. Амплитуда тремора обычно увеличивается по мере прогрессирования эссенциального тремора и может изменяться при определенных обстоятельствах, например при движении или позе.
Чем больше расстояние, тем больше амплитуда сотрясения. Амплитуда тремора обычно увеличивается по мере прогрессирования эссенциального тремора и может изменяться при определенных обстоятельствах, например при движении или позе. Электрические импульсы прерывают сигналы, вызывающие эссенциальный тремор мышц. Это может улучшить тремор с обеих сторон вашего тела.
Электрические импульсы прерывают сигналы, вызывающие эссенциальный тремор мышц. Это может улучшить тремор с обеих сторон вашего тела.
 Кофеин также может усугубить симптомы. Избегание всего вышеперечисленного — когда это возможно — может иметь большое значение в симптомах, которые вы испытываете.
Кофеин также может усугубить симптомы. Избегание всего вышеперечисленного — когда это возможно — может иметь большое значение в симптомах, которые вы испытываете.