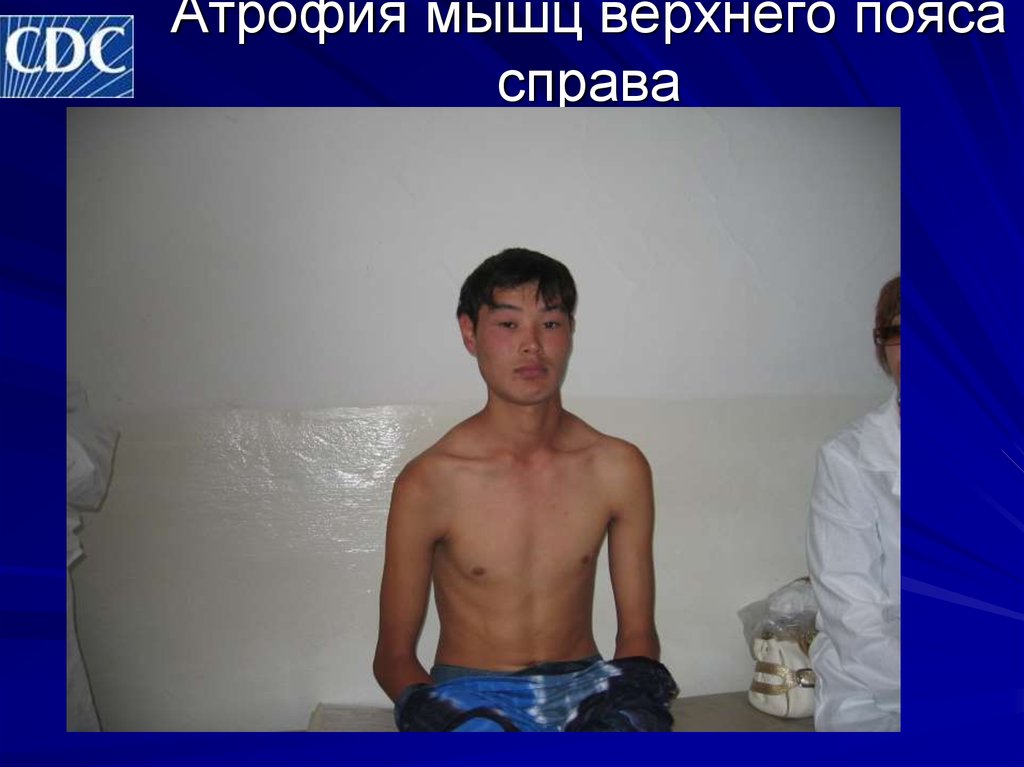
Атрофия мышц это основной симптом какого заболевания: Атрофия мышц
Страница не найдена
Размер:
AAA
Цвет: C C C
Изображения Вкл. Выкл.
Обычная версия сайта
RUENBY
Гомельский государственный
медицинский университет
- Университет
- Университет
- История
- Руководство
- Устав и Символика
- Воспитательная деятельность
- Организация образовательного процесса
- Международное сотрудничество
- Система менеджмента качества
- Советы
- Факультеты
- Кафедры
- Подразделения
- Первичная профсоюзная организация работников
- Издания университета
- Гордость университета
- Выпускник-2021
- Первичная организация «Белорусский союз женщин»
- ГомГМУ в международных рейтингах
- Структура университета
- Абитуриентам
- Приёмная комиссия
- Университетская олимпиада по биологии
- Целевая подготовка
- Заключение, расторжение «целевого» договора
- Льготы для молодых специалистов
- Архив проходных баллов
- Карта и маршрут проезда
- Порядок приёма на 2023 год
- Специальности
- Контрольные цифры приёма в 2022 году
- Стоимость обучения
- Информация о ходе приёма документов
- Приём документов и время работы приёмной комиссии
- Порядок приёма граждан РФ, Кыргызстана, Таджикистана, Казахстана
- Горячая линия по вопросам вступительной кампании
- Студентам
- Первокурснику
- Расписание занятий
- Расписание экзаменов
- Информация для студентов
- Студенческий клуб
- Спортивный клуб
- Общежитие
- Нормативные документы
- Практика
- Стоимость обучения
- Безопасность жизнедеятельности
- БРСМ
- Профком студентов
- Учебный центр практической подготовки и симуляционного обучения
- Многофункциональная карточка студента
- Анкетирование студентов
- Выпускникам
- Интернатура и клиническая ординатура
- Докторантура
- Аспирантура
- Магистратура
- Распределение
- Врачам и специалистам
- Профессорский консультативный центр
- Факультет повышения квалификации и переподготовки
- Иностранным гражданам
- Факультет иностранных студентов
- Стоимость обучения
- Регистрация и визы
- Полезная информация
- Правила приёма
- Информация о возможностях и условиях приема в 2022 году
- Официальные представители ГомГМУ по набору студентов
- Страхование иностранных граждан
- Приём на Подготовительное отделение иностранных граждан
- Прием иностранных граждан для обучения на английском языке / Training of foreign students in English
- Повышение квалификации и переподготовка для иностранных граждан
- Научная деятельность
- Направления научной деятельности
- Научно-педагогические школы
- Студенчеcкое научное общество
- Инновационные технологии в ГомГМУ
- Научно-исследовательская часть
- Научно-исследовательская лаборатория
- Конкурсы, гранты, стипендии
- Работа комитета по этике
- Научные мероприятия
- В помощь исследователю
- Диссертационный совет
- «Горизонт Европа»
- Патенты
- Инструкции на метод
- Совет молодых ученых
- Госпрограмма (ЧАЭС)
- Главная
Разрыв (повреждение) вращательной манжеты плечевого сустава
Большие нагрузки на плечо могут стать причиной различных повреждений и дегенеративных изменений. При неоднократных нагрузках на сустав плеча теряется его стабильность, и возникают проблемы с работоспособностью. Более серьезной проблемой является частичный или полный разрыв вращательной манжеты сустава. Такая травма требует срочного врачебного вмешательства и, зачастую, оперативного лечения.
При неоднократных нагрузках на сустав плеча теряется его стабильность, и возникают проблемы с работоспособностью. Более серьезной проблемой является частичный или полный разрыв вращательной манжеты сустава. Такая травма требует срочного врачебного вмешательства и, зачастую, оперативного лечения.
Плечевой сустав – один из наиболее подвижных суставов в теле человека. Строение данного сустава дает возможность осуществлять в большом диапазоне различные движения верхними конечностями: вращательные, сгибательные, отводящие, разгибательные и приводящие действия.
Описание заболевания
Вращательная манжета плеча – передняя наружная часть капсулы плечевого сустава. Она объединяет в себе сухожилия надостной, подостной, малой круглой мышц. Несмотря на различие выполняемых ими функций, такое анатомически близкое место фиксации мышц позволило травматологам идентифицировать их в общую группу (вращательную манжету плеча).
Повреждением вращательной манжеты можно считать разрыв одного или группы сухожилий, входящих в ее состав. Чаще всего это вызвано травмой, вывихом или предшествовавшим хроническим воспалительным процессом.
Чаще всего это вызвано травмой, вывихом или предшествовавшим хроническим воспалительным процессом.
Что вызывает повреждение вращательной манжеты плечевого сустава?
Как уже было сказано выше, самой частой причиной повреждения вращательной манжеты является травма. Чаще всего разрывы возникают у лиц преклонного возраста, однако у молодых людей разрыв тоже может произойти вследствие серьезных повреждений, таких, как перелом части плечевой кости или вывихи.
-
Довольно распространенная причина повреждения вращательной манжеты – постоянная травматизация сухожилий, имеющая хронический характер. В основном, это относится к людям, профессиональная деятельность которых связана с тяжелым физическим трудом. Напряжение и сильная нагрузка на суставы, сопровождающиеся многократными двигательными операциями, приводит к хроническому воспалению и боли.
-
Самопроизвольному разрыву или повреждению сухожилий, как правило, предшествует период дегенеративно-дистрофических изменений.
 Недостаток кровоснабжения – основная причина дегенерации тканей или тендопатии. К другой возможной причине развития дегенерации многие врачи относят и генетическую предрасположенность.
Недостаток кровоснабжения – основная причина дегенерации тканей или тендопатии. К другой возможной причине развития дегенерации многие врачи относят и генетическую предрасположенность.
-
Еще одной причиной может являться индивидуальная анатомия. Иногда недостаточное пространство между головкой плечевой кости и кончиком лопаточной кости приводит к постоянному трению и травмированию сухожилий вращательной манжеты. Помимо этого, анатомически обусловленным является крючкообразная форма акромиального отростка и наличие на кончике лопаточной кости добавочной кости, повреждающей сухожилия.
Симптомы разрыва вращательной манжеты
Разрыв всегда сопровождается резким приступом боли, локализованной в области плечевого сустава и вокруг него. Боль нередко иррадиирует в кисть, шею и предплечья. Характерным симптомом является усиление боли при попытке совершить определенное движение рукой, например, поднять ее или отвести в бок. В некоторых случаях пациенты и вовсе лишены возможностью двигать рукой. Индивидуальность симптомов и степень их выраженности зависит от того, полным или частичным был разрыв вращательной манжеты. Пациенты также очень часто жалуются на невозможность спать на стороне, где поврежден сустав.
В некоторых случаях пациенты и вовсе лишены возможностью двигать рукой. Индивидуальность симптомов и степень их выраженности зависит от того, полным или частичным был разрыв вращательной манжеты. Пациенты также очень часто жалуются на невозможность спать на стороне, где поврежден сустав.
Место, где локализован центр боли, напрямую зависит от места нахождения поврежденного сухожилия. Самым частым в клинической практике является разрыв сухожилия надостной мышцы. Диагностировать такой случай можно, попросив пациента отвести руку в бок. Если мы имеем дело именно с таким повреждением, больной не сможет выполнить данное задание. Если же, отведение руки возможно, но ощущается ярко-выраженная боль, вероятнее всего, что сухожилие порвано не полностью, а лишь сильно повреждено.
Диагностика повреждений вращательной манжеты ключевого сустава
Для того, чтобы поставить верный диагноз врач проводит комплекс мер по установлению клинической картины.
-
Первым методом является опрос больного: врачу необходимо установить обстоятельства, при которых появилась боль, установить, как давно пациент испытывал неприятные ощущения в данной области и расспросить о характере профессиональной деятельности.

-
Затем необходим тщательный осмотр с применением специфических тестов. Таким образом определяется уровень, степень выраженности болевого синдрома, степень слабости двигательных функция и состояние прилегающих мышц. Обычно, полный разрыв имеет ряд ярко-выраженных симптомов, поэтому диагностировать его удается без труда.
Ниже приведено несколько диагностических тестов, помогающих врачу разобраться с характером повреждений плечевого сустава.
Болезненная дуга Доуборна
Рука пассивно и активно отводится от начального положения вдоль туловища.
Оценка. Боль, появляющаяся при отведении между 70° и 120°, является симптомом повреждения сухожилия надостной мышцы, которое подвергается компрессии между большим бугорком плечевой кости и акромиальным отростком в этой фазе движения («подакромиальный импиджмент»).
Тест отведения рук из нулевого положения
Пациент стоит с опущенными и расслабленными руками. Врач охватывает дистальную треть каждого предплечья пациента своими руками. Пациент пытается развести руки, в то время как врач оказывает сопротивление.
Врач охватывает дистальную треть каждого предплечья пациента своими руками. Пациент пытается развести руки, в то время как врач оказывает сопротивление.
Оценка. Отведение руки осуществляют надостная и дельтовидная мышцы. Боль и особенно слабость в процессе отведения и девиации руки убедительно подтверждают разрыв ротаторной манжеты.
Эксцентричное расположение головки плеча в виде ее верхнего смещения при разрыве ротаторной манжеты возникает из-за дисбаланса мышц, окружающих плечевой сустав. Частичные разрывы, которые могут быть функционально компенсированы, в меньшей степени нарушают функцию при одинаковой выраженности болевых ощущений. Для полных разрывов неизменно характерны слабость и потеря функции.
Тест надостной мышцы Jobe
Этот тест может выполняться в положении пациента стоя или сидя. При разогнутом предплечье рука пациента устанавливается в положении отведения 90°, 30° горизонтального сгибания и во внутренней ротации.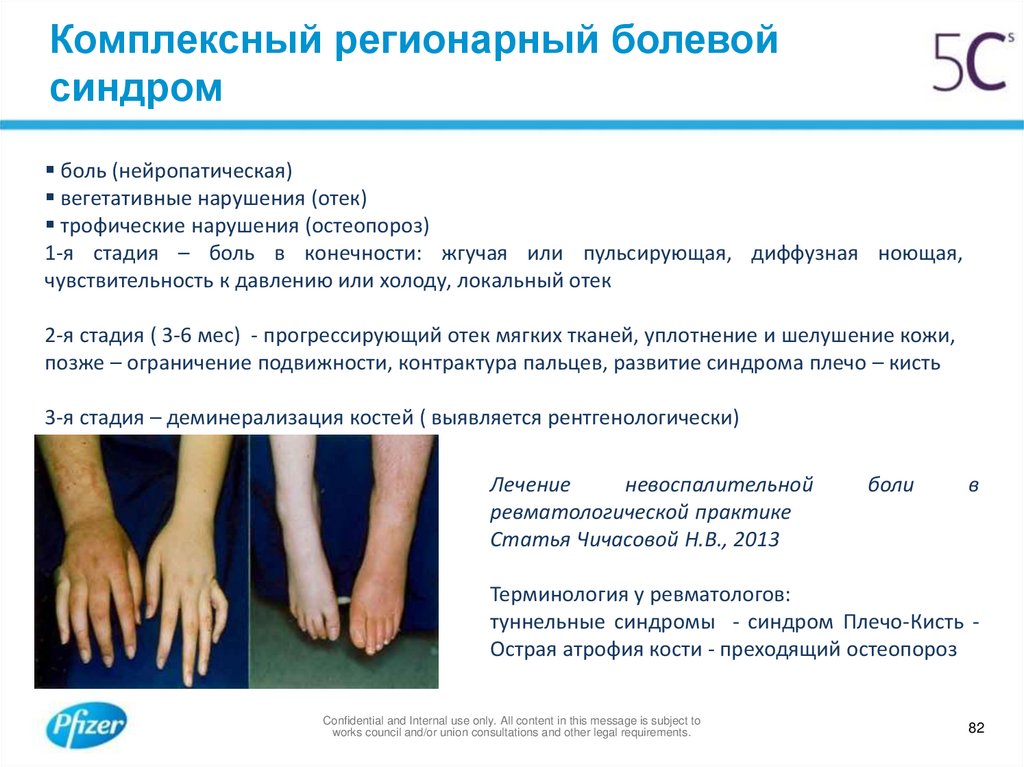 Врач оказывает сопротивление этому движению путем давления на проксимальный отдел плеча.
Врач оказывает сопротивление этому движению путем давления на проксимальный отдел плеча.
Оценка. Если этот тест вызывает значительную боль и пациент не может самостоятельно удерживать отведенную на 90° руку против силы тяжести, это называется положительным симптомом падающей руки. Верхние порции ротаторной манжеты (надостной) оцениваются преимущественно в положении внутренней ротации (первый палец смотрит вниз), а состояние передней порции манжеты — в положении наружной ротации.
Тест падающей руки (симптом падающего флажка, шахматных часов)
Пациент сидит, врач пассивно отводит разогнутую руку пациента приблизительно на 120°. Пациента просят самостоятельно удерживать руку в таком положении, а затем постепенно ее опустить.
Оценка. Невозможность удержания руки в этой позиции с или без боли, или резкое падение руки подтверждают повреждение ротаторной манжеты. Наиболее частой причиной является дефект надостной мышцы. При псевдопараличе пациент самостоятельно не может поднять поврежденную руку. Это основной симптом, подтверждающий патологию ротаторной манжеты.
При псевдопараличе пациент самостоятельно не может поднять поврежденную руку. Это основной симптом, подтверждающий патологию ротаторной манжеты.
Тест отведения в наружной ротации на разрыв сухожилия подостной мышцы
Рука пациента устанавливается в положении отведения 90° и сгибания 30°. В этом положении исключается действие дельтовидной мышцы как наружного ротатора. Затем пациенту предлагают начать наружную ротацию, чему препятствует врач.
Оценка. Уменьшение активной наружной ротации в отведенном положении руки характерно для клинически значимого повреждения сухожилия подостной мышцы.
Далее в обязательном порядке пациент получает направление на рентген. С помощью рентгенографического исследования врач получает картину, типичную для того или иного случая. К сожалению, именно разрыв не определяется четко, на него могут указать лишь ряд косвенных признаков. Самым информативным методом диагностики на сегодняшний день является магнитно-резонансная томография. С ее помощью можно визуализировать сухожилия, мышцы и связки плечевого сустава. Данный метод предоставляет наиболее четкую и яркую картину состояния мягких тканей пациента.
С ее помощью можно визуализировать сухожилия, мышцы и связки плечевого сустава. Данный метод предоставляет наиболее четкую и яркую картину состояния мягких тканей пациента.
Методы лечения разрыва вращательной манжеты
Самым первым действием врача станут меры по облегчению боли: обычно, это противовоспалительные обезболивающие препараты и мази. Рекомендуется полный покой травмированной руки и фиксация с помощью наложения повязки или отводящей шины. Убрать отек поможет наложение холода, например пакета со льдом.
Хирургическое лечение
Полный разрыв манжеты не сможет срастись самостоятельно, а потому требуется незамедлительное оперативное вмешательство, дабы не утратить двигательную функцию сустава. В данном случае важно произвести операцию как можно раньше, потому как застарелая травма приводит к укорачиванию мышцы и невозможности растягивания ее до исходной длины. В таких случаях весьма сложно вернуть сухожилие на место и потребует от хирурга немало усилий.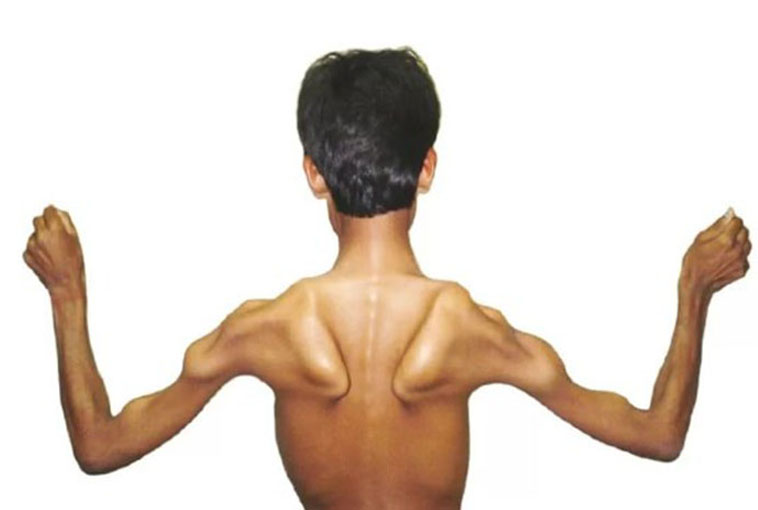 Оптимальный период исполнения операции – несколько месяцев с момента разрыва.
Оптимальный период исполнения операции – несколько месяцев с момента разрыва.
В процессе хирургического вмешательства поврежденное сухожилие натягивают, прикрепляя его к месту исходного положения, а также подшивают, если это необходимо. Все безжизненные ткани, подвергшиеся дегенерации удаляют, чтобы сухожилие лучше приросло к месту искусственного присоединения. Для прикрепления сухожилия в основном используются якорные фиксаторы. Якорь вкручивается в тот участок кости, куда впоследствии будет подсоединены мягкие ткани. Нити, прикрепленные к якорю, пропускают через вращательную манжету и подтягиваются к кости с помощью узловых швов. Таким образом, швы удерживают ткани до полного срастания мест разрыва. Операция по восстановлению функций вращательной манжеты можно назвать довольно сложной, и она выполняется путем разреза.
Артроскопическое лечение
Артроскопия – наиболее прогрессивный метод оперативного лечения разрыва вращательной манжеты. Выполняется без разреза путем создания специального прокола диаметром 1-2 сантиметра. Через полость прокола в сустав вводят камеру – артроскоп, благодаря чему хирург видит четкую картину внутреннего пространства сустава. Изображение, получаемое с поверхности артроскопа, транслируется на экран, глядя на который хирург проводит все необходимые манипуляции и одновременно контролирует их.
Выполняется без разреза путем создания специального прокола диаметром 1-2 сантиметра. Через полость прокола в сустав вводят камеру – артроскоп, благодаря чему хирург видит четкую картину внутреннего пространства сустава. Изображение, получаемое с поверхности артроскопа, транслируется на экран, глядя на который хирург проводит все необходимые манипуляции и одновременно контролирует их.
Операция, проведенная таким способом наиболее предпочтительна, так как заживление происходит гораздо быстрее, а окружающие сустав ткани практически не повреждаются в ходе вмешательства. После хирургического вмешательства руку пациента обездвиживают на несколько недель путем наложения шины. Это обезопасит от возможности повторного разрыва и даст тканям срастись после операции.
Реабилитация после травмы
Реабилитацию после данной травмы нельзя назвать быстрой: как правило, она может занимать от 3 до 6 месяцев. Нагрузка на поврежденный сустав должна быть точно дозирована, дабы не нарушить процесс срастания.
В качестве реабилитации показаны специальные упражнения и восстановительная гимнастика. Разрабатывать сустав следует начинания с пассивных движений. Активные упражнения могут быть разрешены не ранее, чем через 6 недель после операции. Назначается физиолечение с целью снятия отечности тканей и боли после операции.
Вирус, причины, симптомы, передача и лечение
Обзор
Многие люди имеют легкие симптомы полиомиелита, такие как лихорадка и усталость. У некоторых людей будут серьезные симптомы, такие как мышечная слабость, воспаление головного мозга и паралич.Что такое полиомиелит?
Полиомиелит (полиомиелит) – заболевание, вызываемое полиовирусом. У большинства людей он вызывает легкие или бессимптомные симптомы, но у некоторых людей он может вызвать паралич или смерть.
Существует три разновидности полиовируса, называемые дикими полиовирусами типов 1, 2 и 3 (ДПВ1, ДПВ2 и ДПВ3). Дикий полиомиелит типов 2 и 3 ликвидирован (больше не существует), а дикий полиомиелит типа 1 существует только в нескольких частях мира.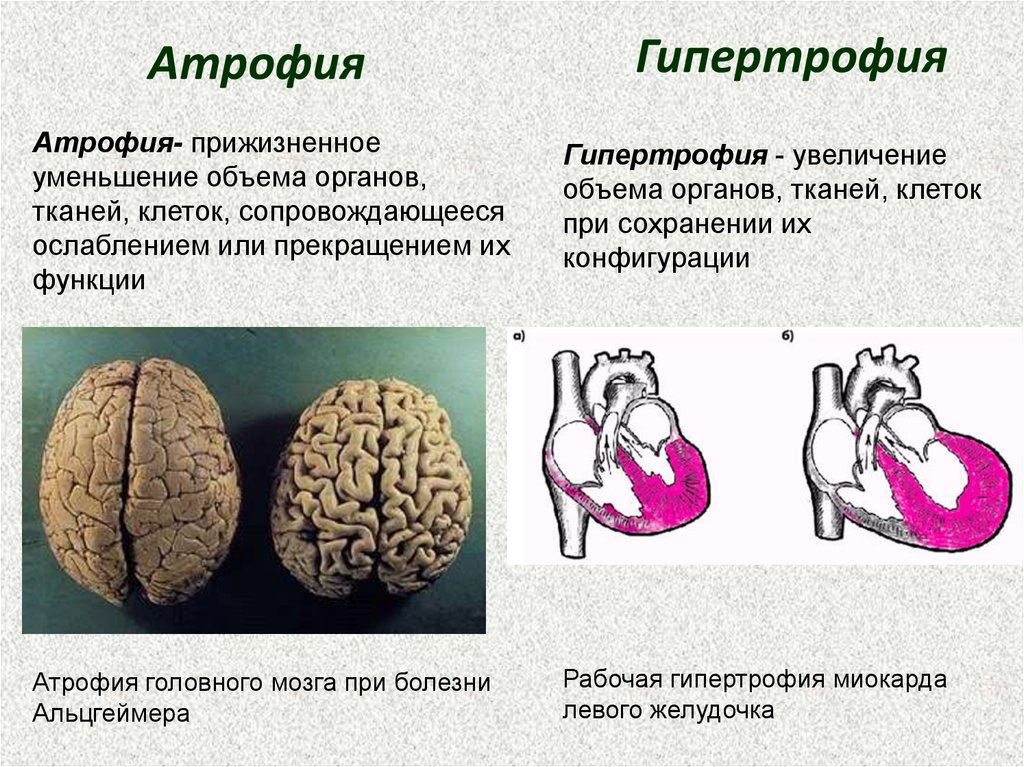 Полиомиелит 1 типа чаще всего вызывает паралич.
Полиомиелит 1 типа чаще всего вызывает паралич.
Является ли полиомиелит вирусом или болезнью?
Полиомиелит — название болезни, вызываемой полиовирусом.
Полиомиелит все еще жив?
Да, сегодня в некоторых частях мира все еще есть случаи полиомиелита. Хотя число пострадавших значительно сократилось, международные усилия по искоренению полиомиелита все еще продолжаются.
Какие бывают виды полиомиелита?
Полиомиелит может по-разному влиять на ваш организм в зависимости от того, где вирус размножается и атакует. Типы полиомиелита включают:
- Абортивный полиомиелит вызывает гриппоподобные и кишечные симптомы. Это длится всего несколько дней и не вызывает длительных проблем.
- Непаралитический полиомиелит может вызывать асептический менингит, отек области вокруг головного мозга. Он вызывает больше симптомов, чем абортивный полиомиелит, и может потребовать пребывания в больнице.
- Паралитический полиомиелит возникает, когда полиовирус поражает головной и спинной мозг.
 Он может парализовать мышцы, которые позволяют вам дышать, говорить, глотать и двигать конечностями. В зависимости от того, какие части вашего тела поражены, это называется спинальным полиомиелитом или бульбарным полиомиелитом. Спинной и бульбарный полиомиелит могут проявляться вместе (бульбоспинальный полиомиелит). Менее 1% людей с полиомиелитом заболевают паралитическим полиомиелитом.
Он может парализовать мышцы, которые позволяют вам дышать, говорить, глотать и двигать конечностями. В зависимости от того, какие части вашего тела поражены, это называется спинальным полиомиелитом или бульбарным полиомиелитом. Спинной и бульбарный полиомиелит могут проявляться вместе (бульбоспинальный полиомиелит). Менее 1% людей с полиомиелитом заболевают паралитическим полиомиелитом. - Полиоэнцефалит — редкий тип полиомиелита, поражающий в основном младенцев. Это вызывает отек мозга.
- Постполиомиелитный синдром — это когда симптомы полиомиелита возвращаются спустя годы после перенесенной полиомиелитной инфекции.
Как полиомиелит влияет на мой организм?
Полиовирус попадает в организм через рот или нос. Он делает больше своих копий (воспроизводит) в вашем горле и кишечнике (кишечнике). В некоторых случаях он попадает в головной и спинной мозг и вызывает паралич. Паралич может затронуть ваши руки, ноги или мышцы, контролирующие ваше дыхание.
Кто подвержен риску заболеть полиомиелитом?
Вы подвергаетесь наибольшему риску заболевания полиомиелитом, если вы не вакцинированы и вы:
- Проживаете или путешествуете в районе, где полиомиелит еще не ликвидирован.
- Живите или путешествуйте в районе с плохими санитарными условиями.
- Меньше 5 лет.
- Беременны.
Могут ли взрослые заболеть полиомиелитом?
Да, взрослые могут заболеть полиомиелитом. У многих взрослых есть иммунитет либо потому, что они привиты, либо переболели полиомиелитом. Непривитые взрослые могут заболеть полиомиелитом при контакте с полиовирусом.
Насколько распространен полиомиелит?
Симптоматический полиомиелит редко встречается во многих частях мира благодаря всемирным программам вакцинации. В большинстве стран полиомиелит считается ликвидированным — он больше не распространяется в этой местности. Но когда люди перестают вакцинироваться, полиомиелит может снова начать распространяться.
Ликвидирован ли полиомиелит?
Дикие полиовирусы типов 2 и 3 ликвидированы во всем мире. Это означает, что естественных случаев больше нет. Полиовирус типа 1 ликвидирован в большинстве стран, но не ликвидирован во всем мире. «Ликвидировано» означает, что болезнь больше не распространяется в этой области. Иногда все еще могут быть случаи и вспышки, обычно во время международных поездок.
Пакистан и Афганистан — единственные страны, в которых до сих пор встречаются случаи естественного полиомиелита.
Когда был зарегистрирован последний случай полиомиелита в США?
Последний случай природного (дикого) полиомиелита в США был зарегистрирован в 1979 году. С тех пор случаи были либо заразились за пределами США, либо были вызваны живой полиомиелитной вакциной (полученной из вакцины), которую больше не вводят в США. США. Последний случай полиомиелита вакцинного происхождения в США был зарегистрирован в 2022 г.
Симптомы и причины
Каковы симптомы полиомиелита?
От 70% до 95% людей, инфицированных полиовирусом, не имеют симптомов. Из тех, у кого есть симптомы, у большинства людей самая легкая форма (абортивный полиомиелит) с гриппоподобными и кишечными симптомами. Паралитический полиомиелит вызывает наиболее серьезные симптомы, включая паралич.
Из тех, у кого есть симптомы, у большинства людей самая легкая форма (абортивный полиомиелит) с гриппоподобными и кишечными симптомами. Паралитический полиомиелит вызывает наиболее серьезные симптомы, включая паралич.
Симптомы абортивного полиомиелита
Симптомы абортивного полиомиелита аналогичны многим другим заболеваниям. Они начинаются через три-семь дней после заражения и длятся несколько дней. Симптомы абортивного полиомиелита включают:
- Усталость.
- Лихорадка.
- Головная боль.
- Рвота.
- Диарея или запор.
- Боль в горле.
Симптомы непаралитического полиомиелита
Непаралитический полиомиелит начинается с тех же симптомов, что и абортивный полиомиелит. Дополнительные симптомы появляются в течение нескольких дней, в том числе:
- Ригидность затылочных мышц.
- Боль или покалывание в руках и ногах.
- Сильная головная боль.
- Чувствительность к свету (светобоязнь).

Симптомы паралитического полиомиелита
Паралитический полиомиелит начинается с симптомов, сходных с симптомами абортивного полиомиелита или непаралитического полиомиелита. Через несколько дней или недель могут появиться дополнительные симптомы, в том числе:
- Чувствительность к прикосновению.
- Мышечные спазмы.
Дополнительно:
- Полиомиелит позвоночника приводит к тому, что вы не можете пошевелить руками, ногами или и тем, и другим (паралич).
- Бульбарный полиомиелит затрудняет дыхание, глотание и речь.
- Бульбоспинальный полиомиелит имеет симптомы как спинального, так и бульбарного полиомиелита.
Симптомы полиоэнцефалита
У вас могут быть симптомы полиоэнцефалита сами по себе или наряду с гриппоподобными симптомами. Симптомы включают:
- Крайняя усталость (усталость).
- Беспокойство.
- Проблемы с фокусировкой.
- Судороги.

Что вызывает полиомиелит?
Полиомиелит вызывается вирусом (полиовирусом). Полиовирус поражает горло и кишечник, вызывая гриппоподобные симптомы. Затем он может распространиться на ваш мозг и позвоночник, вызывая паралич.
Как распространяется полиомиелит?
Полиомиелит распространяется при кашле или чихании или при контакте с калом (фекалиями) инфицированного человека (фекально-оральный путь). Он может распространяться:
- Не мыть руки после посещения туалета или прикосновения к какашкам (например, при смене подгузников).
- Употребление зараженной воды или попадание ее в рот.
- Употребление в пищу продуктов, которые контактировали с зараженной водой.
- Плавание в загрязненной воде. Вода может стать зараженной, если в ней купается человек, страдающий диареей.
- Кашель или чихание.
- Тесный контакт с больным полиомиелитом.
- Прикосновение к загрязненным поверхностям.
Заразен ли полиомиелит?
Да, полиомиелит очень заразен. Он легко передается от человека к человеку.
Он легко передается от человека к человеку.
Диагностика и тесты
Как диагностируется полиомиелит?
Медицинский работник диагностирует полиомиелит, проводя медицинский осмотр, анализируя образцы биологических жидкостей и спрашивая вас о ваших симптомах. Важно сообщить своему поставщику медицинских услуг, если вы недавно куда-либо путешествовали.
Ваш врач может взять образцы биологических жидкостей для выявления признаков полиомиелита или других инфекций, в том числе:
- Слюна (слюна) из вашего горла.
- Кал (стул).
- Кровь.
- Спинномозговая жидкость (жидкость вокруг головного и спинного мозга).
Поскольку симптомы полиомиелита очень похожи на симптомы гриппа, ваш врач может провести другие тесты, чтобы исключить более распространенные заболевания.
Управление и лечение
Как лечится полиомиелит?
Специфических лекарств для лечения полиомиелита не существует. Если у вас паралитический полиомиелит, вы получите физиотерапию. Если ваши дыхательные мышцы ослаблены или парализованы, вам понадобится искусственная вентиляция легких, аппарат, который помогает вам дышать.
Если ваши дыхательные мышцы ослаблены или парализованы, вам понадобится искусственная вентиляция легких, аппарат, который помогает вам дышать.
Вы можете улучшить свои симптомы, если:
- Пить жидкости (например, воду, сок и бульон).
- Использование согревающих компрессов при мышечных болях.
- Прием обезболивающих, таких как ибупрофен (Адвил®, Мотрин®).
- Выполнение физиотерапии и любых упражнений, рекомендованных вашим лечащим врачом.
- Побольше отдыхайте.
Есть ли лекарство от полиомиелита?
Нет, от полиомиелита нет лекарства. Нет никакого способа заставить его уйти быстрее или предотвратить паралич.
Профилактика
Как предотвратить полиомиелит?
Лучший способ предотвратить полиомиелит — сделать прививку. Прививку обычно делают в детстве. Если вы не были вакцинированы в детстве или не знаете, делали ли вы это, спросите своего поставщика медицинских услуг, следует ли вам сделать прививку.
Рекомендуемый график вакцинации против полиомиелита
Медицинские работники рекомендуют четыре прививки от полиомиелита в детстве:
- Первая прививка в возрасте 2 месяцев.
- Второй укол в возрасте 4 месяцев.
- Третий укол в возрасте от 6 до 18 месяцев.
- Бустерный выстрел в возрасте от 4 до 6 лет.
Если вы никогда не были привиты от полиомиелита и рекомендуется пройти вакцинацию во взрослом возрасте, вам сделают три прививки:
- Две дозы с интервалом в один-два месяца.
- Третья доза через 6-12 месяцев после второй.
Взрослые группы повышенного риска полиомиелита
Ваш поставщик медицинских услуг может порекомендовать вам получить бустерную дозу вакцины против полиомиелита (или пройти вакцинацию во взрослом возрасте, если вы никогда не были вакцинированы), если вы:
- Планируете поездку в некоторые районы мира, где все еще существует полиомиелит.
- Работа в лаборатории, где вы можете вступить в контакт с полиовирусом.

- Работа с пациентами, которые могут контактировать с полиовирусом.
Какие бывают вакцины против полиомиелита?
Существует два типа вакцин против полиомиелита: живая аттенуированная (пероральная) и неактивная. Неактивная вакцина используется в большинстве стран мира, включая Америку и Европу. Живая вакцина используется только в тех частях мира, где полиомиелит все еще встречается в природе.
Инактивированная вакцина против полиомиелита
Неактивная вакцина против полиомиелита (ИПВ) содержит вылеченный («убитый») полиовирус, поэтому он больше не может размножаться. Он имеет неактивную версию полиомиелита типов 1, 2 и 3. ИПВ вводится в виде серии прививок (инъекций). Вы не можете заболеть от неактивной вакцины или передать полиомиелит другим после ее получения.
Пероральная вакцина против полиомиелита (живая аттенуированная)
Пероральные вакцины против полиомиелита (ОПВ) используют ослабленный (аттенуированный) живой вирус, поэтому вы не должны заболеть.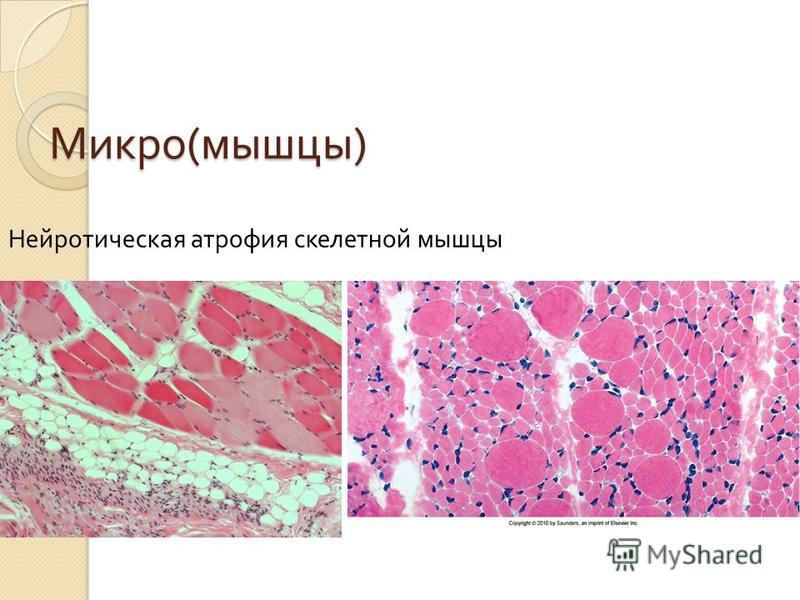 ОПВ может содержать один, два или все три типа вируса полиомиелита (моновалентные, двухвалентные или трехвалентные вакцины). Вы получаете вакцину в жидкости, которую вы проглатываете.
ОПВ может содержать один, два или все три типа вируса полиомиелита (моновалентные, двухвалентные или трехвалентные вакцины). Вы получаете вакцину в жидкости, которую вы проглатываете.
ОПВ вызывает иммунный ответ в кишечнике (иммунитет слизистых оболочек), где размножается полиовирус, поэтому она может обеспечить лучшую защиту, чем прививка. Он также попадает в ваши фекалии, поэтому защита от вакцины может распространяться на людей, с которыми вы находитесь в тесном контакте, даже если они не вакцинированы.
Несмотря на ослабление, существует небольшой риск (1 на 2,5 миллиона) заболеть ОПВ. В редких случаях ОПВ может изменяться (мутировать) и передаваться от человека к человеку, как естественный полиомиелит (полиовирус вакцинного происхождения). Это может произойти только в районах, где не так много людей вакцинированы.
ОПВ не используется в районах, где ликвидирован полиомиелит, что снижает риск заболевания от вакцины. Пероральная полиомиелитная вакцина не используется в США с 2000 года.
Что такое полиомиелит вакцинного происхождения?
Циркулирующий полиовирус вакцинного происхождения (цПВВП) представляет собой вариант полиовируса, который первоначально входил в состав пероральной полиовирусной вакцины. Со временем вирус может измениться (мутировать) из ослабленной версии и распространиться на непривитых людей.
Несмотря на то, что он происходит от ослабленной версии вируса, изменения заставляют вирус вести себя как естественный полиомиелит. Вакцинный полиомиелит может вызвать у вас заболевание. Наиболее распространенным цПВВП является полиовирус типа 2.
После ликвидации вируса в районе живые вакцины больше не используются. В конечном итоге это остановит риск заболевания вирусом вакцинного происхождения и со временем должно привести к исчезновению цПВВП. Ученые разрабатывают живые вакцины, которые с меньшей вероятностью изменятся и распространятся, например, nOPV2.
Полиовирусы вакцинного происхождения могут распространяться только там, где привито небольшое количество людей.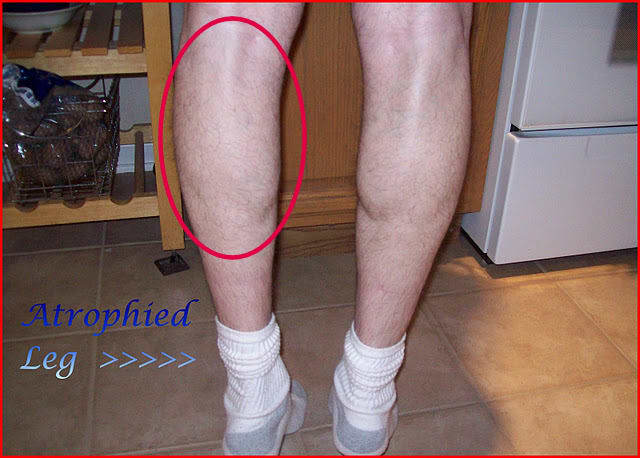 Вакцины против полиомиелита значительно снижают, но не устраняют полностью риск заражения. Они снижают риск того, что у вас разовьется тяжелое заболевание или смерть от резкого случая цПВВП. Если вы не вакцинированы и путешествуете в страну, где используется оральная вакцина против полиомиелита, вы можете заразиться цПВВП.
Вакцины против полиомиелита значительно снижают, но не устраняют полностью риск заражения. Они снижают риск того, что у вас разовьется тяжелое заболевание или смерть от резкого случая цПВВП. Если вы не вакцинированы и путешествуете в страну, где используется оральная вакцина против полиомиелита, вы можете заразиться цПВВП.
Если у вас иммунитет к одному типу полиовируса, можете ли вы заболеть полиомиелитом?
Да, если у вас иммунитет к одному типу полиовируса, вы защищены только от этого типа. Вы все еще можете заразиться полиомиелитом от одной из двух других версий вируса.
Перспективы/прогноз
Чего мне ожидать, если у меня полиомиелит?
Большинство случаев полиомиелита длятся от нескольких дней до недели, но нет никакого способа узнать, у кого разовьется паралитический полиомиелит, а у кого нет. Возможно, вы почувствуете себя лучше, а через несколько дней или недель появятся дополнительные симптомы.
Если вы перенесли полиомиелит в детстве, во взрослом возрасте у вас может развиться постполиомиелитный синдром.
Перспективы полиомиелита
Хотя лекарства от полиомиелита не существует, большинство людей выздоравливают без долговременных повреждений. Мышечная слабость или паралич могут быть постоянными.
Полиомиелит может вернуться?
Да, симптомы полиомиелита могут вернуться спустя годы в виде постполиомиелитного синдрома. Около 40% людей, ранее болевших полиомиелитом, снова вернутся с некоторыми симптомами.
Постполиомиелитный синдром
Постполиомиелитный синдром — это когда симптомы полиомиелита возвращаются спустя годы после того, как вы выздоровели от полиомиелита. Это может произойти через 15–40 лет после того, как вы впервые заболели полиомиелитом.
Постполиомиелитный синдром имеет тенденцию вызывать симптомы в мышцах, изначально пораженных полиомиелитом. Симптомы постполиомиелитного синдрома могут проявляться медленно, а затем ухудшаться. К ним относятся:
- Усталость.
- Мышечная слабость.
- Атрофия мышц (мышцы уменьшаются в размерах).

- Затрудненное дыхание или глотание.
- Искривление позвоночника (сколиоз).
- Боли в суставах, мышцах и костях.
Заразен ли постполиомиелитный синдром?
Постполиомиелитный синдром не заразен. Заразиться может только тот, кто уже переболел полиомиелитом.
Какова выживаемость при полиомиелите?
Большинство людей с непаралитическим полиомиелитом выживают. Из тех, у кого развивается паралитический полиомиелит, до 10% умирают от осложнений.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Свяжитесь со своим поставщиком медицинских услуг, если:
- Вы подверглись воздействию полиомиелита и у вас есть симптомы, особенно если вы не вакцинированы.
- У вас есть вопросы о вакцинации или вакцинации вашего ребенка.
Какие вопросы я должен задать своему врачу?
- Как я могу позаботиться о себе дома?
- Когда я должен связаться с вами?
- Какие симптомы должны побудить меня обратиться в больницу?
- Я заразен? На сколько долго?
- Могу ли я пойти на работу или в школу?
- Что я могу сделать, чтобы не заразить других людей?
- Когда мне станет лучше?
- Будут ли у меня долгосрочные проблемы?
Часто задаваемые вопросы
Как сегодня называют полиомиелит?
Несмотря на то, что мы знаем об этом уже более века, болезнь, вызываемая полиовирусом, до сих пор называется полиомиелитом. Вы также можете услышать, что это называется полиомиелитом.
Вы также можете услышать, что это называется полиомиелитом.
Как мы можем избавиться (искоренить) полиомиелит?
Лучший способ полностью избавиться от болезни или искоренить ее — вакцинация. Когда будет вакцинировано достаточное количество людей, вирусу не останется никого заражать, и он исчезнет. Если люди перестанут вакцинироваться до того, как болезнь будет полностью искоренена, она может вернуться, даже если в мире очень мало случаев заболевания.
Какова история полиомиелита в США?
Первые зарегистрированные эпидемии полиомиелита начались в конце 1800-х годов, но историки считают, что полиомиелит существовал задолго до этого. Вспышки полиомиелита в начале 1900-х годов парализовало и убило тысячи людей. Во время последней вспышки полиомиелита в 1952 году в США было парализовано более 21 000 человек, большинство из которых дети.
Широкое использование вакцин против полиомиелита, начавшееся в 1955 г., значительно снизило полиомиелитные инфекции, всего 62 случая в 1965 г. Последний случай природного полиомиелита в США был зарегистрирован в 1979 г. Полиомиелит был объявлен ликвидированным в США в 1994 г.
Последний случай природного полиомиелита в США был зарегистрирован в 1979 г. Полиомиелит был объявлен ликвидированным в США в 1994 г.
Случаи полиомиелита все еще время от времени регистрируются в США, обычно в результате международных поездок. Полиомиелит может вернуться в США, если уровень вакцинации упадет слишком низко.
Что такое железное легкое?
«Железные легкие» — это большая машина, которая использует давление, чтобы заставить ваши легкие дышать. Люди, чьи дыхательные мышцы были ослаблены или парализованы полиомиелитом, использовали их в начале и середине 1900-х годов. Хотя «железные легкие» были заменены более новыми дыхательными путями, небольшое число выживших после полиомиелита все еще используют их.
Записка из Кливлендской клиники
Вакцинация ликвидировала полиомиелит во многих частях мира, но мы все еще работаем над его полной ликвидацией. Пока полиомиелит все еще существует в любой части мира, он может вернуться и вызвать тяжелое заболевание у тех, кто не защищен вакцинацией. Лучший способ защитить себя и свое общество — сделать прививку.
Лучший способ защитить себя и свое общество — сделать прививку.
Мышечная атрофия: причины, симптомы и диагностика
Мышечная атрофия
Мышечная атрофия — это истощение мышц. Обычно это связано с недостатком физической активности.
Когда из-за болезни или травмы вам трудно или невозможно двигать рукой или ногой, отсутствие подвижности может привести к атрофии мышц. Со временем, без регулярных движений, ваша рука или нога могут начать казаться меньше, но не короче, чем та, которую вы можете двигать.
В некоторых случаях атрофию мышц можно остановить с помощью правильной диеты, физических упражнений или физиотерапии.
У вас может быть атрофия мышц, если:
- Одна из ваших рук или ног заметно меньше другой.
- Вы испытываете заметную слабость в одной конечности.
- Вы были физически неактивны в течение очень долгого времени.
Позвоните своему врачу, чтобы назначить полное медицинское обследование, если вы считаете, что у вас может быть атрофия мышц или если вы не можете нормально двигаться. У вас может быть недиагностированное заболевание, требующее лечения.
У вас может быть недиагностированное заболевание, требующее лечения.
Неиспользуемые мышцы могут ослабеть, если вы не будете активны. Но даже после того, как она началась, этот тип атрофии часто можно обратить вспять с помощью упражнений и улучшения питания.
Мышечная атрофия также может произойти, если вы прикованы к постели или не можете двигать определенными частями тела из-за состояния здоровья. У космонавтов, например, после нескольких дней пребывания в невесомости может произойти атрофия мышц.
Другие причины мышечной атрофии включают:
- отсутствие физической активности в течение длительного периода времени
- старение
- алкогольная миопатия, боль и слабость в мышцах из-за чрезмерного употребления алкоголя в течение длительного периода времени
- ожоги
- травмы, такие как разрыв ротаторной манжеты плеча или переломы костей
- недоедание
- травмы спинного мозга или периферических нервов
- инсульт
- длительная терапия кортикостероидами
Некоторые заболевания могут привести к истощению или истощению мышц затрудняют движения, что приводит к атрофии мышц.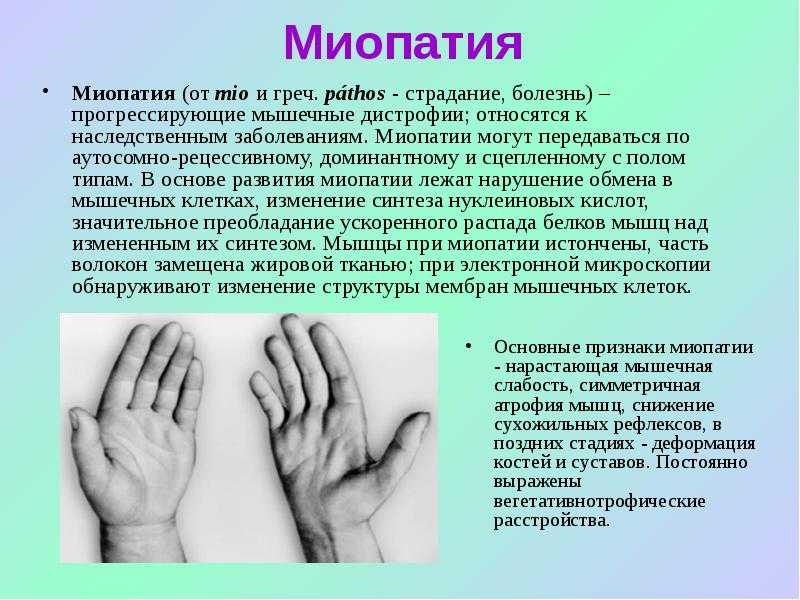 К ним относятся:
К ним относятся:
- боковой амиотрофический склероз (БАС) , также известный как болезнь Лу Герига, поражает нервные клетки, которые контролируют произвольное движение мышц
- дерматомиозит , вызывает мышечную слабость и кожную сыпь
- синдром Гийена-Барре , аутоиммунное заболевание, которое приводит к воспалению нервов и мышечной слабости нервов
- мышечная дистрофия , наследственное заболевание, вызывающее мышечную слабость
- невропатия , повреждение нерва или группы нервов, приводящее к потере чувствительности или функции
- Остеоартрит , вызывает снижение движения в суставах
- Полиос , вирусное заболевание, влияющее на мышечную ткань, которое может привести к параличу
- ARELYSITE , инфлямное заболевание AREMUMMERIMERIMIMERIMLIST AREMUMIMLIMLIMLIMILIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMLIMIMLIST.
- спинальная мышечная атрофия , наследственное заболевание, вызывающее истощение мышц рук и ног
 поражение суставов
поражение суставовЕсли мышечная атрофия вызвана другим заболеванием, вам может потребоваться пройти обследование для диагностики этого состояния.
Ваш врач запросит полную историю болезни. Скорее всего, вас попросят:
- рассказать им о старых или недавних травмах и ранее диагностированных заболеваниях
- перечислить рецепты, безрецептурные лекарства и добавки, которые вы принимаете
- дать подробное описание ваших симптомов
Ваш врач может также назначить анализы, чтобы помочь в диагностике и исключить определенные заболевания. Эти тесты могут включать:
- анализы крови
- рентген
- магнитно-резонансная томография (МРТ)
- компьютерная томография (КТ)
- исследования нервной проводимости
- биопсия мышц или нервов
- электромиография (ЭМГ) Ваш врач, к которому вы можете обратиться
- упражнения
- физиотерапия
- ультразвуковая терапия
- хирургия
- диетические изменения
3 специалиста в зависимости от результатов этих анализов.

Лечение будет зависеть от вашего диагноза и степени потери мышечной массы. Любые основные медицинские условия должны быть рассмотрены. Общие методы лечения мышечной атрофии включают:
Рекомендуемые упражнения могут включать упражнения в воде, чтобы облегчить движение.
Физиотерапевты могут научить вас правильным упражнениям. Они также могут двигать руками и ногами, если вам трудно двигаться.
Ультразвуковая терапия — это неинвазивная процедура, в которой используются звуковые волны для облегчения заживления.
Если ваши сухожилия, связки, кожа или мышцы слишком туго натянуты и мешают вам двигаться, может потребоваться хирургическое вмешательство. Это состояние называется контрактурной деформацией.
Хирургия может исправить контрактурную деформацию, если мышечная атрофия вызвана недоеданием. Он также может исправить ваше состояние, если разрыв сухожилия вызвал атрофию мышц.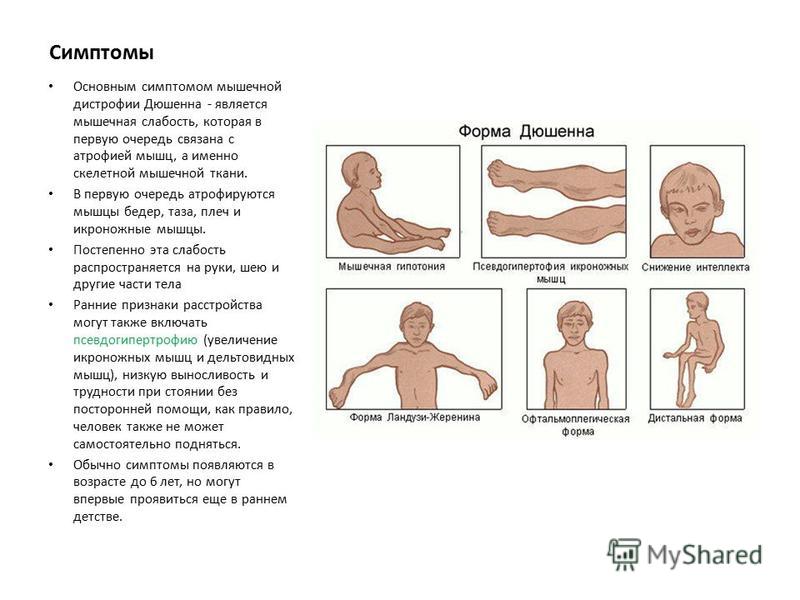

 Недостаток кровоснабжения – основная причина дегенерации тканей или тендопатии. К другой возможной причине развития дегенерации многие врачи относят и генетическую предрасположенность.
Недостаток кровоснабжения – основная причина дегенерации тканей или тендопатии. К другой возможной причине развития дегенерации многие врачи относят и генетическую предрасположенность.

 Он может парализовать мышцы, которые позволяют вам дышать, говорить, глотать и двигать конечностями. В зависимости от того, какие части вашего тела поражены, это называется спинальным полиомиелитом или бульбарным полиомиелитом. Спинной и бульбарный полиомиелит могут проявляться вместе (бульбоспинальный полиомиелит). Менее 1% людей с полиомиелитом заболевают паралитическим полиомиелитом.
Он может парализовать мышцы, которые позволяют вам дышать, говорить, глотать и двигать конечностями. В зависимости от того, какие части вашего тела поражены, это называется спинальным полиомиелитом или бульбарным полиомиелитом. Спинной и бульбарный полиомиелит могут проявляться вместе (бульбоспинальный полиомиелит). Менее 1% людей с полиомиелитом заболевают паралитическим полиомиелитом.