106 ударов в минуту пульс: Чем опасен высокий пульс и как снизить его в домашних условиях?
Подробнее о кардиозонах Welltory | Справочный центр Welltory
Иногда кардиозоны Welltory отличаются от тех, что показывают умные часы и другие приложения. Пользователи видят такую картину:
Слева — приложение Zones, которое определило первые восемь минут в кардиозону разминки, а оставшиеся 37 — в зону жиросжигания.
Справа — Welltory, которое засчитало почти всю тренировку как кардио. При этом пульс в обоих приложениях один и тот же. Непонятно, каким данным верить, и как они считаются.
Далее мы докажем, почему наши показатели — самые точные.
Подробнее:
Почему нашим показателям можно доверять?
С чего мы взяли, что наши расчеты правильные?
Что думают спортсмены о разнице кардиозон?
Можно поподробнее о том, как Welltory рассчитывает зоны?
А как считают Polar, Garmin и другие?
Почему нашим показателям можно доверять?
Welltory учитывает и анализирует не только максимальный пульс, но и возраст, и пульс в покое. Сначала мы вычисляем предполагаемый максимальный пульс на основе возраста по формуле 208 – 0,7 * возраст. Эффективность этой формулы доказана при метаанализе 350 исследований, где участвовали 18 000 человек. Затем мы сравниваем результат расчетов с вашим максимальным пульсом за последний год и берем наибольшее значение из них.
Сначала мы вычисляем предполагаемый максимальный пульс на основе возраста по формуле 208 – 0,7 * возраст. Эффективность этой формулы доказана при метаанализе 350 исследований, где участвовали 18 000 человек. Затем мы сравниваем результат расчетов с вашим максимальным пульсом за последний год и берем наибольшее значение из них.
Потом мы определяем пульс в покое по вашим данным за последнюю неделю, а после — рассчитываем границы каждой кардиозоны по формуле:
((208 – 0,7 * возраст) – пульс в покое) * 0,5 + пульс в покое,
где 0,5 — коэффициент зоны (50% от максимальной ЧСС)
Многие модели умных часов рассчитывают максимальный пульс только по формуле Хаскеля-Фокса:
Максимальный пульс = 220 – возраст,
а потом просто умножают результат на коэффициент зоны — 0,6 для 60% интенсивности, 0,7 — для 70% и так далее. Без учета пульса в покое.
Вот, например, скриншот с сайта Polar — в калькуляторе на их сайте можно проверить, что они используют именно формулу Хаскеля-Фокса:
Приложение Zones из примера в начале текста тоже не учитывает пульс в покое при расчете зон:
С чего мы взяли, что наши расчеты правильные?Мы изучили материалы по теме и выяснили, что считать только по формуле Хаскеля-Фокса — сомнительная идея, поскольку расчет будет неточным, а границы зон — заниженными или завышенными.
По данным метаанализа, эта формула недооценивает максимальный пульс у людей старшего возраста, переоценивает его у молодых и работает только для людей 40 лет.
Ученые из Иллинойсского университета в Чикаго протестировали 4796 человек и доказали, что одна лишь формула Хаскеля-Фокса (ниже — age-predicted maximal heart rate (APMHR)) не годится для расчета пульса при физических нагрузках из-за высокого уровня погрешности:
Важность значения пульса в покое подчеркивают и авторы статьи Международного журнала медицинских исследований и здоровья (IJMRHS). Они искали корреляции между максимальным пульсом и пульсом в покое у «обычных» людей, спортсменов и людей с диабетом второго типа и заметили, что тренировки влияют на пульс в покое. Поэтому его важно учитывать и адаптировать индивидуально:
Отсюда вывод: без адаптации под возраст человека и без учета пульса в покое формулы для расчета кардиозон бесполезны.
Формула Карвонена, которую использует Welltory, учитывает пульс в покое, поэтому результаты получаются точнее. Практикующие врачи и ученые подтверждают, что эта формула подходит для расчета интенсивности нагрузок:
Практикующие врачи и ученые подтверждают, что эта формула подходит для расчета интенсивности нагрузок:
Они подтверждают на практике, что кардиозоны во многих умных устройствах посчитаны неправильно.
К примеру, 43-летняя участница марафонов хотела поработать над аэробной выносливостью — «прокачать» легкие и сердечно-сосудистую систему, чтобы бежать быстрее и дольше.
Она изучила вопрос и купила часы Polar Beat и Garmin. Часы определили, что ее интервал низкой аэробной зоны равен 108–125 ударов в минуту.
Спустя два месяца она поняла, что в пределах этого интервала она может только быстро ходить или бежать с черепашьей скоростью «миля за 12–13 минут».
Такие тренировки заставляли бегунью страдать, поскольку пульс в зоне слишком низок для спортивного человека. Кроме того, два месяца тренировок в неправильной зоне ухудшили ее результаты и «заморозили» прогресс — теперь ей трудно бегать в быстром темпе.
Об этой проблеме она написала на форуме Reddit:
Мы не знаем пульс в покое бегуньи и ее максимальный пульс за год, но можем рассчитать интервал по формулам.
Тогда нижняя граница второй зоны будет равна:
(208 – 43*0,7 – 55)*0,6 + 55 = 128 ударов в минуту, а верхняя
(208 – 43*0,7 – 55)*0,75 + 55 = 147 ударов в минуту, что на порядок выше, чем 108–125 ударов в минуту у Polar и Garmin.
Если бы у бегуньи было приложение Welltory, ей не пришлось бы самой считать зоны, терять прогресс и волноваться о перетренированности — мы бы позаботились об этом за нее.
Мучиться из-за слишком медленного темпа бега ей бы тоже не пришлось, поскольку наши интервалы выше, значит, темп бега был бы выше и комфортнее.
Можно поподробнее о том, как Welltory рассчитывает зоны?Конечно. Берем ваш возраст, пульс в покое и находим интервалы кардиозон за пять шагов.
*(Напомним, что расчет кардиозон не зависит от пола — только от тренированности и возраста. )
)
1. Берем ваш максимальный пульс за год и сравниваем его с расчетом по формуле*:
Максимальный пульс = 208 – 0,7 * возраст
*Если ваш максимальный пульс за год больше или равен пульсу, который мы рассчитали по формуле, то максимальный пульс будет равен фактическому максимальному пульсу за год.
Если ваш максимальный пульс за год меньше пульса, который мы рассчитали по формуле, то максимальный пульс будет равен пульсу из формулы.
2. Определяем пульс в покое:
Если вы носите фитнес-трекер и отслеживаете сон, мы определяем пульс в покое по данным о вашем сне за сегодня.
Если данных из фитнес-трекера за сегодня недостаточно для вычисления пульса в покое, наш алгоритм рассчитает его на основе исторических данных о пульсе.
Если данных о пульсе нет — алгоритм определяет пульс в покое на основе вашего пола и индекса массы тела.
Если нет никаких данных, берется значение пульса в покое по умолчанию — 55 ударов в минуту.

3. Рассчитываем нижнюю границу базовой кардиозоны:
ЧСС = (Максимальный пульс – пульс в покое) * 0,4 + пульс в покое, где 0,4 — интервал 40% от максимальной ЧСС
И верхнюю границу базовой кардиозоны по формуле:
ЧСС = (Максимальный пульс – пульс в покое) * 0,5 + пульс в покое
4. Находим ЧСС для зоны жиросжигания по формуле выше, увеличивая интервал от максимальной ЧСС.
Так, для нижней границы зоны жиросжигания берем формулу
ЧСС = (Максимальный пульс – пульс в покое) * 0,5 + пульс в покое
Для верхней — ЧСС = (Максимальный пульс – пульс в покое) * 0,6 + пульс в покое
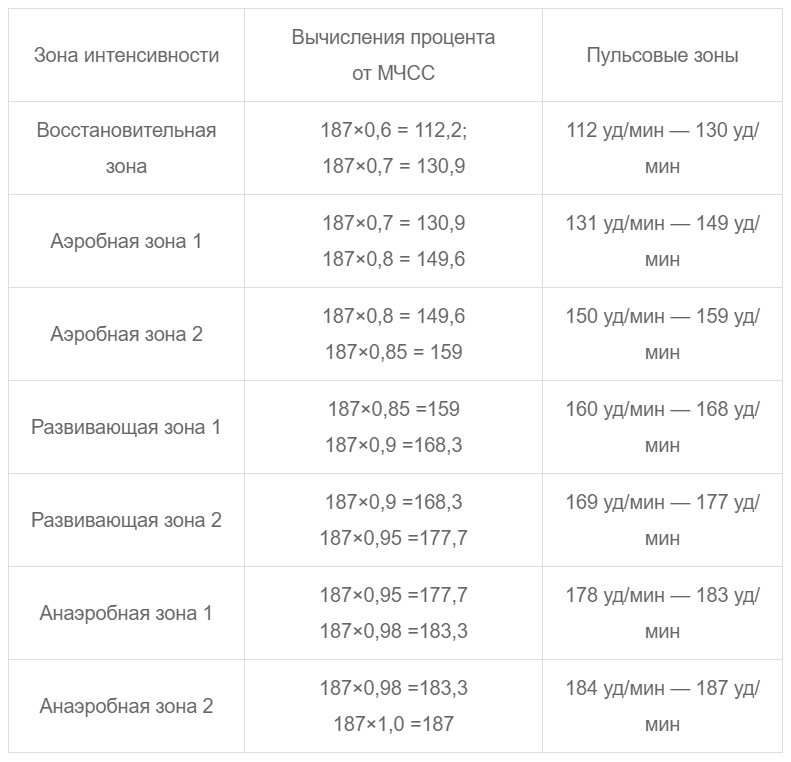
5. Высчитываем интервалы других зон по той же формуле с коэффициентами 0,75 и 0,85.
В результате для 30-летнего мужчины с известным максимальным пульсом 190 и пульсом в покое 50 ударов в минуту интервалы будут такими:
В базовой зоне: 106–120 ударов в минуту
В жиросжигающей: 120–134
В кардио: 134–155
В максимальной: 155–169
И в максимальной «на пределе»: 169–190 ударов в минуту *
* Важно помнить, что каждый организм индивидуален. Если вы чувствуете себя некомфортно во время тренировки или вас что-то беспокоит, рекомендуем проконсультироваться с врачом.
Если вы чувствуете себя некомфортно во время тренировки или вас что-то беспокоит, рекомендуем проконсультироваться с врачом.
Чтобы эффективность ваших тренировок всегда была высокой, мы объединили две последние зоны в одну. Нижняя граница этой зоны находится на уровне 80% интенсивности — на анаэробном пороге.
Анаэробный порог — уровень интенсивности, который вы можете выдерживать долго без накопления лактата в крови. Если пересекать анаэробный порог слишком часто, анаэробный метаболизм повышается, в крови накапливается лактат, мышцы твердеют, и эффективность тренировки резко уменьшается. Именно поэтому исследователи советуют тренироваться не в самой предельной зоне, а на ее нижней границе с интенсивностью 80–85%.
Кроме того, постоянные тренировки с интенсивностью 90% и выше чреваты серьезными последствиями.
Во-первых, высокий уровень «закисления» пагубно влияет на ферментацию внутри мышечных волокон. Ферменты, которые отвечают за анаэробный метаболизм, получают слишком большую нагрузку, что снижает анаэробную выносливость. В итоге тренировка не делает нас сильнее, а только истощает силы организма.
В итоге тренировка не делает нас сильнее, а только истощает силы организма.
Во-вторых, научно доказано, что слишком интенсивные нагрузки увеличивают риск внезапной остановки сердца и болезней, связанных с нарушениями сердечного ритма.
К примеру, 46-летний велосипедист и кардиоэлектрофизиолог Джон Мандрола ощутил на себе последствия слишком интенсивных тренировок. Джон был частым гостем зоны «на пределе» и в итоге вместо медалей получил диагноз мерцательная аритмия, хотя и тренировался под присмотром коллег-врачей.
В-третьих, тренировки в предельной зоне могут ослабить иммунитет, поскольку вызывают физиологический ответ организма — повышение уровня гормонов стресса вроде кортизола. Гормоны стресса снижают активность T- и NK-клеток, которые отвечают за борьбу с бактериями и вирусами. В итоге организму становится сложнее вырабатывать антитела и бороться с микробами, и мы чаще болеем.
Если вам все же необходимо проверить организм на прочность, держите пульс в районе анаэробного порога. И помните, что даже профессиональные спортсмены не задерживаются в «предельной» зоне дольше трех минут и тренируются под присмотром врачей.
И помните, что даже профессиональные спортсмены не задерживаются в «предельной» зоне дольше трех минут и тренируются под присмотром врачей.
Некоторые устройства Garmin, например, Instinct 2 Series, позволяют кастомизировать расчет кардиозон: пользователь может вручную указать максимальный пульс и пульс в покое, настроить отображение кардиозон на основе максимального пульса, резерва ЧСС или анаэробного порога. Важно отметить, что при самостоятельном заполнении значений пульса в покое и максимального пульса легко допустить ошибку. Результаты будут более точными, если эти показатели рассчитываются автоматически на основе данных пользователя.
Polar же расчитывает кардиозоны только на основе максимального пульса — формула вкупе с коэффициентом зоны выглядит так:
Максимальный пульс * интервал от максимальной ЧСС
Если по этой формуле рассчитать интервал второй зоны (60–70% от максимальной ЧСС) для 30-летнего мужчины с пульсом в покое 50 ударов в минуту и неизвестным максимальным пульсом, получится вот что:
Нижняя граница = (220 – 30)*0,6 = 114
Верхняя граница = (220 – 30)*0,7 = 133
Интервал аэробной зоны = 114–133 ударов в минуту
Посчитаем то же самое по формуле, которую использует Welltory:
Нижняя граница = ((208 – 30*0,7) – 50)*0,6 + 50 = 132
Верхняя граница = ((208 – 30*0,7) – 50)*0,75 + 50 = 153
Интервал аэробной зоны (кардио) = 132–153 ударов в минуту
Получается большое различие в интервалах зон:
114–133 ударов в минуту у Polar против 132–153 у Welltory.
Для спортсменов цена таких просчетов велика — ошибочные границы не позволят удерживать пульс в нужной зоне, эффективность тренировки снизится, и прогресса не будет — как в примере с бегуньей.
Чтобы этого избежать, следите за кардиозонами в Welltory. Мы будем рассчитывать для вас кардиозоны, заточенные под текущее состояние организма, и ежедневно адаптировать их под изменяющийся пульс в покое. А фитнес-трекеры пусть мониторят другие параметры — пульс, давление и дыхательные циклы.
Аритмия сердца лечение и профилактика
Рекомендуемое лечение: Кардиалгин капли ЭДАС-106 (гранулы ЭДАС-906)
Содержание
- Причины возникновения аритмии
- Основные виды аритмии сердца
- Лечение аритмии
Под аритмией принято понимать нарушение частоты и порядка следования сердечных сокращений. Сердце человека – циркуляционный насос, который должен прокачивать кровь (а это вязкая жидкость!) по сети кровеносных сосудов общей протяженностью свыше ста тысяч километров.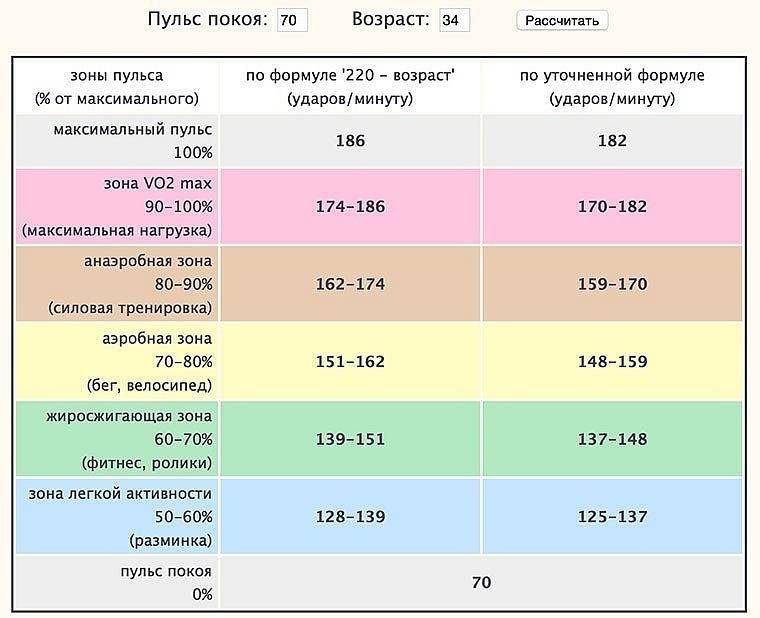 При этом работой в правильном ритме оно обеспечивает продвижение эритроцитов (красные кровяные клетки) по капиллярам в строго определенном порядке. Это необходимо для полноценной отдачи кислорода и питательных веществ клеткам и тканям организма наряду с отведением углекислого газа и «отработанных» продуктов жизнедеятельности от каждой клетки. Сердце имеет сложное четырехкамерное устройство и систему клапанов для входа/выхода крови в каждый из его отделов.
При этом работой в правильном ритме оно обеспечивает продвижение эритроцитов (красные кровяные клетки) по капиллярам в строго определенном порядке. Это необходимо для полноценной отдачи кислорода и питательных веществ клеткам и тканям организма наряду с отведением углекислого газа и «отработанных» продуктов жизнедеятельности от каждой клетки. Сердце имеет сложное четырехкамерное устройство и систему клапанов для входа/выхода крови в каждый из его отделов.
При каждом сердечном сокращении, которое производит своеобразный гидравлический удар, необходимый для продвижения крови по сосудам, на ЭКГ можно увидеть множество импульсов, отражающих ритм сердечных сокращений. В норме они имеют определенное расположение и синусоидальную форму. При аритмии на кардиограмме заметны изменения частоты следования и формы этих импульсов.
Причины возникновения аритмии
Видов аритмии очень много. Связано это с тем, что сердце сильно отличается от обычного механического насоса и является многоуровневой биологической системой. Есть определенные особенности, связанные с наличием в сердце человека четырех камер – двух желудочков и двух предсердий, работа которых должна происходить в строго заданном ритме. Это обеспечивается регулировкой открытия и смыкания клапанов сердца и сокращения миокарда в автоматическом режиме. Сердечный ритм задается проводящей системой сердечной мышцы в зависимости от сигнальных импульсов, поступающих от центральной и периферической нервной системы организма.
Частота и интенсивность сердечных сокращений зависят от физической нагрузки, концентрации кислорода в воздухе, температуры окружающей среды, стрессовой обстановки, наличия кровопотерь и множества других экзо- и эндогенных факторов.
Основные причины возникновения аритмии:
- Нарушения ритма работы сердца, связанные с болезненными изменениями – последствия ИБС, пролапс митрального клапана, кардионевроз и т.п.;
- Прямое и побочное воздействие лекарственных препаратов, в том числе и предназначенных для лечения аритмии при их неправильном приеме или передозировке;
- Изменение баланса электролитов в организме, приводящее к патологическим изменениям клеток миокарда, что влечет за собой рост или падение силы электрических импульсов, проходящих через сердечную мышцу и задающих ритм работы сердца;
- Воздействие алкоголя, никотина, наркотиков и прочих отравляющих веществ.

Причиной физиологической аритмии может быть возраст – нестабильное поведение ритма отмечается у пожилых пациентов и у детей до окончания периода формирования миокарда и проводящей системы сердца.
Основные виды аритмии сердца
Аритмиями называются изменения частоты и периодичности сердечных сокращений, которые подразделяются на несколько видов. В зависимости от того, в каком отделе сердца возникают нарушения ритма, аритмии делят на синусовые, предсердные и желудочковые. Другим критерием классификации аритмий является частота сердечных сокращений.
Тахикардия – частота сердечных сокращений более 80 ударов в минуту. Частота сердечных сокращений может увеличиваться при физической или эмоциональной нагрузке (это нормальная реакция здорового сердца). Повышение температуры тела также вызывает физиологическую тахикардию – увеличение температуры тела на 1 градус приводит к увеличению частоты сердечных сокращений на 10 ударов. Тахикардия может быть признаком очень многих болезней, но может быть и вариантом нормы.
Тахикардия может быть признаком очень многих болезней, но может быть и вариантом нормы.
Состояние, при котором частота пульса меньше 60 ударов в минуту, называется брадикардией. Брадикардия также может быть у абсолютно здоровых людей. Она, как правило, отмечается у спортсменов. Умеренная брадикардия создает благоприятные условия для кровоснабжения мышцы сердца, поскольку кровь к ней может поступить только тогда, когда она находится в состоянии расслабления (т.е. между сокращениями). От брадикардии следует отличать брадисфигмию — редкий пульс при нормальной частоте сердечных сокращений. Брадисфигмия отмечается, когда сокращения сердца не порождают ощущаемых пульсовых волн.
Выделяют также так называемые пароксизмальные нарушения ритма (пароксизм — приступ, внезапно возникшее состояние). У внешне здорового человека вдруг появляется крайне частое сердцебиение до 150-200 ударов в минуту — ритмичное или неритмичное (экстра- и асистолии).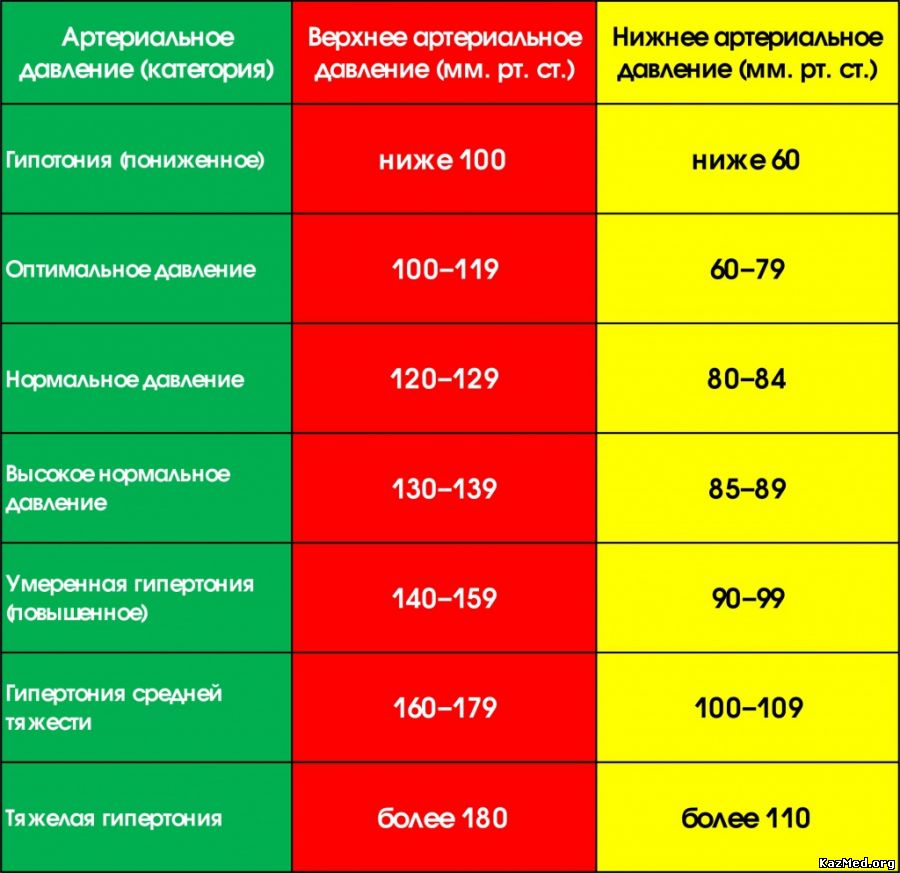 Состояние человека при этом может варьировать от слабости и общего недомогания до быстрой потери сознания. Приступ сердцебиения может закончиться так же внезапно, как и начался, но некоторые пароксизмы требуют неотложной медицинской помощи. Самыми опасными из пароксизмальных аритмий являются трепетания и мерцания. Это сбои не только по частоте сердечных сокращений, но и в их порядке. В такой ситуации больного необходимо как можно скорее доставить в больницу.
Состояние человека при этом может варьировать от слабости и общего недомогания до быстрой потери сознания. Приступ сердцебиения может закончиться так же внезапно, как и начался, но некоторые пароксизмы требуют неотложной медицинской помощи. Самыми опасными из пароксизмальных аритмий являются трепетания и мерцания. Это сбои не только по частоте сердечных сокращений, но и в их порядке. В такой ситуации больного необходимо как можно скорее доставить в больницу.
Лечение аритмии
Способ лечения аритмии для каждого больного должен выбираться специалистом с учетом причины, вида и степени аритмии после всех необходимых исследований.
Аритмия может быть самостоятельным заболеванием, а может — симптомом другой болезни. Некоторые аритмии могут пройти сами собой, но если аритмия сохраняется несколько часов или возникли осложнения, нужно немедленно обращаться за медицинской помощью. Впрочем, даже если аритмия исчезла сама собой, не следует откладывать визит к врачу.
Впрочем, даже если аритмия исчезла сама собой, не следует откладывать визит к врачу.
Если аритмия развивается как симптом другого заболевания, она может пройти после устранения основной болезни, послужившей ее причиной, хотя иногда требуется дополнительное назначение антиаритмических препаратов. Когда аритмия является самостоятельным заболеванием, лекарства, нормализующие ритм, становятся основным способом лечения. Если аритмия является постоянным симптомом и не может быть вылечена лекарственным путем, то человеку вживляют кардиостимулятор — искусственный водитель ритма. Для аритмий, связанных с анатомическими аномалиями проводящей системы, существуют хирургические способы лечения.
Если вы страдаете приступами аритмиями, то следует позаботиться о том, чтобы по возможности предупредить их. Для профилактики и лечения аритмий, кроме обычных антиаритмических препаратов, рекомендуется гомеопатический лекарственный комплекс Кардиалгин ЭДАС-106 (гранулы ЭДАС-906). Людям, страдающим аритмиями, во время солнечной активности и магнитных бурь нужно всегда иметь при себе это средство.
Людям, страдающим аритмиями, во время солнечной активности и магнитных бурь нужно всегда иметь при себе это средство.
Гомеопатическая терапия аритмии позволяет свести риски к минимуму, так как активные вещества, входящие в состав гомеопатических лекарственных средств, обеспечивают организму условия полноценного снабжения сердечной мышцы кислородом, питательными и минеральными веществами. Они способствуют снятию избыточной нагрузки на сердце путем стабилизации артериального давления и регулировки частоты сердечных сокращений.
Рекомендуемое лечение: Кардиалгин капли ЭДАС-106 (гранулы ЭДАС-906)
Типы, причины, симптомы и факторы риска
Блокада сердца, атриовентрикулярного пучка или блокада ножки пучка Гиса влияет на электрическую систему сердца. Он отличается от ишемической болезни сердца, которая поражает кровеносные сосуды сердца.
При блокаде сердца сердце бьется нерегулярно и медленнее, чем обычно, с потенциальной остановкой до 20 секунд за раз.
Это связано с задержкой, обструкцией или нарушением пути, по которому проходят электрические импульсы, заставляющие сердце биться. Это может быть результатом травмы или повреждения сердечной мышцы или сердечных клапанов.
Сама по себе блокада сердца обычно не требует непосредственного лечения, но требует лечения сопутствующих заболеваний.
Поделиться на Pinterest Блокировка сердца прерывает электрические импульсы в сердце.Здоровое человеческое сердце бьется примерно от 60 до 100 раз в минуту. Сердцебиение — это одно сокращение сердечной мышцы, которое толкает кровь по всему телу.
В норме каждое сокращение сердечной мышцы контролируется электрическими сигналами, которые проходят от предсердий или верхних камер сердца к желудочкам или нижним камерам.
Частичная блокада сердца происходит, когда электрические импульсы задерживаются или прекращаются, что препятствует регулярному сокращению сердца.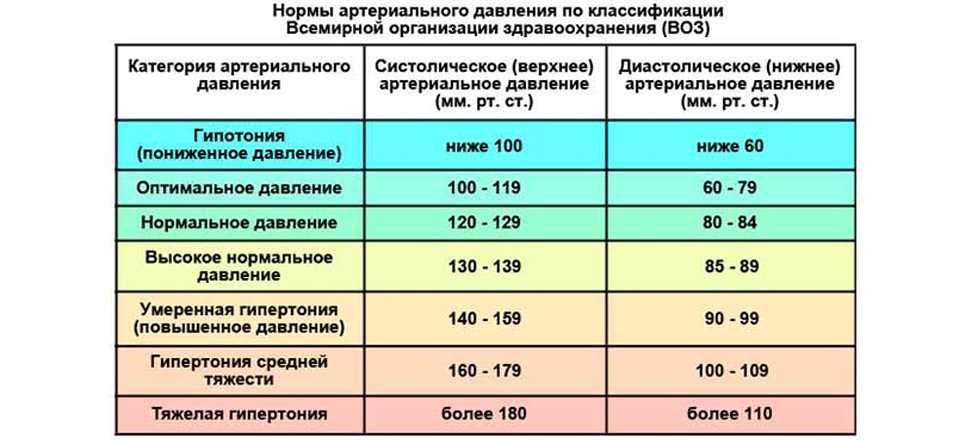
Полная блокада сердца — это полное прекращение подачи электрических сигналов. Сердцебиение упадет примерно до 40 ударов в минуту.
Даже изменения импульсов, длящиеся доли секунды, могут вызвать блокаду сердца.
Иногда блокада сердца мешает сердцу правильно перекачивать кровь по системе кровообращения, поэтому мышцы и органы, включая мозг, не получают достаточного количества кислорода для нормального функционирования.
Блокада сердца обычно вызывает головокружение, обмороки и учащенное сердцебиение. В зависимости от тяжести блокады сердца это может быть опасно. Например, блокада сердца третьей степени может ухудшить существовавшие ранее состояния, такие как сердечная недостаточность. Это может вызвать потерю сознания и даже внезапную остановку сердца. Также может быть боль в груди.
Ишемическая болезнь сердца, с другой стороны, возникает, когда воскообразное вещество, называемое бляшкой, накапливается в коронарных артериях. Это может вызвать боль в груди, известную как стенокардия, или сердечный приступ, также называемый инфарктом миокарда (ИМ).
Блокады сердца бывают трех типов.
Блокада сердца первой степени связана с незначительными нарушениями сердечного ритма, такими как пропуски ударов. Это наименее серьезный тип блокады сердца, и обычно он не требует лечения.
Блокада сердца второй степени возникает, когда некоторые электрические сигналы никогда не достигают сердца, что приводит к выпадению или пропуску сокращений. Пациент может чувствовать головокружение, и ему может понадобиться кардиостимулятор. Желудочек может не сокращаться, так как предсердный импульс не достиг желудочков.
Блокада сердца третьей степени или полная блокада сердца — это когда электрические сигналы не проходят между верхней и нижней камерами сердца. Чаще встречается у пациентов с сердечно-сосудистыми заболеваниями. Без кардиостимулятора существует серьезный риск сердечного приступа.
В здоровом сердце электрические импульсы, проходящие внутри сердечной мышцы, заставляют его сокращаться или биться. Импульсы проходят по пути от верхних камер сердца через атриовентрикулярный (АВ) узел к нижним камерам.
Импульсы проходят по пути от верхних камер сердца через атриовентрикулярный (АВ) узел к нижним камерам.
Вдоль этого пути находится скопление сердечных волокон. Их называют пучком Гиса, «блоком ножки пучка Гиса» или «АВ пучком». Этот пучок делится на две ветви, правую и левую. Пучки проводят электрические импульсы к желудочкам сердца. Каждый желудочек имеет ответвление.
Повреждение одной из ветвей пучка Гиса может вызвать нескоординированные сокращения желудочков, что может привести к нарушению сердечного ритма.
Блокада сигнала на правой стороне сердца обычно не является серьезной, но блокировка на левой стороне может указывать на более высокий риск ишемической болезни сердца или какой-либо другой проблемы с сердцем.
Если у человека блокада сердца, он может испытывать:
- замедленное или нерегулярное сердцебиение или сердцебиение
- одышку
- головокружение и обмороки
- боль или дискомфорт в груди недостаточному перекачиванию крови по телу
Люди с блокадой сердца могут выглядеть здоровыми, но у них могут быть проблемы с сердцем.
Наиболее распространенной причиной блокады сердца является рубцевание сердечной ткани с возрастом. Некоторые люди рождаются с блокадой сердца, но пожилые люди с сердечными заболеваниями или курильщиками в анамнезе подвергаются наибольшему риску.
Следующие состояния повышают риск:
- кардиомиопатия
- коронарный тромбоз
- миокардит или воспаление сердечной мышцы
- эндокардит или воспаление сердечных клапанов атака.
Острая или внезапная блокада сердца также может возникнуть после сердечного приступа или операции на сердце. Это также может произойти как осложнение болезни Лайма.
Врач обсудит симптомы с пациентом и прослушает его сердце. В зависимости от возраста и истории болезни врач может заподозрить заболевание сердца и направить пациента к кардиологу или кардиологу.
Поделиться на PinterestAn Тесты ЭКГ на нерегулярное сердцебиение.
Существует ряд диагностических тестов на блокаду сердца.
Электрокардиограмма (ЭКГ) является наиболее распространенным тестом. Регистрирует сердечную деятельность. Зонды, помещенные на кожу грудной клетки, показывают электрические импульсы, проходящие через сердце, в виде волновых узоров.
Регистрирует сердечную деятельность. Зонды, помещенные на кожу грудной клетки, показывают электрические импульсы, проходящие через сердце, в виде волновых узоров.
Аномалии зубцов могут указывать на блокаду сердца. ЭКГ также может показать, поражена ли левая или правая ветвь.
Лента Холтера представляет собой портативное устройство, записывающее все сердечные сокращения пациента. Пациент носит его под одеждой, и он записывает информацию об электрической активности сердца, пока человек занимается своей обычной деятельностью в течение 1-2 дней.
При появлении симптомов пациент нажимает кнопку. Это создает запись сердечных ритмов, присутствующих в данный момент.
Эхокардиограмма — это ультразвуковое сканирование, которое позволяет врачу увидеть сердечные мышцы и клапаны.
В электрофизиологическом тесте используются крошечные электрические импульсы для определения причины аномального ритма и того, в какой части сердца он находится.
При тесте с наклонным столом пациент лежит на кровати, которая меняет положение. Это может спровоцировать аритмию или нарушение сердечного ритма.
Это может спровоцировать аритмию или нарушение сердечного ритма.
Специального лечения блокады сердца не существует. Большинство людей с блокадой ножки пучка Гиса не имеют симптомов и не нуждаются в лечении. Тем не менее, любые основные причины, такие как гипертония, нуждаются в лечении.
Поделиться на PinterestПациентам с блокадой сердца второй или третьей степени может потребоваться кардиостимулятор.
Если у человека с блокадой левой ножки пучка Гиса случился сердечный приступ, может быть назначена реперфузионная терапия для восстановления кровотока через заблокированные артерии.
Это можно сделать с помощью агента, препятствующего свертыванию крови, такого как стрептокиназа, для растворения тромбов и увеличения притока крови к сердцу. Однако антикоагулянты повышают риск кровотечения.
Искусственный кардиостимулятор, небольшое устройство с батарейным питанием, может быть имплантирован под кожу пациенту с обмороками в анамнезе. Его помещают рядом с ключицей во время хирургической операции, которая длится от 1 до 2 часов под местной анестезией.
Многие кардиостимуляторы можно настроить на подачу электрического импульса только при необходимости. Некоторые могут почувствовать, если сердце перестает биться, и произвести электрический импульс, чтобы возобновить его. Батарея может прослужить много лет.
На кардиостимуляторы не влияют сотовые телефоны, персональные стереосистемы или бытовые приборы, но человеку с кардиостимулятором не следует проходить магнитно-резонансную томографию (МРТ).
Люди с блокадой левой ножки пучка Гиса имеют более высокий риск осложнений, чем люди с правосторонней блокадой.
Возможные осложнения включают:
- аритмию или нерегулярное сердцебиение
- брадикардию или низкую частоту сердечных сокращений
- недостаточное сокращение
- остановку сердца и недостаточность кровообращения
Блокада сердца не всегда предотвратима, но риск сердечных заболеваний можно снизить, соблюдая здоровую диету, регулярно занимаясь спортом, сведя к минимуму употребление алкоголя и отказавшись от табака.
ЧСС в покое 106 ударов в минуту, это нормально?
Частота пульса 106 слишком высока?
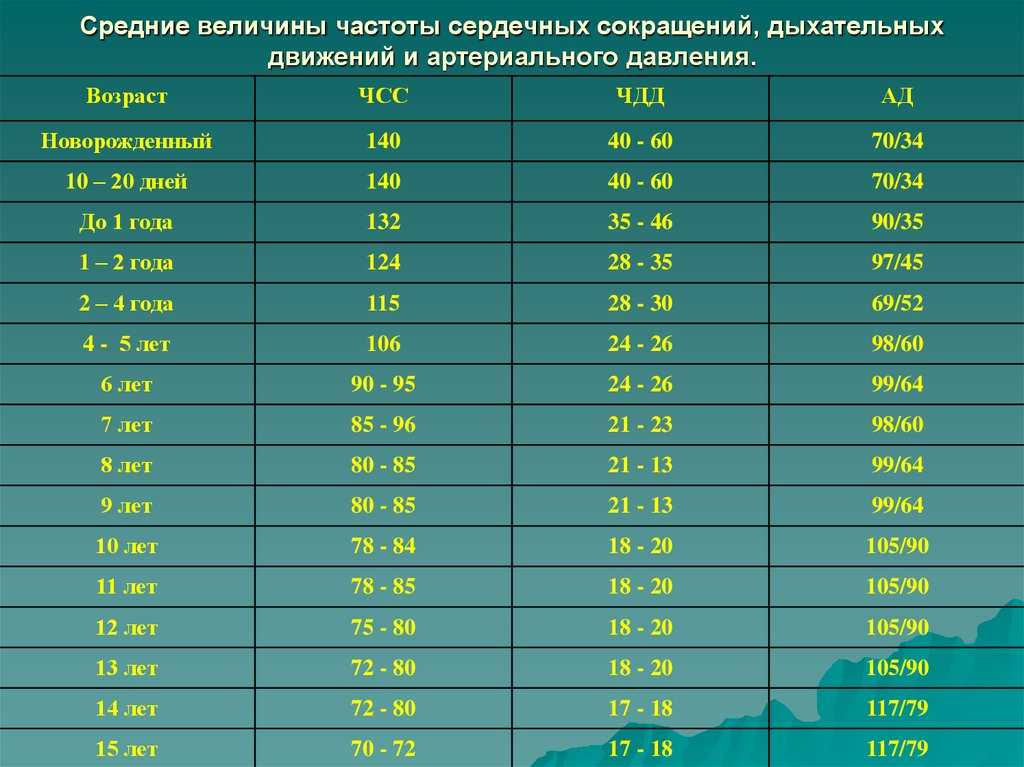
Частота сердечных сокращений 106 ударов в минуту (или 17,7 ударов каждые 10 секунд) выше диапазона, считающегося нормальным для взрослых и детей старше десяти лет.
В то время как нормальный взрослый диапазон составляет от 60 до 100, пульс 106 составляет 55,9.% быстрее, чем типичный средний взрослый 73 ударов в минуту.
Ваш пульс в покое зависит от возраста. Обратитесь к таблице ниже, чтобы сравнить частоту сердечных сокращений 106 с другими людьми в вашем возрасте.
106 уд/мин Процентиль пульса по возрасту
| Возраст | Процентиль для 106 пульсов в покое |
|---|---|
| Младенец | Топ 10% Низкий |
| 1 год | Топ 25% Ниже среднего |
| 2-3 года | Топ 75% Среднее |
| 4-5 лет | Топ 90% Выше среднего |
| 6-8 лет | Топ 97% Очень высокий |
| 9-11 лет | Топ 97% Очень высокий |
| 12-15 лет | Топ 99% Чрезвычайно высокий |
| 16-19 лет | Топ 99% Чрезвычайно высокий |
| 20-39 лет | Топ 99% Чрезвычайно высокий |
| 40-59 лет | Топ 99% Чрезвычайно высокий |
| 60-79 лет | Топ 99% Чрезвычайно высокий |
| 80+ лет | Топ 99% Чрезвычайно высокий |
Ссылки на источники
- Линда Дж.